Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Peruana de Ginecología y Obstetricia
versão On-line ISSN 2304-5132
Rev. peru. ginecol. obstet. v.58 n.3 Lima 2012
SIMPOSIO: INFERTILIDAD
Diagnóstico genético preimplantacional: alcances y límites
Preimplantation genetic diagnosis: achievements and limitations
Soledad Sepúlveda1, Jimmy portella1
1
Grupo PRANOR de Reproducción Asistida, Lima – Perú
Resumen
El diagnóstico genético preimplantacional (DGP) es el estudio de alteraciones cromosómicas y genéticas en el embrión, antes de su transferencia a la madre. Permite conocer aquellos embriones libres de anomalías cromosómicas o mutaciones genéticas. En esta revisión se describe la experiencia de un centro de reproducción asistida en Perú, realizando diagnóstico genético preimplantacional a embriones en día 3 de desarrollo. Se muestra resultados de cinco años, con 711 ciclos. El diagnóstico genético preimplantacional sería una herramienta eficaz para seleccionar los embriones con mayor potencial de implantación, que puedan dar origen a un nacido vivo sano.
Palabras clave: Fecundación in vitro, diagnóstico genético preimplantacional, selección embrionaria.
Abstract
Preimplantation genetic diagnosis (PGD) is the study of chromosomal or genetic alterations in the human embryo before transfer to the mother. It determines those embryos free of chromosomal abnormalities or genetic mutations. This review describes the 5-year experience including 711 cycles of an assisted reproduction center in Peru, performing PGD to embryos on day 3 of development. Preimplantation genetic diagnosis would be an effective tool to select embryos with higher implantation potential, which may lead to a healthy live birth.
Key words: In vitro fertilization, preimplantational genetic diagnosis, embryo selection.
INTRODUCCIÓN
Tratando de mejorar los resultados en los programas de reproducción asistida, se busca herramientas que permitan seleccionar el mejor embrión para transferir, que dé origen a un embarazo y finalmente a un bebe saludable. Entre las estrategias de selección embrionaria están el análisis del clivaje y el grado de fragmentación(1), la multinucleación(2) la observación del primer clivaje(3). También, se utiliza métodos invasivos, como el diagnóstico genético preimplantacional(PGD), que permite no transferir embriones aneuploides.
De todas estas, la morfología embrionaria es la herramienta más utilizada para seleccionar embriones con mayor potencial de implantación. Sin embargo, no existiría una correlación entre esta y la constitución cromosómica del embrión, haciéndose evidente en las tasas bajas de éxito obtenidas con técnicas de reproducción asistida(4). Un estudio en que se analizó 6 000embriones por PGD reveló que más de 50% de estos son cromosómicamente anormales(5). Se postula, por lo tanto, que la evaluación morfológica acompañada de PGD sería la vía óptima para seleccionar embriones euploides e incrementar las tasas de embarazo(6).
La técnica más usada para el diagnóstico genético preimplantacional es el FISH (hibridización fluorescente in situ). Ha aportado un amplio beneficio a los pacientes con problemas de infertilidad(7,8), pero ha sido fuertemente cuestionada por otros grupos(9,10). Aquellos laboratorios que han tenido malos resultados o resultados no significativos son aquellos en donde no tuvieron en cuenta las recomendaciones técnicas para llevarla a cabo(11), tal como es la fijación óptima del blastómero, el tiempo de biopsia, el número de blastómeros biopsiados por embrión y la calidad de la transferencia embrionaria.
La principal limitación de la técnica por FISH es el número máximo de cromosomas que se alcanza a analizar antes de la transferencia, que es 12. Sin embargo, una nueva técnica de PGD permite evaluar los 24 cromosomas, la CGH (comparative genomic hibridization)(12).
Cuando se requiere analizar la presencia de una alteración en un gen, que sea causante de una enfermedad hereditaria, se utiliza otra técnica llamada PCR (polimerase chain reaction).
El PGD se recomienda a pacientes con historia previa de abortos espontáneos, pacientes mayores de 37 años, a parejas con ciclos de fecundación in vitro previos fallidos y a hombres con FISH espermático alterado. El PGD detecta aneuploidías, traslocaciones, inversiones y enfermedades monogénicas, es decir, anormalidades genéticas del embrión que va a ser transferido. Por esto, se aumenta la probabilidad de tener un hijo sano y se disminuye el riesgo de abortos espontáneos. Las pacientes que acuden a realizar diagnóstico genético preimplantacional quieren evitar el nacimiento de niños con enfermedades genéticas y cromosómicas.
En 1990, se publicó los primeros casos de niños nacidos tras un diagnóstico genético preimplantacional y, actualmente, es una técnica ampliamente utilizada por los centros de reproducción asistida en el mundo. La ESHRE, a través de su consorcio de PGD, recopila anualmente los resultados y la evolución de los ciclos realizados en Europa. La primera recopilación de datos de este grupo incluyó un total de 392 ciclos de PGD, en 1998, y la décima y última publicación comunica 5 887 ciclos de PGD realizados durante el año 2007, por 57 centros adscritos, lo que muestra el aumento en el número de parejas que se someten a un tratamiento de este tipo(13). En Perú, los primeros casos fueron efectuados durante el año 2007, realizando actualmente más de 400 ciclos por año.
Estudios prospectivos al azar informan un incremento en la tasa de nacidos vivos, después de la transferencia de embriones seleccionados como cromosómicamente normales por PGD(14).
¿Cómo se realiza un PGD?
Para poder analizar el estatus cromosómico del embrión, es necesario extraer una célula, mediante una biopsia, realizada por micromanipulación. Luego, esta célula es procesada y sometida a estudio genético, mediante hibridización fluorescente in situ (FISH) (figura 1). La biopsia se realiza en día 3 de desarrollo, cuando el embrión tiene entre 6 y 8 células. El desarrollo de los mamíferos es regulador, por lo que el embrión puede continuar su evolución, cuando aún todos los blastómeros son pluripotentes(15). No obstante, el potencial de implantación puede verse afectado al retirar más de una célula del embrión(16).
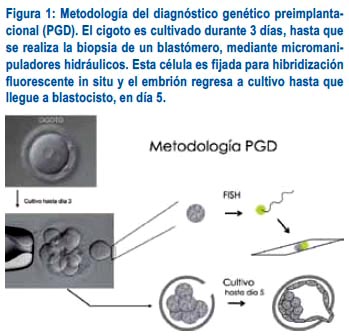
Si bien la biopsia de blastómeros en día 3 de desarrollo es el método más usado para la técnica de PGD, también es posible realizarla mediante la extracción de los corpúsculos polares en el ovocito, o mediante la biopsia de trofoblasto en el blastocisto. La información obtenida de los corpúsculos polares es limitada, ya que solo tenemos datos del contenido cromosómico del ovocito y desconocemos el aporte del espermatozoide. Además, las aneuploidías cromósomicas pueden generarse también en estadios posteriores a la fecundación, con fallas en la segregación cromosómica durante la mitosis, dan do lugar a embriones mosaicos. El mosaicismo podría ser la principal desventaja de realizar la biopsia de embriones en día 3 de desarrollo, ya que el resultado de una célula no necesariamente refleja el estatus cromosómico del embrión. Sin embargo, el error diagnóstico provocado por el mosaicismo es bajo (5%), porque la mayoría de los embriones mosaico tienen células que presentan otras anomalías(17).
Por el contrario, la biopsia del trofoblasto que se realiza en estado de blastocisto y es analizada por CGH, evaluando los 24 cromosomas, ofrece un resultado genético más robusto. Esto, porque se extrae varias células y se reduce el problema de mosaicismo. Además, el daño al embrión en esta etapa es mínimo, porque la masa celular interna que dará origen al feto, no se ve afectada.
¿Quiénes acuden a un programa de PGD?
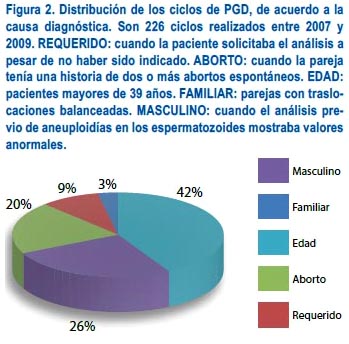
Entre las parejas que acudieron a realizar PGD, las causas más frecuentes fueron la edad avanzada de la mujer (42%), el resultado alterado de FISH en espermatozoides (26%) y la ocurrencia de dos o más abortos previos (20%) (figura 2).
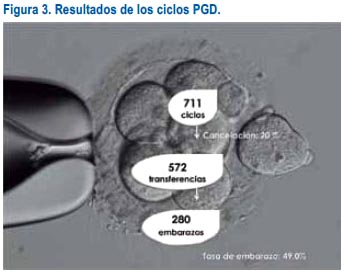
RESULTADOS GENERALES
Se describe los resultados de un programa de PGD, en Perú, desde el año 2007 al año 2011.
En 5 años, el grupo PRANOR realizó 711 ciclos de PGD, cancelando el 20% de estos por falta de embriones sanos. De 572 transferencias hechas, se obtuvo 280 embarazos, lo que da una tasa de embarazo de 49%. La tasa de aborto fue 11 % (n=31).
¿Cuántos cromosomas evaluar?
El PGD permite evaluar 5 (13, 18, 21, X, Y), 9(13, 15, 16, 17, 18, 21, 22, X, Y) o 12 cromosomas (8, 13, 14, 15, 16, 17, 18, 20, 21, 22, X, Y), dependiendo de los resultados de la consejería genética que recibió la paciente.
Cuando se comparó los ciclos en que se evaluaba 5 cromosomas con los ciclos en que se evaluaba 9 cromosomas, se encontró que la tasa de embarazo subía de 51,1% a 59,8% (figura 4). Sin embargo, la proporción de ciclos cancelados era mayor. Estos resultados sugieren que una mejor selección se obtiene analizando un mayor número de cromosomas.
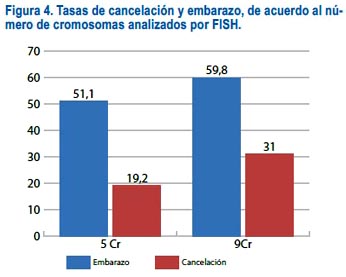
Haciendo aún más eficiente la técnica, Colls y col.(18) mostraron un incremento significativo en la tasa de embarazo al transferir embriones normales en que se analizó 12 cromosomas, respecto a aquellos en que se analizó 9 cromosomas.
Por medio del estudio de anomalías cromosómicas en fetos de abortos espontáneos se ha demostrado que se puede detectar 31% de las anomalías con el grupo de 5, 72% con el grupo de 9, y 79% con el grupo de 12 cromosomas(19).
Los cromosomas analizados son los relacionados con abortos o síndromes. Por ejemplo, en el grupo de 5 cromosomas estudiados, están aquellos que tienen la potencialidad de llegar a término y provocar un síndrome. En el análisis de 9 cromosomas se incluye, además, los cromosomas que encontrados con mayor frecuencia en abortos espontáneos.
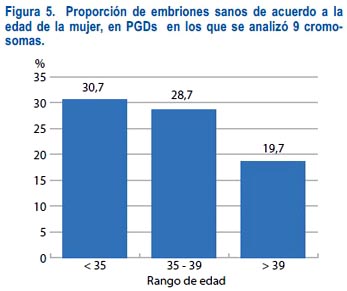
¿Cómo afecta la edad materna los resultados?
Cuando se analiza la proporción de embriones sanos de acuerdo a la edad materna, se ve que cuando esta aumenta, disminuye la cantidad de embriones euploides. En mujeres menores de35 años, aproximadamente 30% no presenta aneuplodías para 9 cromosomas y esta tasa baja a menos de 20% cuando la paciente tiene 40 o más años.
Estos resultados podrían estar relacionados con los estudios de Battaglia y col.(20), que muestran daños en el huso meiótico cuando la edad materna avanza. Esto podría explicar una desorganización de los cromosomas en el huso, que llevaría a la formación de embriones aneuploides.
En conclusión, el diagnóstico genético preimplantacional seria una herramienta eficiente para seleccionar los embriones con mayor potencial de implantación, que puedan dar origen a un nacido vivo sano.
REFERENCIAS BIBLIOGRÁFICAS
1. Fujimoto V, Browne R, Bloom M, Sakkas D, Alikani M. Pathogenesis, developmental consequences, and clinical correlations of human embryo fragmentation. Fertil Steril. 2011;95(4):1197-204.
2. Van Royen E, Mangelschots K, Vercruyssen M, De Neubourg D, Valkenburg M, Ryckaert G, Gerris J. Multinucleation in cleavage stage embryos. Hum Reprod. 2003;18(5):1062-9.
3. Lechniak D, Pers-Kamczyc E, Pawlak P. Timing of the first zygotic cleavage as a marker of developmental potential of mammalian embryos. Reprod Biol. 2008;8(1):23-42.
4. Munné S. Chromosome abnormalities and their relationship to morphology and development of human embryos. Reprod Biomed Online. 2006;12(2):234-53.
5. Munné S, Chen S, Colls P, Garrisi J, Zheng X, Cekleniak N, Lenzi M, Hughes P, Fischer J, Garrisi M, Tomkin G, Cohen J. Maternal age, morphology, development and chromosome abnormalities in over 6000 cleavagestage embryos. Reprod Biomed Online. 2007;14(5): 628-34.
6. Munné S, Tomkin G, Cohen J. Selection of embryos by morphology is less effective than by a combination of aneuploidy testing and morphology observations. Fertil Steril. 2009;91(3):943-5.
7. Munné S. Improving pregnancy outcome for IVF patients with preimplantation genetic screening. Expert Rev Obstet Gynecol. 2008;3:635–46.
8. Rubio C, Buendía P, Rodrigo L, Mercader A, Mateu E, Peinado V, Delgado A, Milán M, Mir P, Simón C, Remohí J, Pellicer A. Prognostic factors for preimplantation genetic screening in repeated pregnancy loss. Reprod Biomed Online. 2009;18(5):687-93.
9. Hardarson T, Hanson C, Lundin K, Hillensjo T, Nilsson L, Stevic J, et al. Preimplantation genetic screening in women of advanced maternal age caused a decrease in clinical pregnancy rate: a randomized controlled trial. Hum Reprod. 2008;23:2806–12.
10. Mastenbroek S, Twisk M, van der Veen F, Repping S. Preimplantation genetic screening: a systematic review and meta-analysis of RCTs. Hum Reprod Update. 2011;17(4):454-66.
11. Munné S, Wells D, Cohen J. Technology requirements for preimplantation genetic diagnosis to improve assisted reproduction outcomes. Fertil Steril. 2010;94(2):408-30.
12. Gutiérrez-Mateo C, Colls P, Sánchez-García J, Escudero T, Prates R, Ketterson K, Wells D, Munné S. Validation of microarray comparative genomic hybridization for comprehensive chromosome analysis of embryos. Fertil Steril. 2011;95(3):953-8.
13. Harper JC, Coonen E, De Rycke M, Harton G, Moutou C, Pehlivan T, Traeger-Synodinos J, Van Rij MC, Goossens V. ESHRE PGD Consortium data collection X: cycles from January to December 2007 with pregnancy follow-up to October 2008. Hum Reprod. 2010;25(11):2685-707.
14. Schoolcraft W, Katz-Jaffe M, Stevens J, Rawlins M, Munné S. Preimplantation aneuploidy testing for infertile patients of advanced maternal age: a randomized prospective trial. Fertil Steril. 2009;92(1):157- 62.
15. Sepúlveda S. Fecundación y desarrollo en humanos En: Lerner J & Urbina MT (eds). Reproducción Asistida. Caracas: Editorial Médica Panamericana. 2008:119-23.
16. De Vos A, Staessen C, De Rycke M, Verpoest W, Haentjens P, Devroey P, Liebaers I, Van de Velde H. Impact of cleavage-stage embryo biopsy in view of PGD on human blastocyst implantation: a prospective cohort of single embryo transfers. Hum Reprod. 2009;24(12):2988-96.
17. Colls P, Escudero T, Cekleniak N, Sadowy S, Cohen J, Munné S. Increased efficiency of preimplantation genetic diagnosis for infertility using "no result rescue". Fertil Steril. 2007;88(1):53-61.
18. Colls P, Goodall N, Zheng X, Munné S. Increased efficiency of preimplantation genetic diagnosis for aneuploidy by testing 12 chromosomes. Reprod Biomed Online. 2009;19 (4):532-8.
19. Lathi RB, Westphal LM, Milki AA. Aneuploidy in the miscarriages of infertile women and the potential benefit of preimplantation genetic diagnosis. Fertil Steril. 2008;89(2):353-7.
20. Battaglia DE, Goodwin P, Klein NA, Soules MR. Influence of maternal age on meiotic spindle assembly in oocytes from naturally cycling women. Hum Reprod. 1996;11(10):2217-22.
Correspondencia:
Dra. Soledad Sepúlveda
Correo electrónico: soledads@fertilidadperu.com













