Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Ginecología y Obstetricia
versión On-line ISSN 2304-5132
Rev. peru. ginecol. obstet. v.58 n.4 Lima 2012
ARTÍCULO ORIGINAL
Costos de la atención postaborto en hospital es de Lima, Perú
Costs of post abortion care in Lima, Peru hospitals
Luis Távara Orozco1,a; Luis Orderiqueb; Pedro Mascaroa; Santiago Cabreraa; Miguel Gutiérrez Ramosa; Juana Paivab; Ysoé Ramírez Jiméneza; Carlos Silva Benavidesa
1 Director Ejecutivo de FLASOG. Integrante del Grupo de Trabajo FIGO Prevención del Aborto Inseguro
a Médico ginecoobstetra
b Licenciado en Obstetricia
Resumen
Objetivos: Determinar el costo de atención de los abortos incompletos en los hospitales públicos y de abortos electivos en una institución privada. Diseño: Investigación prospectiva. Participantes: Mujeres con aborto incompleto. Metodología: En 120 mujeres con aborto incompleto complicado o no complicado en cuatro hospitales públicos de Lima y 40 mujeres en una clínica privada, se estableció el tiempo que demandó la atención, costo de personal, medicamentos, insumos, equipos y funcionamiento del hospital; igualmente el costo de bolsillo, transporte, cuidado de los niños y del hogar y el ingreso dejado de percibir. Todas firmaron un consentimiento informado. Principales medidas de resultados: Costos de atención. Resultados: La permanencia en tres hospitales, hasta el alta, por aborto incompleto no complicado fue alrededor de 6 horas, siendo mayor en uno de ellos por la normativa interna. En los cuatro hospitales, las complicaciones del aborto ameritaron una permanencia mayor. Las mujeres de aborto electivo requirieron la mitad del tiempo de aquellas con aborto incompleto no complicado en los hospitales. El costo total para la atención de abortos incompletos no complicados fue similar en los cuatro hospitales, entre US$ 110 y US$ 150; y para abortos complicados varió entre US$ 376 y US$ 858. El costo total de atención de los abortos electivos fue similar a la atención del aborto no complicado en los hospitales. Conclusiones: La permanencia de las mujeres con aborto no complicado fue relativamente corta en los hospitales. El costo de atención de los abortos complicados y no complicados demandó un monto importante para los hospitales y las propias mujeres. Los costos del aborto electivo estuvieron al alcance de las mujeres y ninguno de ellos evidenció complicación alguna.
Palabras clave: Atención del aborto, costo; aborto inseguro; aborto seguro.
Abstract
Objectives: To determine care costs of incomplete abortions at public hospitals and elective abortions at a private institution. Design: Prospective study. Participants: Women with incomplete abortion. Methods: In 120 women with either complicated or non-complicated incomplete abortion in four public hospitals and 40 women in a private hospital, time for attention, cost of personal, drugs, materials, equipments and hospital functioning were determined; also pocket cost, transportation, children and home care and non-perceived income. All women signed informed consent. Main outcome measures: Care costs. Results: Hospital stay at three hospitals for non-complicated incomplete abortion until discharge was about 6 hours, more in one hospital because of internal norms. Abortion complications at the four hospitals required longer stay. Women with elective abortion required half the time of those with non-complicated incomplete abortion at hospitals. Total cost for non-complicated incomplete abortions care was similar at the four hospitals, between US$ 110 and US$ 150, and for complicated abortions between US$ 376 and US$ 858. Elective abortions care total cost was similar to that of non-complicated abortions care at hospitals. Conclusions: Non-complicated abortion stay of women was relatively short at hospitals. Complicated and non-complicated abortions care demanded an important cost for hospitals and women themselves. Elective abortion costs were accesible to every woman and none had complications.
Key words: Abortion care costs, unsafe abortion, safe abortion.
INTRODUCCIÓN
No obstante la disponibilidad de métodos seguros y altamente eficaces de anticoncepción y de aborto, los abortos inseguros (AI) continúan siendo muy frecuentes, casi todos ellos en los países en desarrollo. La OMS estima una cifra de 21,6 millones de AI en todo el mundo, en el año 2008, un poco más de los 19,7 millones estimados para el 2003, elevación debida casi enteramente al incremento en el número de mujeres en edad reproductiva(1). Ninguna reducción sustancial fue encontrada en la tasa de AI que permaneció igual que en 2003 a nivel global, 14 por 1 000 MEF. Se encontró modestas reducciones en las tasas de AI en el 2008, cuando se las compara con las tasas del 2003, en la mayoría de subregiones. Los cambios a más de las tasas en África Central, Asia Occidental y Centro América son debidos a una mejor cobertura y una información más creíble en el 2008 que en el 2003. África Oriental y Central y América del Sur mostraron las tasas más altas de AI entre todas las subregiones(2).
Para el año 2008, la OMS calculó que más o menos 47 000 mujeres murieron anualmente por complicaciones de AI y casi todas ellas pudieron haber sido evitadas a través de un mejor acceso a educación sexual, anticoncepción y aborto seguro(3).
En los países en donde el aborto está legalmente prohibido, las mujeres vienen utilizando medicamentos para inducirse ellas mismas un aborto. En estas circunstancias, el AI típicamente ocurre cuando las mujeres usan estos medicamentos en pequeñas dosis o en dosis elevadas o cuando el producto utilizado es de dudosa procedencia. Sin embargo, el aborto médico ha contribuido a reducir las complicaciones severas y las muertes maternas (MM) en los países en donde los medicamentos son accesibles(2,4-7).
El aborto provocado en forma insegura, utilizando diferentes métodos, es un tema en donde se refleja de manera dramática la vulnerabilidad de las mujeres y la violencia ejercida sobre ellas desde su entorno y desde toda la sociedad. Es el último eslabón de una cadena de carencias y fallas desde lo educativo, de acceso a los servicios sanitarios de calidad y de presiones culturales en cuanto al rol de la mujer en la sociedad(8).
Sin importar cual método de aborto ha sido utilizado, el aborto puede ser incompleto con o sin complicaciones, para las cuales será necesario un adecuado cuidado postaborto (CPA). Si las mujeres buscan ayuda para sus complicaciones y existe insuficiente capacidad para manejarlas, o las mujeres retrasan la búsqueda de ayuda médica por las restricciones legales, el estigma o las limitaciones financieras, las complicaciones pueden empeorar y constituirse en emergencias médicas que representan riesgo contra la salud y la vida de las mujeres(2,9-12).
Es importante reconocer que no todos los AI conducen a complicaciones. Se estima que aproximadamente una entre cuatro mujeres que han tenido un AI necesitará atención médica. Según los nuevos estimados de la OMS, ocurrieron 358 000 MM en 2008; 47 000 de ellas se debieron a complicaciones de AI. Algunas de las mujeres que sobreviven sufrirán consecuencias de largo plazo, que incluyen infertilidad(2).
Los abortos inseguros son también económicamente costosos para las mujeres, las familias y la sociedad. Con frecuencia, los sistemas gubernamentales de salud se encuentran sobrecargados por el alto costo que representa el CPA(10). Sin embargo, paradójicamente existen pocas investigaciones sobre el impacto económico del AI(9).
La frecuencia real del aborto en el Perú no es conocida con precisión, por la naturaleza clandestina que tiene y la poca confiabilidad de los registros; pero, de acuerdo a estimaciones, siguiendo metodologías probadas en su eficacia, se calcula que hoy en día tenemos una cifra superior a 350 000 abortos por año. Es más, este problema es causa de morbilidad y mortalidad en mujeres jóvenes(13).
La atención del aborto significa la realización de un gasto que debe enfrentar la persona, la familia y el establecimiento de salud, gasto que muchas veces es difícil calcular. Muy pocos son los trabajos nacionales publicados que abordan los costos que representa la prestación del servicio para el manejo del aborto. En 1994 y luego en 1996, nosotros hicimos dos aproximaciones en el costo de la atención del aborto incompleto no complicado, estableciendo las diferencias existentes entre el costo del aborto atendido ambulatoriamente y el costo del aborto atendido mediante hospitalización, diferencias obviamente notorias a favor de la atención ambulatoria(14,15). Igualmente, una investigación nacional aproximó los costos a las mujeres atendidas en servicios privados(16) y otra en dos hospitales públicos(17).
Se ha publicado trabajos en diferentes partes del mundo que asignan ventajas técnicas a la atención ambulatoria del aborto, a lo que se suma la reducción importante en los costos. En 1999, y más recientemente, se ha publicado tres investigaciones procedentes de México en las que se calcula costos directos e indirectos de la atención; y evidentemente cuando el aborto es atendido en condiciones seguras no solo se obtiene mejores resultados en la salud y la vida de las mujeres sino que existe además un ahorro de recursos económicos, que pueden ser destinados a otro tipo de atenciones obstétricas(9,18,19).
Con estos antecedentes, se realizó el presente estudio prospectivo para examinar mediante una rigurosa metodología, la calidad y los costos de la atención del aborto. Los resultados de esta investigación pretenden también acercarnos a un mayor conocimiento para el manejo de un viejo problema, que no solo causa morbilidad en la mujer latinoamericana, sino que se mantiene dentro de las cuatro primeras causas de muerte materna(20). De otro lado, de probarse que la atención del aborto seguro significa menos riesgos y menos recursos, será un argumento a entregar a quienes toman las decisiones para escoger la opción que se ajuste más a las necesidades de las mujeres y de este modo contribuir a reducir los sufrimientos y defunciones innecesarias(21).
El objetivo de la investigación es evaluar la calidad y los costos directos e indirectos de la atención de las mujeres que concurren a un establecimiento de salud por aborto incompleto no complicado, aborto incompleto complicado y aborto electivo.
MÉTODOS
El presente estudio ha sido planeado para realizar un seguimiento prospectivo de cada caso de aborto admitido en el establecimiento de salud, mediante formularios previamente diseñados y probados.
De acuerdo a la literatura consultada y a nuestra propia experiencia, se estableció la siguiente muestra: 80 casos de aborto incompleto no complicado, 40 casos de aborto incompleto complicado y 40 casos de aborto electivo. Los casos procedieron de cuatro hospitales públicos de nivel terciario en la capital de la República y una clínica privada de nivel secundario en un área urbano - marginal.
Las mujeres con aborto incompleto fueron incorporadas al estudio conforme eran atendidas en los establecimientos. Todas las mujeres fueron informadas de la investigación y consultadas si aceptaban voluntariamente participar en la misma. Se incluyó las mujeres de 18 años de edad o más, con embarazo igual o menor de 20 semanas, con diagnóstico clínico de aborto incompleto sin complicaciones, aborto incompleto con complicaciones o un aborto electivo y que aceptaron participar voluntariamente en el estudio. Se excluyó las mujeres que presentaron embarazo mayor de 20 semanas, sospecha de embarazo ectópico, sospecha de mola hidatiforme o mujeres que no aceptaron participar voluntariamente en esta investigación.
Fueron variables dependientes el tiempo transcurrido desde la atención inicial de la mujer al establecimiento de salud hasta el momento del alta, los sueldos del personal que intervino en la atención, los costos de medicamentos, suministros e instrumentos utilizados, los costos de funcionamiento del hospital, costos de hospitalización, costos de bolsillo de las mujeres o familiares y los costos indirectos.
Se obtuvo la edad, gestas, paridad, nivel de educación, religión, nivel de ingreso familiar, ocupación, tipo de unión marital, edad gestacional, uso de anticonceptivos de las mujeres.
Para efectos de la presente investigación, se ha usado las siguientes definiciones:
-
Aborto incompleto no complicado: interrupción del embarazo hasta las 20 semanas y presencia de sangrado, dolor pélvico, eliminación de tejido por vía vaginal, presencia de cuello uterino abierto y útero aumentado de tamaño, blando y sensible a la movilización; sin hacer distinción si el aborto fue espontáneo o provocado.
-
Aborto incompleto complicado: a la definición anterior, se agregó cualquiera de las siguientes condiciones: sangrado mayor de 500 mL, sangrado que obligara a transfusión de sangre, presencia de infección, shock hemorrágico, shock séptico, desgarro en el canal del parto, perforación uterina.
-
Aborto electivo: embarazo hasta de 20 semanas, en el cual la mujer solicitó una interrupción por causa legalmente establecida.
El recojo de la información se hizo utilizando formularios previamente elaborados y probados por IPAS(22) y luego por nosotros(15), en donde se establece entrevistas con el personal hospitalario que proporciona el servicio y con las mujeres que reciben el tratamiento, la observación de las mujeres en todas las etapas de su atención desde la admisión hasta el egreso, cálculo y documentación de todos los costos y recursos usados en el tratamiento. El recojo de datos, que duró desde febrero a mayo 2012 tuvo tres momentos:
-
Un primer momento en que se recogió datos acerca del número de abortos atendidos, número de abortos complicados, número de muertes maternas, número de muertes maternas por aborto. Así mismo, las prácticas de registro de admisión, descripción de la sala de espera, práctica del examen preliminar, prácticas de preparación y evacuación, lugares para los procedimientos, prácticas de recuperación y orientación de pacientes, notas misceláneas.
-
Un segundo momento en que se hizo entrevistas con el personal de logística, laboratorio y oficina de recursos humanos con el propósito de obtener información de sueldos y salarios, costos de material, equipos e insumos y funcionamiento del hospital.
-
Un tercer momento en que se hizo el seguimiento detallado de cada caso de aborto en su recorrido por el hospital, anotando tiempos, personal que interviene, medicamentos, suministros y equipos utilizados. Se indagó también por los costos de bolsillo y por los costos indirectos.
Cada uno de los formularios correspondiente a cada caso fue ingresado a una base de datos en Programa de Excel, en la que se registró tiempos utilizados en la atención, costos de personal y recursos materiales en cada uno de los tres grupos de casos, aborto incompleto no complicado, aborto incompleto complicado y aborto electivo. Los datos individuales fueron procesados luego en el programa SPS, a través del cual se obtuvo un promedio de cada una de las variables dependientes para proceder a su presentación. Los costos correspondientes a sueldos de personal, medicamentos, material, equipo, insumos, funcionamiento del hospital y a la atención total de casos, fueron calculados en soles y luego, usando el tipo de cambio por cada dólar = 2,67 nuevos soles, son presentados finalmente en dólares americanos.
El presente estudio tuvo la aprobación del Comité de Ética institucional correspondiente a cada establecimiento de salud o de la autoridad hospitalaria.
Cada participante en el estudio recibió consejería pre y pos-tratamiento, que incluyó información amplia sobre anticonceptivos. En todo caso, cada una de ellas fue informada de la investigación y se le pidió su ingreso voluntario a la misma a través de la firma de un consentimiento informado. En todos los casos se le aseguró a cada una de las mujeres que la información obtenida era estrictamente confidencial y que su nombre no aparecería para nada. Ninguna participante en esta investigación recibió estímulo alguno por su aceptación.
RESULTADOS
Los resultados obtenidos provinieron de cuatro hospitales públicos de la ciudad de Lima, que tienen una proporción alta de atenciones de partos y abortos y proporcionan enseñanza universitaria de pregrado y posgrado. Además, se hizo el recojo de la información de una clínica privada ubicada en un área urbano marginal y que presta atención de salud reproductiva a mujeres de ingresos económicos bajos.
En la tabla 1 se resume las características de las atenciones durante el año anterior (2011), en los establecimientos en donde se hizo el estudio.
Puede objetivarse que las atenciones de aborto en todos estos establecimientos ocurrieron en un número importante y todas las complicaciones tuvieron una proporción que iba desde menos del 5% hasta cerca del 20% (promedio 12,2%). Esta última cifra se encontró en el hospital más complejo, tal vez porque concentra patología referida de otros establecimientos. Solo ocurrieron dos muertes maternas por aborto, en el año 2011, una en cada uno de dos hospitales. En la clínica privada no se registró abortos complicados ni muertes maternas. Los abortos incompletos fueron resueltos predominantemente por aspiración manual endouterina (AMEU) en tres hospitales y en uno de ellos predominó el legrado uterino (D+C). Solo en la clínica privada se usó medicamentos para el manejo del aborto. Es necesario precisar que no fue fácil recopilar información de abortos complicados, por cuanto se observó una frecuencia escasa de los mismos.
En cuanto a las características de las mujeres que acudieron para la atención del aborto en los cinco establecimientos de salud, se puede destacar que el promedio de edad varió de 25,7 a 30 años, el número de gestaciones previas estuvo en 2,5, el promedio de edad gestacional fue de 7 a 9 semanas, el ingreso promedio mensual estuvo entre 585 a 717 soles (US$ 219,1 a 268,5), la gran mayoría fue ama de casa y de religión católica, entre 15 y 75% de las mujeres no usaba métodos anticonceptivos antes de la gestación actual.
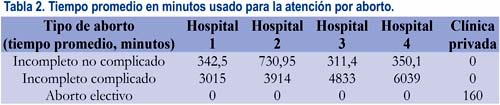
En la tabla 2 puede observarse el tiempo promedio que las mujeres con aborto incompleto requirieron para ser atendidas en cada uno de los cuatro hospitales públicos, desde que se inició su atención hasta el alta. En la misma tabla se puede observar el tiempo de permanencia de cada mujer en la clínica privada. Es claro que el tiempo de permanencia de las mujeres por aborto incompleto no complicado fue casi el mismo en tres hospitales públicos, siendo notoriamente más extenso en uno de ellos, porque a pesar del predominio del AMEU con anestesia local, por política institucional las mujeres debían permanecer hasta el día siguiente para ser dadas de alta. Es igualmente notorio que los dos hospitales a la derecha de la tabla tuvieron la permanencia mayor de las mujeres con complicaciones postaborto, explicable por la mayor morbilidad que debieron atender. Los casos de aborto electivo que fueron atendidos en la clínica privada tuvieron una permanencia muy corta después del procedimiento.
La tabla 3 muestra el costo promedio del sueldo del personal asignado al cuidado de cada mujer. El aborto incompleto fue más caro de atender por el personal en el hospital 4, probablemente por la mayor cantidad de personal que interviene, el tipo de tecnología utilizada para la atención y el tiempo prolongado de permanencia.
Se repite la situación en el caso del aborto complicado por las mismas causas y, además, por ser más complejas las complicaciones atendidas en ese nosocomio.
La tabla 4 presenta el costo promedio dependiente del uso de medicamentos, material, equipo, insumos y reactivos de laboratorio.
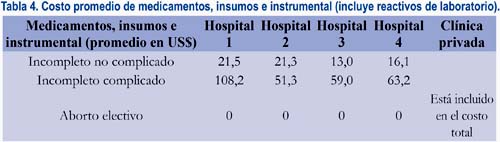
En los 4 establecimientos públicos, el costo en la atención del aborto incompleto no complicado fue alrededor de 20 dólares o menos. Sin embargo, llama la atención que, en el primer hospital, la atención de los casos de complicaciones postaborto fue significativamente más cara que en los otros tres, en los cuales el monto fue muy semejante, diferencia explicable por los exámenes auxiliares y medicamentos utilizados.
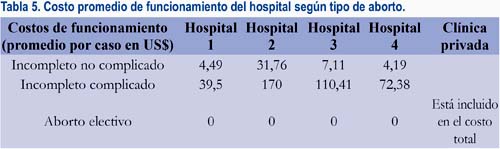
En la tabla 5 se puede apreciar que el costo de funcionamiento del hospital en la atención del aborto incompleto fue notoriamente mayor en el hospital 2, debido a la política institucional de mantener a las mujeres hasta el día siguiente y al mayor gasto burocrático y de servicios generales. En la atención de los casos complicados los hospitales 2, 3 y 4 exhibieron costos más altos que el hospital 1, debido a la estancia mayor de las mujeres.
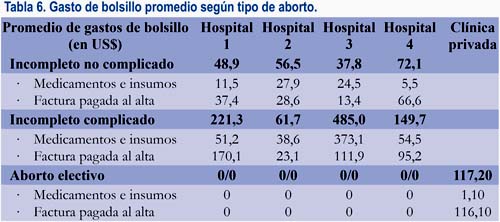
En la tabla 6 vamos a verificar que, en los abortos no complicados el gasto de bolsillo fue casi el doble en el hospital 4 que en los otros tres, debido a que la factura a pagar fue sensiblemente mayor. En el manejo de los abortos complicados, los gastos de bolsillo fueron mayores que los anteriores, debido a que debieron adquirir medicamentos e insumos a un costo mayor que los no complicados y porque tuvieron que pagar una factura de un mayor monto. Los gastos de bolsillo que las mujeres y familiares debieron afrontar en la clínica representaron casi el gasto total, que debieron desembolsar por tratarse de la atención en un centro privado.
En la tabla 7 aparecen registrados los costos indirectos en promedio por mujer atendida, y se muestra claramente cómo estos costos, en promedio, fueron mayores en los hospitales públicos.
La tabla 8 resume el total de costos de atención del postaborto y del aborto electivo. En relación al costo total de atención del aborto incompleto no complicado, fue similar en los 4 hospitales y en promedio se obtuvo 123,7 US$. El costo total de la atención del aborto incompleto complicado sí fue más variable, porque dependió de la gravedad de cada caso, del tipo de tecnología utilizada en el manejo, de la estancia hospitalaria y del número de profesionales y no profesionales involucrados en la atención. El costo varió entre US$ 376,71 y 858,58, lo que significó un promedio de US$ 613,31.
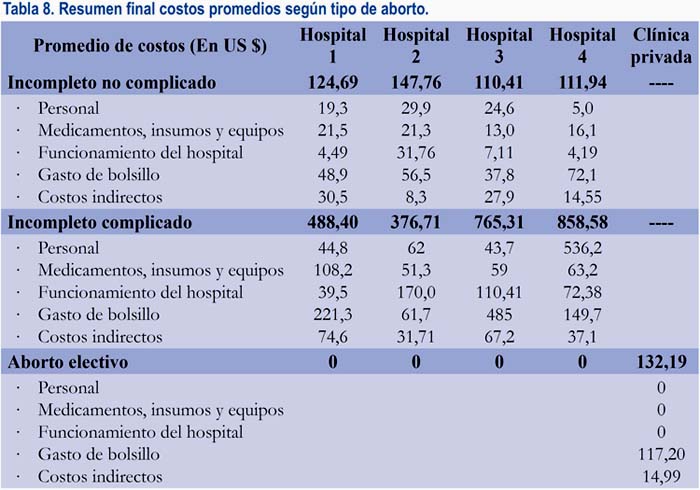
El costo total para la atención del aborto electivo en la clínica privada fue de US 132,19, cifra muy cercana al costo del aborto incompleto no complicado en los hospitales públicos. En este total se incluyó los costos asignados a personal, medicamentos e insumos y funcionamiento de la clínica.
DISCUSIÓN
El presente trabajo fue un estudio prospectivo llevado a cabo en 4 hospitales públicos en donde se atiende abortos incompletos no complicados y complicados y una clínica privada en donde además se atiende abortos electivos por causas médicas. Partimos de la afirmación de que una parte importante de los abortos que concurren a los hospitales públicos son abortos inseguros que se han iniciado antes de su atención en el establecimiento de salud.
Mediante formularios previamente diseñados y probados, se investigó la permanencia de las mujeres en el establecimiento de salud desde que empezó la atención hasta el momento del alta. Además, se examinó los costos dependientes del sueldo del personal, medicamentos, material, equipo y suministros (incluyó material de laboratorio), funcionamiento del hospital, gastos de bolsillo y costos indirectos en que incurrieron las mujeres o sus familiares.
Es importante comprobar que la estancia promedio de las mujeres de aborto incompleto no complicado, así como en los casos de aborto electivo en todos los establecimientos, fue de pocas horas, dado que el uso predominante de la AMEU condiciona una recuperación rápida y, como consecuencia, un alta temprana. Dentro de este comentario debemos decir que si estandarizamos la atención postaborto en todos los establecimientos de salud, no solo reduciremos la estancia hospitalaria, sino que además se reducirán los costos y las complicaciones(9-11,14,15,23).
Los costos totales derivados de los sueldos del personal, uso de medicamentos, equipos e insumos, funcionamiento del hospital, gastos de bolsillo y costos indirectos, fueron muy similares para la atención del aborto incompleto no complicado en los cuatro hospitales y en promedio significó US $ 124, utilizando nuestra metodología, cifra que en algunos casos se asemeja a lo encontrado por otros autores y en otros es francamente discrepante. En México se encontró que la atención de un aborto incompleto mediante D+C representó un costo de US$ 143; si se utilizaba AMEU, el costo bajó a US$ 111 en hospitales públicos y a US $ 53 en el manejo ambulatorio con AMEU; en cambio, cuando se utilizó medicamentos el costo ascendió a US $ 79(9). Otro estudio mostró que el costo promedio de atención de un aborto, calculado para el año 2006, fue US$ 114 en África y US$ 130 en América Latina(24); el mismo autor, en otro estudio encontró un costo de US$ 83 para África y de US$ 94 para América Latina(25). En Uganda se estima que la atención del AI representa un costo de US$ 177, que es bastante alto para ese medio, pero las mujeres están dispuestas a afrontarlo para terminar con un embarazo no deseado(26). Un nuevo estudio en México encuentra que la atención del aborto inseguro representa un costo de US$ 90(19), cifra no muy distante a la encontrada por nosotros; y en los EE UU se halló que el manejo quirúrgico del aborto incompleto representó un costo de US$ 336(27).
El costo total para la atención del aborto con complicaciones fue variable en nuestros hospitales y dependió del tipo de complicación, el tiempo de estancia hospitalaria, los procedimientos utilizados que representaron el uso de antibióticos, mayor número de exámenes auxiliares, transfusión de sangre y aún la necesidad de histerectomía. El costo varió desde US$ 377 a US$ 860, que se encuentra un poco distante de los US$ 601 a US$ 2 100 evidenciados en los hospitales públicos de México, que a las claras es un monto mayor(9,19). En Pakistán se encuentra que el costo de atención en los abortos complicados varía de US$ 20 hasta 580(28). Es evidente que las complicaciones del aborto elevan sustancialmente sus costos de atención, que representan una carga económica importante para los establecimientos públicos y para las mujeres y sus familias.
La atención del aborto electivo, que claramente es un aborto seguro, en una clínica privada, representó en este estudio un costo total de US $ 132, cifra muy cercana a la obtenida para la atención del aborto incompleto sin complicaciones en los hospitales públicos.
Debemos subrayar que no fue posible obtener el tiempo exacto que demandó a las mujeres desde su llegada al hospital y el inicio de su atención; así mismo, no se pudo determinar el costo de la probable intervención inicial que condujo al aborto incompleto, el costo de algún abortifaciente utilizado y el pago al proveedor que suministró algún procedimiento médico y/o quirúrgico, lo que necesariamente al final elevará los costos totales que pondrían ser más altos que la atención electiva(9). El estudio mexicano referido anteriormente(19) establece que el aborto seguro atendido mediante legrado uterino (D&C) tiene un costo de US$ 143; si se trata con AMEU en base al hospital, es de US$ 107; si se realiza con AMEU ambulatorio, el costo baja a US$ 53, y cuando se usa misoprostol por vía vaginal, el costo es US$ 69. Un estudio chino recientemente publicado afirma que el costo del manejo quirúrgico del aborto electivo no dista mucho del costo con el uso de medicamentos, por cuanto en este último se debe hacer uso de una consulta médica previa, una consulta médica a las dos semanas y eventualmente el uso de ecografía(29).
El acceso al cuidado postaborto (CPA) de calidad permanece aún pobre en muchos países menos desarrollados, y el Perú no es la excepción. Aún cuando tales cuidados están disponibles, las distancias, el costo y el estigma, a menudo asociado al aborto, pueden afectar a las mujeres para buscar tratamiento. Persisten aún muchos obstáculos para el aborto seguro y legal y para el adecuado CPA y uso de anticonceptivos. Aquí debemos de considerar que cuando las leyes del aborto son restrictivas, las mujeres están en riesgo de aborto inseguro(10).
Cuando verificamos que el SIS (Seguro Integral de Salud), que es la forma de afrontar los gastos de atención médica desde el Estado Peruano, destina en promedio 105 soles (que representa casi US$ 40) para la atención del aborto y lo que realmente consume el establecimiento público de salud en la atención de un aborto incompleto no complicado, es en promedio un poco más de US$ 40, resulta que ni siquiera se cubre por el seguro el monto que el hospital gasta. Es más, en promedio las mujeres y sus familias deben afrontar un gasto de bolsillo y un costo indirecto, en promedio superior a US$ 80, lo que hace aparecer como insuficiente lo previsto por el SIS. En el extremo de que se trate de un aborto con algún tipo de complicación, el hospital público debe subsidiar en buena cuenta los gastos de atención, con el agravante de que es la mujer y su familia la que debe enfrentar lo más pesado del gasto. Esta evidencia debe obligar a los tomadores de decisiones a reexaminar los costos reales, que deben ser recalculados por el SIS para no gravar aún más a este tipo de usuarias, que desafortunadamente son las más vulnerables.
De otro lado, mientras que las estrategias para reducir los costos en los sistemas de salud que proveen abortos y cuidado postaborto que mejoran la calidad del cuidado están bien documentadas, desafortunadamente se ven infrecuentemente aplicadas(23).
Conforme hemos evidenciado, los AI son económicamente costosos para los individuos, las familias y la sociedad. Los sistemas gubernamentales de salud están sobrecargados por el alto costo del CPA. Por ello, es que debemos procurar la reducción de los AI, para lo cual es fundamental la prevención del embarazo no deseado. Muchas mujeres se embarazan antes de que lo hubieran planeado. En efecto, la causa más importante de los abortos son los embarazos que las mujeres o sus parejas no querían que ocurran (10).
Alcanzar el 5° Objetivo de Desarrollo del Milenio al 2015, que es disminuir en 75% la muerte materna, no será posible si no se enfrenta exitosamente los AI. Por ello, es urgente focalizarse en el aborto. Será preciso el mejoramiento de la educación sexual y el acceso a métodos anticonceptivos efectivos que pueden reducir la tasa de embarazos no deseados y por tanto la necesidad de AI. Expandir los servicios de SR puede extender la cobertura de salud y la calidad del CPA. Abolir las restricciones legales sobre el aborto, puede no solo hacer el procedimiento más accesible, si no también menos costoso y más seguro, y sobre todo un mayor apego a los DH(11,30), conforme lo estableció la Asamblea General de Naciones Unidas a fines del año 2011(31).
En conclusión, podemos decir que a pesar de los escasos estudios que sobre costos de la atención del aborto existen publicados(32), sin embargo en este estudio nos hemos acercado a lo que ocurre en la realidad de nuestro medio. Alentamos emprender otros estudios similares en diferentes realidades del país, puesto que lo encontrado por nosotros de ninguna manera se puede hacer extensivo a otras regiones. Igualmente, afirmamos que si se quiere humanizar la atención del aborto, mejorando el acceso de las mujeres a los servicios seguros, sin estigmatizarlas y despenalizando el aborto por lo menos en lo que a salud física y mental de las mujeres se refiere, podemos estar hablando de una franca reducción de complicaciones y muertes totalmente evitables y de reducción de costos de atención para el Estado y para los hogares peruanos.
Referencias Bibliográficas
1. WHO. Unsafe abortion. Global and regional estimates of the incidence of unsafe abortion and associated mortality in 2008. Geneva: WHO, 2010.
2. Shah I, Ahman E. Unsafe abortion in 2008: global and regional levels and trends. Reprod Health Matters. 2010;18:90-101.
3. WHO, UNICEF, UNFPA, WB. Trends in maternal mortality: 1990 to 2008. Geneva: WHO 2010: pp 55.
4. Faundes A, Santos LC, Carvalho M, et al. Post abortion complications after interruption of pregnancies with misoprostol. Adv Contracept. 1996;12(1):1-9.
5. Walker D, Campero L, Espinoza H, et al. Deaths from complications of unsafe abortion: misclassified second trimester deaths. Reprod Health Matters. 2004;12(24 Suppl):27-38.
6. Juarez F, Sigh S, Garcia SG, et al. Estimates of induced abortion in Mexico. Whats changed between 1990 and 2006? Intern Fam Plan Perspect. 2008;34(4):158-68.
7. Gimes DA, Benson J, Singh S, Romero M, Ganatra B, Okonofua FE, et al. Unsafe abortion: the preventable pandemic. Lancet. 2006;368:1908-19.
8. Briozzo L. Aborto provocado: un problema humano. Perspectivas para su análisis. Estrategias para su reducción. Rev Med Uruguay. 2003;19:188-208.
9. Levin C, Grossman D, Berdichevsky K, Diaz C, Aracena B, Garcia S, Goodyear L. Exploring the costs and economic consequences of unsafe abortion in Mexico city before legalization. Reprod Health Matters. 2009;16(33):1-13.
10. Singh S, Wulf D, Hussain R, Bankole A, Sedgh G. Abortion worldwide: A decade of uneven progress. New York: The Alan Gutmacher Institute 2009:pp 67.
11. Editorial The Lancet. Unsafe abortion: eight maternal deaths every hour. Lancet. 2009;374:1301.
12. Guttmacher Institute. Datos sobre el aborto y el embarazo no planeado en América Latina y El Caribe. En resumen. New York: AGI 2009:pp 4.
13. Ferrando D. El Aborto Clandestino en el Perú. Lima: Pathfinder CMP Flora Tristán, 2002.
14. Távara L. Manejo ambulatorio del aborto como estrategia para aumentar la cobertura y reducir los costos. Encuentro de investigadores sobre aborto inducido en América Latina y El Caribe: servicios y práctica del aborto. Universidad Externado de Colombia, Santa Fe de Bogotá Noviembre 1994:50-7.
15. Távara L, Bazán D, Delgado A, et al. Costos de la atención ambulatoria del aborto incompleto con tres métodos de evacuación uterina. En: Távara L, Ramirez Y. Atención del aborto incompleto no complicado, Lima: INPPARES 1996:37-66.
16. González-Enders R. Costos del tratamiento hospitalario del aborto. En: Consideraciones médico-sociales para el tratamiento del aborto incompleto. Lima: Ed. Manuela Ramos 1993:85-9.
17. Li D, Ramos V. Estimación de costos del aborto en condiciones de riesgo en dos hospitales de Lima. En: Consideraciones médico-sociales para el tratamiento del aborto incompleto. Lima: Ed. Manuela Ramos. 1993:90-107.
18. Brambila C, Langer A, Garcia Barrios C, et al. Estimating costs of postabortion services at Dr. Aurelio Valdivieso General Hospital, Oaxaca, Mexico. En: Huntington D, Piet-Pelon NJ, editors. Postabortion Care: Lessons from Operations Research. New York: Population Council, 1999:108–24.
19. Hu D, Grossman D, Levin C, Blanchard K, Goldie S. Cost-effectiveness analysis of alternative first-trimester pregnancy termination strategies in Mexico City. BJOG. 2009;116:768–79.
20. Khan KS, Wojdila D, Say L, Gülmezoglu AM, Van Look PF. WHO analysis of causes of maternal deaths: a systematic review. Lancet. 2006;367:1066-74.
21. WHO. Safe abortion: technical and policy guidance for health systems. Second edition. Geneva: WHO. 2012:pp 134.
22. Albernathy M, Hord C, Nicholson L, Benson J, Johnson B. Guía para evaluar el uso de recursos para el tratamiento del aborto incompleto. Carrboro, NC: IPAS 1993:pp 75.
23. Johnston HB, Gallo MF, Benson J. Recording the costs to health systems o unsafe abortion: a comparison of four strategies. J Fam Plann Reprod Health Care. 2007;33(4):250-7.
24. Vlassof M, et al. Economic impact of unsafe abortion related morbidity and mortality: evidences and estimated challenges. Brighton Institute of Development Studies, 2008.
25. Vlasoff M, Walker D, Shearer J, Newlands D, Singh S. Estimates of health care systems costs of unsafe abortion in Africa and Latin America. Int Perspect Sex Reprod Health. 2009;35(3):114-21.
26. Babigumira JB, Stergachis A, Veenstra DL, Gardener JS, Ngonzi J, Mukasa-Kivunike P, Garrison LP. Estimating the costs of induced abortion in Uganda: a model – based analysis. BMC Public Health. 2011;11:904.
27. Rausch M, Lorch S, Chung K, Frederick M, Zhang J, Barnhart K. A cost-efectiveness analysis of surgical vs medical management of early pregnancy loss. Fertil Steril. 2012;97:355-60.
28. Naghma-e-Rehan. Costs of the treatment of complications of unsafe abortion in public hospitals. J Pak Med Assoc. 2011;61(2):169-72.
29. Xia W, She S, Lam TH. Medical versus surgical abortion methods for pregnancy in China: a cost-minimization analysis. Gynecol Obstet Invest. 2011;72(4):257-63.
30. Sedgh G, Singh S, Henshaw SK, Bankole A, Shah IH. Induced abortion: incidence and trends worldwide from 1995 to 2008. Lancet web site DOI: 10-10161S0140-6736(11)61786-8, Jan 19th 2012.
31. ONU. Asamblea General. Informe del Relator Especial sobre el derecho de todas las personas al disfrute del más alto nivel posible de salud física y mental. New York: ONU 02-08-2011.
32. Shearer JC, Walker DG, Vlasoff M. Costs of postabortion care in low a middle income countries. Int J Gynecol Obstet. 2010;108(2):165-9.
Correspondencia:
Dr. Luis Távara Orosco
Correo electrónico: luis.tavara@gmail.com
Trabajo recibido el 28 de octubre de 2012
Aceptado para publicación el 4 de noviembre de 2012.
Participaron activamente en la ejecución de la investigación:
Obst. Gladys Burga, Dr. Victor Flores, Lic. Marilú Huamán, Obst. Vivianne López, Dr. José Mauricio, Lic. Norma Méndez, Obst. Simeón Quispe, Dra. Giovanna Ramírez, Dr. Manuel Rueda, Obst. Carmen Sayers, Dr. Wilber Serpa, Obst. Sarita Tipiani, Dra. Daysy Torraka, Obst. Yessenia Vela, Obst. Ada Villarreal
















