Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Ginecología y Obstetricia
versión On-line ISSN 2304-5132
Rev. peru. ginecol. obstet. vol.59 no.3 Lima jul./set. 2013
ARTÍCULO ORIGINAL
Histerectomía puerperal. Experiencia en una institución privada
Puerperal hysterectomy. Experience at a private institution
Luis E. Tang Ploog1, Roberto Albinagorta Olórtegui1
1 Médico gineco-obstetra, Clínica Santa Isabel, Lima, Perú
Tema Libre presentado al XIX Congreso Peruano de Obstetricia y Ginecología, Lima, Perú, 27 al 30 de noviembre de 2012.
RESUMEN
Objetivos: Determinar la experiencia con histerectomía puerperal en una institución privada. Diseño: Estudio retrospectivo, serie de casos. Institución: Clínica Santa Isabel, Lima, Perú. Participantes: Puérperas inmediatas. Intervenciones: De un total de 15 201 nacimientos, se evaluó 16 pacientes con edades entre 29 y 42 años que tuvieron histerectomía puerperal (1,04 por mil nacimientos), entre el 1 de enero de 2000 y el 31 de diciembre de 2011. Principales medidas de resultados: Frecuencia, indicaciones y complicaciones de la histerectomía puerperal. Resultados: El 75% tuvo algún antecedente de instrumentación uterina, sea cesárea o legrado, siendo el procedimiento practicado en 12 casos durante la cesárea, tres en el posparto y una luego de legrado por parto inmaduro de 24 semanas. El 68,8% fue de emergencia y en un porcentaje igual se realizó histerectomía total. Las indicaciones más frecuentes fueron acretismo placentario en seis pacientes, atonía uterina en cinco y leiomiomatosis uterina en otras cinco, que fueron las intervenciones electivas. El tiempo operatorio osciló entre 65 y 170 minutos, con una media de 105 minutos; se realizó transfusiones sanguíneas en 9 pacientes (56,3%). No hubo lesiones de vía urinaria ni intestinales, ni casos de muerte materna. Conclusiones: En nuestra institución, la histerectomía puerperal mostró ser un procedimiento aparentemente seguro, con frecuencia, indicaciones y complicaciones muy similares a las encontradas en la literatura.
Palabras clave: Histerectomía puerperal, acretismo placentario, atonía uterina.
ABSTRACT
Objectives: To determine the experience with puerperal hysterectomy in a private institution. Design: Retrospective, series of cases study. Setting: Clinica Santa Isabel, Lima, Peru. Participants: Women in the immediate post partum. Interventions: Between January 1 2000 and December 31 2011, from 15 201 births attended sixteen 29-42 year-old patients with puerperal hysterectomy (1.04 per thousand births) were studied. Main outcome measures: Frequency, indications and complications of puerperal hysterectomy. Results: History of uterine instrumentation either cesarean section or dilatation and curettage was present in 75%, and the procedure was performed in 12 cases during the cesarean section, three in the post partum and one following dilatation and curettage for 24 weeks immature delivery. It was an emergency in 68.8% and in a similar percentage total hysterectomy was performed. Most frequent indications were placenta accreta in six patients, uterine atony in five and uterine leiomiomatosis in other five (elective interventions). Surgical time was 65-170 minutes, media 105 minutes; blood transfusions were indicated in 9 patients (56.3%). No urinary tract or intestinal tract lesions were reported, and there was no maternal death. Conclusions: Puerperal hysterectomy was an apparently safe procedure at our institution, and frequency, indications and complications were similar to literature reports.
Keywords: Puerperal hysterectomy, placenta accreta, uterine atony.
INTRODUCCIÓN
La hemorragia obstétrica sigue siendo una de las tres causas principales de mortalidad materna, incluyendo a la hemorragia posparto como de importancia relevante.
La necesidad de extirpar un útero en el posparto inmediato es siempre una decisión difícil para el ginecoobstetra, tanto desde el punto de vista médico como legal, dejando a la paciente sin la posibilidad de reproducción en el futuro. Por otro lado, resulta ser igual o más grave la demora en la decisión, con un aumento significativo en la morbimortalidad materna(1).
El presente trabajo busca determinar la experiencia de 12 años en una institución privada, describiendo a la población y sus antecedentes, indicaciones de la cirugía, tipo de cirugía y complicaciones, para hacer comparaciones con otras instituciones hospitalarias que no cuentan con los mismos recursos.
MÉTODOS
Se realizó un estudio retrospectivo descriptivo de casos de histerectomía puerperal realizados entre el 1 de enero de 2000 y el 31 diciembre de 2011, en la Clínica Santa Isabel, Lima, Perú, institución especializada en atención materno-perinatal. Se consideró los casos con más de 24 semanas de gestación y con histerectomía realizada en las primeras 24 horas posparto.
Se encontró 16 casos sobre un total de 15 201 nacimientos, con una tasa de 1,04 por mil nacimientos. Se revisó los libros de sala de operaciones y luego las historias clínicas, consignando datos generales, indicaciones de la histerectomía, descripción de datos operatorios, complicaciones y otras.
RESULTADOS
La media de edad del grupo de 16 pacientes fue 34,5 años, con un rango entre 29 y 42 años (tabla 1). El grupo fue prioritariamente de multíparas (93,8%) y solo una fue primigesta en el estudio.
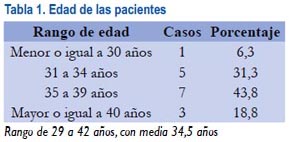
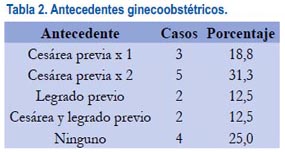
El 75% de las pacientes manifestó como antecedente algún tipo de cirugía o instrumentación uterina, siendo el grupo de cesárea previa el mayor, con 3 casos con una previa y 5 casos con dos cesáreas previas. Dos casos tuvieron cesárea y legrado previo y dos pacientes un legrado anterior al embarazo actual. Solo 4 pacientes no señalaron algún procedimiento uterino previo (tabla 2). Tres (18,8%) tuvieron parto normal, una (6,3%) legrado posparto inmaduro del segundo trimestre y las demás 12 (75%) fueron tanto cesáreas segmentarias o corporales. Se usó anestesia epidural en 81,3% (13 casos) y general en 18,8% (3 casos).
La tabla 3 muestra el tipo de histerectomía. Se realizó la histerectomía en la misma cesárea en 75% de los casos, posparto en 18,8% y un caso poslegrado del segundo trimestre.

La indicación de la histerectomía fue acretismo placentario en 6 casos (37,5%) atonía uterina en 5 casos (31,3%) y leiomiomatosis uterina en 5 (31,3%), siendo estos últimos los cinco casos de operación electiva.
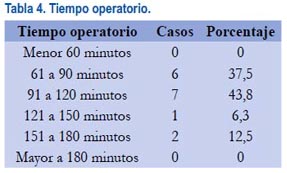
El tiempo operatorio fue entre 61 y 90 minutos en 6 pacientes, de 91 a 120 minutos en 7 pacientes y mayor a 121 minutos en 3 de las pacientes (tabla 4).
Se requirió transfusión sanguínea en 9 de las pacientes (56,3%) -3 o más unidades en 4 de ellas- y no hubo lesiones vesicales y/o intestinales o muertes maternas.
DISCUSIÓN
La histerectomía puerperal es la mayor operación en la práctica obstétrica actual, procedimiento reservado para salvar la vida de la paciente que no responde a tratamiento médico de hemorragia posparto(1-3).
Cavalini, en 1768, concibió la idea de que el útero podía ser removido durante un parto. Pero, no es sino hasta 1868 en que Horatio Storer realiza la primera histerectomía puerperal de emergencia en una paciente que sobrevivió. Para ese tiempo, la mayoría de los casos se relacionaba al tratamiento de infecciones y/o hemorragias posparto por trabajos de parto prolongados por desproporciones feto-pélvicas, las mismas que fueron disminuyendo en el tiempo con el advenimiento de antibióticos, transfusiones y medicamentos para mejorar la contracción uterina(4-6).
El doctor Eduardo Porro, en Italia (1876), fue el primero en comunicar un caso de cesárea-histerectomía en una paciente con hemorragia puerperal persistente. En la cirugía, un ayudante colocó un anillo constrictor en la base del útero, que incluía a los anexos, con lo que la paciente sobrevivió. Se encuentra para ese tiempo una mortalidad materna de 58%(4). Unos años después (1881), Richardson publicó la primera operación de Porro, en los Estados Unidos.
Hacia inicios del siglo XX, entre 8 y 10% de las cesáreas terminaban en histerectomías, relacionadas a casos de miomas y/o deseo de esterilización, indicaciones que disminuyeron a partir de los 70 con el advenimiento de la ligadura de trompas(4-6).
En nuestro grupo de estudio, la tasa de histerectomía puerperal fue 1,04 por mil nacimientos, comparable con la literatura actual, que oscila entre 0,2 y 2,28 por cada mil nacimientos (1-3,5,7-11).
En las últimas décadas, se ha evidenciado un incremento injustificado en las tasas de cesárea, siendo esta cirugía un factor de alteraciones en la implantación placentaria, tanto placenta previa como acretismo placentario, con lo cual se aumenta el riesgo de histerectomía(1), con un riesgo relativo entre 2,1 y 6,5 veces mayor con una cesárea previa y entre 7,6 y 8,9 veces con dos cesáreas previas(1,8,12,13). En nuestro grupo, el 75% refirió al menos alguna instrumentación uterina previa, sea cesárea o legrado. Otros estudios señalan que hasta 63% de las histerectomías tenía alguna cirugía previa(3). Es por esto que la mayoría de comunicaciones refiere una mayor tasa de histerectomías intracesáreas que posparto(8),que es la misma que en nuestro estudio (75% versus 25%).
A pesar de la idea de que la histerectomía subtotal disminuye el tiempo operatorio y reduce los riesgos intraoperatorios, encontramos que entre 52% y 66% han sido totales(2,3), semejante a nuestro estudio, donde correspondió a 68,8%. Seago, en 1998(14), comparó en un estudio los casos de cesárea histerectomía electivas y otro grupo de pacientes con reingreso de histerectomías seis meses posparto, sin encontrar diferencia significativa en la morbimortalidad, pero sí en los gastos y estancia hospitalaria.
En nuestro estudio, la mayoría de las histerectomías se debió a acretismo placentario, con 37,5%, encontrándose en la literatura estadísticas muy variables, entre 20 y 64%. Cabe recordar que el riesgo de acretismo placentario en la población general solo es de 1:2500 nacimientos(13), incrementada de manera espectacular por la condición de cesárea previa. El 40% de las placentas previas ocurre en pacientes con cesárea anterior, y entre 3 y 7% de las placentas previas hacen acretismo placentario(1), por lo que se recomienda en el caso de una alta sospecha hacer una resonancia magnética en la semana 32, para ayuda diagnóstica(7).
Las drogas uterotónicas, el masaje uterino, la umbilicación de arterias uterinas y los procedimientos quirúrgicos -como el pack uterino y la sutura de B-Lynch- han disminuido los casos de hemorragias puerperales(3,7), pero existen algunos casos refractarios de atonía uterina que terminan en histerectomía. Este problema fue el segundo en frecuencia en nuestro grupo de estudio, con 31,3%, existiendo comunicaciones de otros autores entre 19 y 56% del total(2,3,6,9-11).
La tercera indicación para nuestro estudio fueron las electivas por leiomiomatosis, con 5 pacientes (37,5%), informada por otros colegas entre 7 y 15%(2,6,11); pero, en otros trabajos no aparece, ya que hay grupos que no contemplan la posibilidad de cesárea-histerectomía electiva. En la literatura se informa adicionalmente las roturas uterinas durante el trabajo de parto, sobre todo en el grupo con cesárea previa, hasta 12% de los casos(3,6,11), que no tuvimos en nuestro estudio.
El tiempo operatorio depende mucho de la habilidad del cirujano. Pero, siendo una patología hemorrágica aguda, este debe ser lo más breve posible, sin que la cirugía sea insegura. Por aspectos legales, han disminuido los casos operados por residentes en formación, lo cual podría hacer incompleta su preparación para, cuando ya como especialistas, tengan que resolver los casos de emergencia(3) y por consecuencia aumentarán el tiempo operatorio y las complicaciones. En nuestro estudio, el promedio fue de 105 minutos (sea cesárea histerectomía o histerectomía posparto), con rango entre 65 y 170 minutos, parecidos a otros estudios americanos, que señalan entre 120 y 150 minutos(5,10).
Una de las principales complicaciones es la anemia aguda por hemorragia, requiriendo en nuestro estudio transfusiones en 56,3%. Otros autores que solo comunican histerectomías de emergencia llegan a 87% de pacientes transfundidos(9), y 44% cuando incluyen además histerectomías electivas(3).
La proximidad con la vejiga y el uréter y la condición de invasión sobre el segmento uterino en el caso del acretismo placentario incrementan las lesiones de estos órganos, encontrándose en estudios entre 5 y 12%(2,3,5,9). Hay autores, como la Dra. Cristina Rossi y otros(2,3), que prefieren la histerectomía subtotal, por menores tasas de lesiones vesicales (2,5%). Pero, Rock y Jones, en la edición del Te Linde del año 2008, no encuentran diferencias significativas cuando el cirujano es experimentado(6). No tuvimos alguna de estas lesiones en el estudio de nuestra institución.
No hubo caso de muerte materna, pero los estudios con mayor número de casos informan entre 0,6 y 2,6%(3,8).
REFERENCIAS BIBLIOGRÁFICAS
1. Witheman MK, Kuklina E, Hillis SD, Jamieson DJ, Meikle SF, Posner SF, Marchbanks PA. Incidence and determinants of peripartum hysterectomy. Obstet Gynecol. 2006;108:1486-92.
2. Wright JD, Devine P, Shah M, Gaddipati S, Lewin SN, Simpson LL, Bonano C, Sun X, D Alton ME, Herzog TJ. Morbidity and mortality of peripartum hysterectomy. Obstet Gynecol. 2010;115:1187-93.
3. Rossi Ac, Lee RH, Chmait RH. Emergency post-partum hysterectomy for uncontrolled postpartum bleeding. A systematic review. Obstet Gynecol. 2010;115:637-44.
4. Plauche W, Morrison J, O Sullivan MJ. Surgical Obstetrics. WB Saunders Company. 1992.
5. Chestnut DH, Eden R, Call SA, Parker RT. Peripartum hysterectomy: A review of cesarean and postpartum hysterectomy. Obstet Gynecol. 1985;65:365-70.
6. Rock–Jones III. Te Linde: Ginecología Quirúrgica. 10º edición. Editorial Médica Panamericana. 2008:830-4.
7. Glaze S, Ekwalanga P, Roberts G, Lange I, Birch C, Rosengarten A, Jarrel J, Ross S. Peripartum hysterectomy (1999 to 2006). Obstet Gynecol. 2008;111:732-8.
8. Knight M, Kurinczuk JJ, Spark P, Brocklehurst P. Cesarean delivery and peripartum hysterectomy. Obstet Gynecol. 2008;111:97-105.
9. Zelop CM, Harlow BL, Frigoletto Jr. FD, Safon LE, Saltzman DH. Emergency peripartum hysterectomy. Am J Obstet Gynecol. 1993;168:1443-8.
10. Forna F, Miles AM, Jamiesson DJ. Emergency peripartum hysterectomy: a comparison of cesarean and postpartum hysterectomy. Am J Obstet Gynecol. 2004;190:1440-4.
11. Stanco LM, Schrimmer DB, Paul RH, Mishell Jr DR. Emergency peripartum hysterectomy and associated risk factors. Am J Obstet Gynecol. 1993;168:879-83.
12. Bateman BT, Mhyre JM, Callaghan WM, Kuklina EW. Peripartum hysterectomy in the United States: nationwide 14 years experience. Am J Obstet Gynecol. 2012;206:63e1-8.
13. Miller DA, Chollet JA, Goodwin TM. Clinical risk factors for placenta previa-placenta accreta. Am J Obstet Gynecol. 1997;177:210-4.
14. Seago PD, Roberts WE, Johnson VK, Martin RW, Morrison JC, Martin Jr. JN. Planned cesarean hysterectomy: a preferred alternative to separate operations. Am J Obstet Gynecol. 1999;180:1385-93.
Correspondencia:
Dr. Luis E. Tang Plog
Clínica Santa Isabel
Av. Guardia Civil, San Borja
Teléfono: 475 7777
Correo electrónico: ltang@clinicasantaisabel.com













