Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Ginecología y Obstetricia
versión On-line ISSN 2304-5132
Rev. peru. ginecol. obstet. vol.60 no.1 Lima 2014
SIMPOSIO AVANCES EN INFERTILIDAD
Inseminación intrauterina o fertilización in vitro en factor masculino
Intrauterine insemination or in vitro fertilization in male infertility?
Alejandro Manzur1,2
1 Jefe Unidad de Reproducción Humana, División de Obstetricia y Ginecología, Pontificia Universidad Católica de Chile
2 Presidente de la Asociación Latinoamericana de Medicina Reproductiva (ALMER)
RESUMEN
Se presentan los argumentos a favor y en contra para indicar inseminación intrauterina homóloga versus fertilización in vitro/ICSI en parejas infértiles con factor masculino. Las variables que influyen en los resultados de ambas técnicas deben ser consideradas al momento de la elección, velando por la proporcionalidad de los tratamientos indicados así como la relación costo/beneficio.
Palabras clave: Inseminación intrauterina, factor masculino, fertilización in vitro, inseminación intracitoplasmática de espermatozoides.
ABSTRACT
Arguments for and against intrauterine insemination versus in vitro fertilization/ICSI in cases of infertile couples with male factor are discussed. Several variables influencing the results must be considered prior to indicating the technique, including cost-benefit and proportionality of the therapy.
Keywords: Intrauterine insemination, male factor, in vitro fertilization, intracytoplasmatic sperm insemination.
En el universo cada vez más frecuente de parejas infértiles, el factor masculino constituye un problema de alta prevalencia, describiéndose cifras promedio de 40% en aquellos que consultan transcurrido más de un año de actividad sexual sin protección. El factor masculino se define como la alteración en dos o más espermiogramas, de cualquiera de los parámetros considerados normales, según el manual vigente de la Organización Mundial de la Salud(1). De esta manera, se considera oligospérmica aquella muestra seminal que posee una concentración espermática inferior a 15 millones/mL o un recuento total menor a 39 millones de espermatozoides. Una muestra será astenospérmica si la motilidad progresiva no supera el 32% y la catalogaremos de teratospérmica cuando la morfología espermática estricta no alcanza al 4%.
Una vez confirmado un factor masculino mediante dos espermiogramas, deberá proceder a evaluarse las causas corregibles o modificables que existan en la historia clínica, tales como uso de fármacos que interfieren en la espermatogénesis, ejercicio extremo, aumento de temperatura escrotal, obesidad mórbida, hábitos nocivos como el consumo en exceso de alcohol, tabaco y drogas ilícitas. También es recomendable la evaluación escrotal y testicular mediante ecotomografía Doppler para descartar varicoceles moderados a severos, cuya presencia puede perpetuar el factor masculino y que son corregibles mediante cirugía. La solicitud de exámenes de laboratorio que permitan reconocer el estado del eje hipotálamo-hipófisis-testicular es deseable, para lo cual se recomienda evaluar FSH, LH y testosterona total, así como prolactina y hormona estimulante de la tiroides (TSH), dos hormonas que pueden interferir en la pulsatilidad de GnRH y, por ende, afectar dicho eje. Indudablemente, el examen de mayor valor para escoger la técnica de reproducción indicada en casos de factor masculino, es la separación espermática diagnóstica, cuyo resultado, expresado en millones de espermatozoides mótiles totales recuperados, será un indicador importante a tener en cuenta.
La obligación del especialista en medicina reproductiva es, como en todo el quehacer médico, procurar tratar a las parejas infértiles sin dañar. Esto significa, entre otras cosas, decidir en conjunto con la pareja la modalidad terapéutica más adecuada para ellos, considerando los factores involucrados así como la relación costo/beneficio. La técnica elegida deberá ser proporcional al problema que presentan, con un claro conocimiento de los beneficios versus los riesgos de la misma, así como de las expectativas reales de éxito de dicha terapia según las características de cada pareja. El objetivo es obtener la mayor cantidad de embarazos únicos en el menor número posible de intentos, esto es, la tasa de embarazo único por ciclo, que será nuestro mejor indicador de cómo nos va con cada técnica en los respectivos centros de medicina reproductiva. Es impresentable en estos días exhibir tasas altas de embarazo clínico a expensas de multigestación, fenómeno que observamos tanto en baja como en alta complejidad, y que obedece a una vigilancia insuficiente de la respuesta ovárica a la inducción de ovulación, con excesivo número de folículos ovulatorios en el caso de baja complejidad, y de embriones transferidos en alta complejidad.
¿Cómo seleccionar entonces la técnica adecuada para parejas con factor masculino? En forma muy resumida podríamos esquematizar que existen dos tipos de tratamientos posibles en parejas con factor masculino que consultan por deseo de fertilidad y en las cuales ya se ha descartado o corregido un factor anatómico:
a) Inseminación intrauterina: para parejas con cavidad endometrial indemne y al menos una trompa funcional, que pudieran tener un factor coital, cervical, masculino leve o moderado, in-fertilidad inexplicada y endometriosis con respeto anatómico (fondo de saco de Douglas libre y al menos un anexo funcional). Requiere, por supuesto, disponibilidad de ovocitos; sin embargo, no existe una edad femenina límite que contraindique su utilización, en la medida que se obtenga una respuesta adecuada a la inducción de ovulación.
b) Fertilización in vitro e ICSI: reservada para mujeres de cualquier edad reproductiva que presenten un factor tubárico bilateral no corregible, una endometriosis severa con alteración anatómica, ausencia de embarazo luego de 3 a 6 ciclos de baja complejidad o un factor masculino severo no modificable, definido como una separación espermática inferior a un millón de espermatozoides mótiles recuperados o con morfología de la separación inferior a 4%.
INSEMINACIÓN INTRAUTERINA EN CASOS DE FACTOR MASCULINO
Para obtener los mejores resultados con esta técnica, es preciso conocer muy bien las variables que influencian los resultados de la misma. Al respecto, existen protocolos establecidos que en nuestra Unidad incluyen: ovulación inducida, al menos una trompa permeable, una separación espermática diagnóstica con más de 1 millón de espermatozoides mótiles recuperados, un seguimiento ecográfico transvaginal y una inseminación intrauterina única efectuada 36 horas post administración de hCG 5000 U.I. en casos de determinación (-) de LH urinaria (Ovukit, Princeton, VA) y 24 horas post hCG en los casos de LH urinaria (+). La estimulación ovárica es realizada con inductores orales, preferentemente del tercer al séptimo día de ciclo (citrato de clomifeno 50 a 100 mg/día, tamoxifeno 20 a 40 mg/día, letrozol 2,5 a 5 mg/día), con gonadotropinas inyectables en dosis diarias variables (hMG y/o FSH recombinante), o con la combinación de drogas orales e inyectables. La decisión de cuál protocolo elegir está basada en criterios clínicos que incluyen edad, índice de masa corporal, factores de infertilidad presentes y respuesta a ciclos anteriores de estimulación; pero, también considera la factibilidad económica de utilizar un determinado producto. La separación espermática es efectuada mediante swim-up o técnica de gradiente con Isolate (Irvine Scientific), reservando esta última principalmente para pacientes con factor masculino leve a moderado, incluyendo viscosidad aumentada. La transferencia intrauterina es realizada utilizando una cánula flexible de Makler (Sefi Medical Instruments, Israel) considerando un volumen máximo a inyectar de 0,4 mL. Si la paciente inseminada no ha presentado flujo menstrual 14 días después de constatada la ovulación, se determina una β-hCG plasmática. En los casos que resulta positivo, se cita a la paciente una semana más tarde para su primer control ecográfico transvaginal. Se considera embarazo clínico la detección de uno o más sacos gestacionales en cualquier ecografía realizada a partir del día 21 post ovulación.
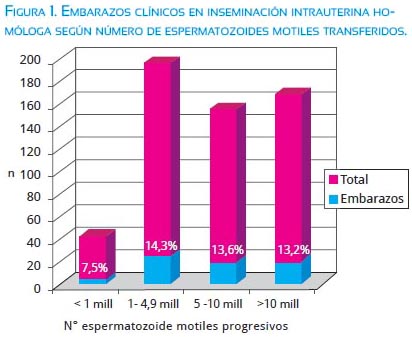
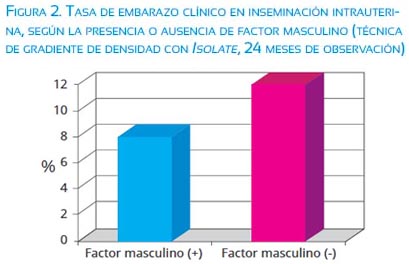
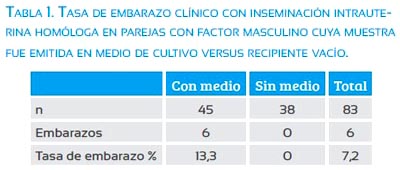
Como se ha mencionado, recomendamos realizar una separación espermática diagnóstica con técnica de gradiente de densidad, toda vez que estamos ante un factor masculino. Es requisito indispensable lograr una recuperación espermática mótil superior de 1 a 5 millones, con al menos 4% de formas normales, antes de considerar que una pareja califica para inseminación intrauterina homóloga(2-4). Este punto de corte ha sido sumamente debatido, encontrándose numerosas publicaciones con distintos valores, para lo cual invitamos a cada centro de medicina reproductiva a evaluar el índice bajo el cual las tasas de éxito caen considerablemente. En la Pontificia Universidad Católica de Chile, utilizamos 1 millón de espermatozoides motiles, el mismo valor que ha sido recientemente publicado por Ombelet y colaboradores en su manual de inseminación intrauterina(5). La figura 1 muestra las tasas de embarazo clínico obtenidas en inseminación intrauterina homóloga en nuestra Unidad de Reproducción Humana, de acuerdo al recuento de espermatozoides inseminados. En ella puede apreciarse que la tasa de embarazo clínico lograda cuando se recupera menos de 1 millón de espermatozoides motiles es solo 7,5%, cifra significativamente más baja que la obtenida en cualquier tramo de recuperación espermática por encima del millón (13,2 a 14,3%). La presencia de factor masculino per se tiene un claro impacto en los resultados de ciclos de inseminación intrauterina, como aparece graficado en la figura 2 (8% versus 12%, respectivamente, p < 0,05). Una forma de mitigar el impacto del factor masculino leve a moderado en los resultados de ciclos de inseminación intrauterina, es la recolección de la muestra seminal en un recipiente que contenga 3 a 5 mL de medio de cultivo (Ham F-10), previo a realizar la separación espermática con gradiente de densidad. Nuestros resultados iniciales, resumidos en la tabla 1, fueron presentados en la reunión anual de ALIRH, en Buenos Aires 2007, y marcaron un cambio de conducta en nuestra Unidad, que mantenemos hasta ahora. Desde entonces, indicamos siempre la emisión de la muestra seminal en medio de cultivo en casos de factor masculino que califiquen para inseminación intrauterina. En ausencia de factor masculino, la emisión de la muestra en medio de cultivo no representa ningún beneficio.
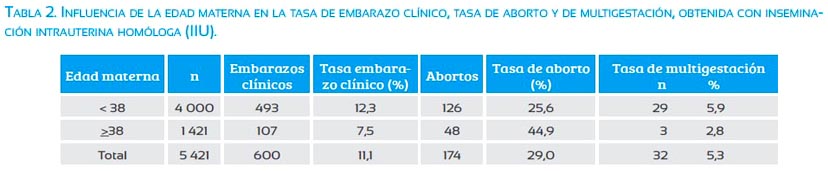
El factor edad materna es por lejos el que más influye en los resultados obtenidos con cualquier técnica de reproducción, incluyendo la inseminación intrauterina. En nuestra serie de 5 421 ciclos de IIU homóloga realizados durante una década (2001-2011), 1 421 correspondieron a mujeres de 38 años o más (26,2%) y 4 000 a mujeres menores de 38 años (73,8%). Se obtuvieron 600 embarazos clínicos, lo que corresponde a una tasa global de embarazo clínico de 11,1%, con una diferencia estadísticamente significativa entre el 7,5% logrado en mujeres mayores de 38 años y 12,3% de las menores de 38 años (p < 0,0001). La tasa global de aborto para el grupo analizado fue 29%, encontrándose nuevamente una diferencia significativa entre el 44,9% obtenido en mujeres >38 años y el 25,6% de las menores de dicha edad (p < 0,0001). La tasa global de multigestación con IIU homóloga en el período analizado fue 5,3%, no alcanzando diferencia estadísticamente significativa entre las > 38 años (2,8%) y las < de 38 (5,9%) p = 0,243. Ver tabla 2
Otras variables a considerar en los resultados de una inseminación intrauterina homóloga son:
-
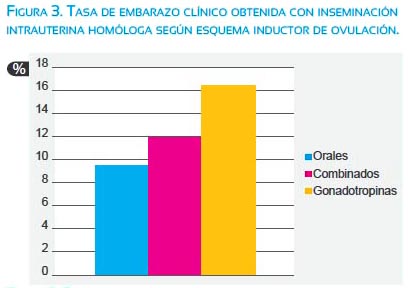
El tipo de inducción de ovulación, obteniéndose mejores tasas con gonadotropinas que con fármacos orales o la combinación de ambos (figura 3).
-
El número de folículos ovulados, idealmente no mayor a 3 para no aumentar el riesgo de embarazo múltiple.
-
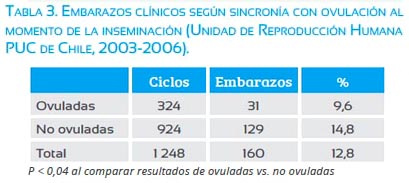
El momento o programación de la inseminación, idealmente pre ovulatoria (tabla 3).
-
El tiempo de infertilidad, con mejores resultados en parejas con menos de 5 años de exposición.
-
El número de ciclos realizados, obteniéndose resultados equivalentes en los tres primeros intentos.
FERTILIZACIÓN IN VITRO EN CASOS DE FACTOR MASCULINO
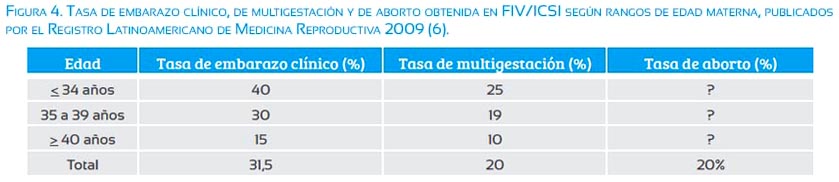
Habiendo descartado las causas maternas para recurrir a la fertilización in vitro, tales como factor tubárico no corregible, endometriosis severa con alteración tubo peritoneal, y ausencia de embarazo luego de 3 a 6 ciclos de inseminación intrauterina, los factores masculinos severos representan una frecuente indicación de FIV, o más específicamente, de ICSI. En estricto rigor, toda vez que una muestra seminal logre separaciones espermáticas con menos de 4% de formas normales o recuperaciones inferiores de 1 a 5 millones de espermatozoides motiles (dependiendo del punto de corte para cada centro), y que dicha condición no sea susceptible de corregirse en un plazo razonable de tiempo de acuerdo a la edad de la mujer, debiera indicarse sin titubeos una ICSI. Sin embargo, sabemos que la gran limitante en nuestra región latinoamericana es el acceso a esta técnica de alto costo que continúa sin cobertura médica en la mayoría de las naciones. Afortunadamente, para aquellas parejas que pueden acceder a reproducción asistida de alta complejidad, el factor masculino deja de ser una limitante en los resultados de fertilización in vitro e ICSI, teniendo mucha mayor relevancia el factor etario materno, como lo muestra el reporte del Registro Latinoamericano de Medicina Reproductiva 2009 para fertilización in vitro (FIV) e ICSI(6) resumido en la figura 4. En él se observa una disminución progresiva en las tasas de embarazo clínico obtenidas con estas técnicas, conforme aumenta la edad de la mujer, así como una disminución sistemática en las tasas de multigestación a mayor edad reproductiva femenina. La tasa de aborto de 20% publicada con FIV/ICSI representa el global obtenido para estas técnicas, pero no especifica el valor alcanzado en los distintos rangos etarios. Es esperable que las tasas de aborto obtenidas con esta técnica sean homologables a las logradas en embarazos de inseminación intrauterina o actividad sexual dirigida según edad materna, alcanzando cifras tan altas como 50% en mujeres mayores de 40 años que logran su embarazo con ovocitos propios.
CONCLUSIONES
La inseminación intrauterina (IIU) y la fertilización in vitro/ICSI no deben ser vistas como competidoras, sino como técnicas definidas para distintos segmentos de parejas infértiles y que pueden complementarse. Es deseable que el clínico juicioso aplique el conocimiento médico y lo adecúe a la realidad de la pareja en cuestión para decidir el tipo y número de ciclos propuestos. En su decisión, la presencia de factor masculino severo será el indicador de mayor peso para inclinarse por ICSI en lugar de IIU, sin desconocer que la edad materna es la mayor condicionante en los resultados y que lamentablemente en nuestro medio, el factor económico es el que termina muchas veces limitando el acceso a casos plenamente justificados de FIV/ICSI.
REFERENCIAS BIBLIOGRÁFICAS
1. WHO laboratory manual for the examination and processing of human semen, fifth edition, 2010. [ Links ]
2. Wainer R, Albert M, Dorion A, Bailly M, Bergere M, Lombroso R, Gombault M, Selva J. Influence of the number of motile spermatozoa inseminated and of their morphology on the success of intrauterine insemination. Hum Reprod. 2004;19(9):2060-5. [ Links ]
3. Van der Westerlaken LA, Naaktgeboren N, Helmerhorst FM. Evaluation of pregnancy rates after intrauterine insemination according to indication, age, and sperm parameters. J Assist Reprod Genet. 1998;15(6):359-64. [ Links ]
4. Khalil MR, Rasmussen PE, Erb K, Laursen SB, Rex S, Westergaard LG. Homologous intrauterine insemination. An evaluation of prognostic factors based on a review of 2473 cycles. Acta Obstet Gynecol Scand. 2001;80(1):74-81. [ Links ]
5. Ombelet W. Evidence-based recommendations for IUI in daily practice. Middle East Fertil Soc J. 2013;18 (2):74-7. [ Links ]
6. Registro Latinoamericano de Reproducción Asistida 2009, disponible en: www.redlara.com [ Links ]
Correspondencia:
Dr. Alejandro Manzur Yanine
Dirección postal: Cuz del Sur 177, Las Condes, Santiago, Chile.
amanzur@med.puc.cl














