Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Peruana de Ginecología y Obstetricia
On-line version ISSN 2304-5132
Rev. peru. ginecol. obstet. vol.60 no.2 Lima Apr. 2014
ARTÍCULO ORIGINAL
Conocimientos y prácticas sobre signos de alarma de las gestantes atendidas en el Hospital Nacional Docente Madre-Niño San Bartolomé, Lima, Perú
Knowledge and practices on alert signs in pregnant women attended at Hospital Nacional Docente Madre-Niño San Bartolome, Lima, Peru
Daniel Ticona-Rebagliati1,2,a, Laura Torres-Bravo1,3,a, Liz Veramendi-Espinoza1,3,a, Jessica Hanae Zafra-Tanaka1,3,a
1 Facultad de Medicina San Fernando, Universidad Nacional Mayor de San Marcos (UNMSM). Lima, Perú.
2 Asociación para el Desarrollo de la Investigación Estudiantil en Ciencias de la Salud, UNMSM. Lima, Perú.
3 Sociedad Científica de San Fernando, UNMSM. Lima, Perú.
a Estudiante de Medicina Humana.
RESUMEN
Introducción: De acuerdo a los objetivos del milenio, nuestro país debe reducir la mortalidad materna en 75%. El Plan estratégico nacional para la reducción de la mortalidad materna y perinatal considera reducir las posibilidades de complicaciones durante el embarazo, parto y puerperio. Esto es posible mediante la identificación de los signos de alarma. Objetivos: Determinar el nivel de conocimientos y prácticas sobre signos de alarma en gestantes. Diseño: Estudio descriptivo transversal. Lugar: Hospital Nacional Docente Madre-Niño San Bartolomé, Lima, Perú. Pacientes: Gestantes en hospitalización y consulta externa, durante junio del 2013. Intervenciones: Encuesta sobre conocimientos y prácticas de los signos de alarma durante la gestación. Se realizó análisis bivariado utilizando la prueba de chi cuadrado; la fuerza de asociación se calculó con odds ratio. Principales medidas de resultados: Con/ sin conocimientos y prácticas Resultados: Conocimientos: 93% de las gestantes consideró los signos de alarma como indicadores de peligro para la madre y el feto; el 100% sabía que debe acudir a un centro de salud de inmediato. Prácticas: Los signos por los cuales la mayor proporción de gestantes acudió a emergencia fueron convulsiones (100%), no crecimiento de barriga conforme a la gestación (100%), ardor al orinar (86,1%), sangrado vaginal (84,4%) y fiebre (84,2%). Conclusiones: La mayoría de pacientes consideró a los signos de alarma como peligro; de presentarse algunos de estos signos, todas conocían que deben acudir a un centro de salud inmediatamente y siempre acudirían. Se requiere estudios cualitativos para determinar las causas por las cuales, a pesar del conocimiento, algunas gestantes no acuden a tiempo.
Palabras clave: Embarazo, complicaciones del embarazo, signos de alarma, conocimientos, prácticas, mortalidad materna.
ABSTRACT
Introduction: According to the millennium development goals, our country must reduce maternal mortality rate in 75%, and the Strategic National Action Plan for Reduction of Maternal and Perinatal Mortality considers reducing the possibilities of complications during pregnancy, labor and puerperium by recognizing the danger signs during pregnancy. Objectives: To determine the level of knowledge and practices on danger signs in pregnant women. Design: Descriptive study. Setting: Hospital Nacional Docente Madre-Niño San Bartolome, Lima, Peru. Patients: Pregnant women in hospitalization and outpatient consultation during June 2013. Interventions: A survey was administered to evaluate knowledge and practices on danger signs during pregnancy. Chisquare test bivariate analysis was used; odds ratio assessed association strength. Main outcome measures: With/without knowledge and practices. Results: Knowledge: 93% of patients considered danger signs as an indicator of risk for both mother and fetus; 100% knew that they should immediately go to a health care center if they showed any of the danger signs. Practices: Patients attended the health care center when they presented seizures (100%), small abdominal growth according to gestational age (100%), dysuria (86.1%), vaginal bleeding (84.4%) and fever (84.2%). Conclusions: The majority of patients considered danger signs as a risk and in case of presenting any of these, they knew they should attend a health care center immediately and they would do it. Further studies are recommended to determine why even when knowing danger signs some women do not go to a health center in time.
Keywords: Pregnancy, pregnancy complications, obstetric danger signs, knowledge, practices, maternal mortality.
INTRODUCCIÓN
Entre los ocho Objetivos de Desarrollo del Milenio de las Naciones Unidas (ODM), el quinto ODM, se relaciona a la salud materna(1) , y para el caso del Perú se debe alcanzar para al año 2015 la razón de muerte materna de 66 defunciones por cada cien mil nacidos vivos, es decir, reducir la mortalidad materna en 75%(2). El Instituto Nacional de Estadística e Informática estimó en el 2011 que la mortalidad materna se redujo en 49,7% entre los periodos de 1994 -2000 y 2004-2010, al pasar de 185 a 93 muertes maternas por cada 100 000 nacidos vivos(2).
Dentro del Plan Estratégico Nacional para la reducción de la mortalidad materna y perinatal (2009 – 2015) se plantean tres niveles de acción: reducir las posibilidades de embarazos, reducir las posibilidades de complicaciones durante el embarazo, parto y puerperio y reducir las posibilidades de muerte entre mujeres que experimentan complicaciones (3). El segundo punto mencionado involucra la identificación de los signos de alarma, así como el parto institucional y el manejo activo del alumbramiento(3).
Para garantizar el nacimiento de un recién nacido sano con un riesgo mínimo para la madre se hace uso del control prenatal, el cual se dirige a la evaluación continua del estado de salud de la madre y el feto, la anticipación de los problemas mediante el seguimiento de la gestante y la enseñanza de los síntomas y signos de alarma(4).
Los signos y síntomas de alarma por los que una gestante, en caso de presentarlos, debe acudir inmediatamente a un hospital o centro de salud más cercano son los siguientes: fuerte dolor de cabeza o zumbido en el oído, visión borrosa con puntos de lucecitas, náuseas y vómitos frecuentes, disminución o ausencia de movimientos del feto, palidez marcada, hinchazón de pies, manos o cara, pérdida de líquido o sangre por la vagina o genitales o aumentar más de dos kilos por semana(5), entre otros, como fiebre (4) y las contracciones uterinas de 3 a 5 minutos de duración antes de las 37 semanas.
La hemorragia obstétrica es la principal causa de muerte materna en el Perú (6), siendo un 79,2% de estas muertes durante el parto y en el posparto(7). Los signos y síntomas asociados a la enfermedad hipertensiva del embarazo como la cefalea, presentada hasta por tres cuartas partes de mujeres, antecede a las convulsiones eclámpticas, siendo no necesariamente opresiva y holocraneal; por otro lado, las alteraciones visuales como los escotomas se deben a hiper-perfusión cerebral a los lóbulos occipitales(8).
La pérdida vaginal del líquido amniótico es otro signo de alarma muy importante, debido a que es indicativo de rotura prematura de membranas (RPM)(9). Entre sus complicaciones encontramos la sepsis ovular, sepsis puerperal, prematuridad, sepsis del neonato, corioamnionitis y la morbilidad neonatal elevada por la inmadurez(10). La disminución o la ausencia de los movimientos fetales pueden indicar sufrimiento fetal agudo o insuficiencia placentaria. Por lo tanto, las gestantes deben ser cuidadosamente monitorizadas, ya que hay un riesgo inminente de muerte fetal(9).
En nuestro país son relevantes las 4 demoras o retrasos en la atención de salud que se producen en la atención prenatal cuando existe un signo de alarma, las cuales son: falta de reconocimiento del problema (desconocimiento de información sobre complicaciones del embarazo y señales de peligro), falta de oportunidad de decisión y acción (demora en las decisiones para procurar atención y por barreras para acceder a ella), falta de acceso a la atención y logística de referencia (demora en selección de institución de salud que ofrezca la atención necesaria y de llegar a la misma) y falla en la calidad de atención (demora para recibir un tratamiento adecuado y apropiado)(11,12).
Siendo el nivel de conocimiento y las prácticas sobre los signos de alarma un punto clave dentro de las estrategias para la reducción de la mortalidad materna, el objetivo del presente estudio es determinar el nivel de estos en las gestantes del Hospital Nacional Docente Madre Niño (HONADOMANI) - San Bartolomé.
METODOLOGÍA
El presente estudio es de tipo descriptivo transversal. La población del estudio fueron las pacientes gestantes que acudieron al HONADO-MANI - San Bartolomé, tanto de hospitalización como de consultorio externo u otros servicios del hospital, durante el mes de junio de 2013. Se excluyó a pacientes que no desearon participar en el estudio o que tenían algún impedimento para la comprensión del cuestionario. La selección de participantes se realizó con un muestreo por conveniencia.
El instrumento de medición fue elaborado por los autores del proyecto. Se realizó un juicio de expertos ginecoobstetras, en el cual se obtuvo un índice de concordancia de 82%, luego de lo cual se realizó modificaciones de acuerdo a sus sugerencias. Los síntomas y signos de alarma incluidos en el instrumento se basaron en aquellos mencionados en la Guía Nacional de Salud Sexual y Reproductiva(9), que además se encuentran registrados en el carné perinatal que posee la gestante.
El instrumento tiene tres secciones: datos demográficos (incluye historia ginecológica y datos de gestación actual), una sección de Conocimientos de signos de alarma con 17 preguntas (3 generales y 14 específicas de cada signos de alarma) en un sistema Likert (totalmente de acuerdo, de acuerdo, indiferente, desacuerdo y totalmente en desacuerdo), y una de Prácticas que se divide en dos partes: una de 16 preguntas en sistema Likert (nunca, raras veces, la mitad de las veces, la mayor parte de las veces, siempre) basada en supuestos y otra de 15 preguntas que registra si presentaron signos de alarma en la gestación actual y la conducta de las pacientes, además del tiempo transcurrido hasta acudir al centro de salud.
Este fue administrado por medio de una entrevista en la cual se explicó en términos coloquiales los signos y síntomas que se estaba indagando. Los signos indagados fueron sangrado vaginal (sangrado por vía vaginal), cefalea (dolor de cabeza), rotura de bolsa amniótica (descenso de líquido de color claro/transparente con olor a lejía), náuseas o vómitos intensos, edema (hinchazón de cara, manos y/o pies), alteración de los movimientos fetales (disminución o ausencia de movimientos fetales), tinnitus (zumbido de oídos), escotomas (visión borrosa o la presencia de mosquitas o manchas flotantes), amenaza de parto pretérmino (contracciones uterinas antes de las 37 semanas), epigastralgia (dolor abdominal o en la boca del estómago), fiebre (sensación de alza térmica), disuria (ardor al orinar), alteración del crecimiento uterino (falta de crecimiento de la barriga) y disminución de peso de la madre.
Previo a la aplicación de la encuesta, se solicitó el consentimiento oral de las pacientes luego de explicarles el objetivo del estudio, los procedimientos, la confidencialidad de los datos y la voluntariedad de la participación. Se siguieron los principios éticos de autonomía (al mantener la libertad de rechazar la participación en el estudio), beneficencia y no maleficencia (no hay riesgos potenciales para quienes participen).
Los datos fueron analizados usando el paquete estadístico SPSS 20. Los datos cualitativos fueron expresados como frecuencias/porcentajes, mientras que las variables cuantitativas fueron expresadas como media/desviación estándar si presentaban distribución normal o como mediana/rango intercuartilar si no seguían la distribución normal.
La variable conocimientos fue reagrupada en las siguientes categorías: sí (totalmente de acuerdo y de acuerdo), no sé (indiferente) y no (desacuerdo y totalmente en desacuerdo).
Para el análisis bivariado se transformaron las variables edad (mayores de 35 años y menores de esta edad), trimestre del embarazo y grado de instrucción (primaria, secundaria, superior). Se utilizó la prueba chi cuadrado (valor p=0,05) para determinar la asociación; además, la fuerza de asociación se calculó con el odds ratio (IC 95%).
RESULTADOS
El total de gestantes entrevistadas fue 150. La edad promedio fue de 28±6 años, mientras que la mediana de la edad gestacional fue 33 (RIC: 27 a 37) semanas. Más de la mitad de las pacientes (53%) era ama de casa a tiempo completo. La mayoría de las encuestadas (94%) tuvo secundaria completa o un nivel educativo mayor, y cerca de la mitad (45%) tenía un ingreso mensual familiar entre 750 y 1 500 soles. Todas provenían de áreas urbanas. Las pacientes fueron halladas en distintos ambientes del hospital; 119 en consultorio externo, 26 estaban hospitalizadas y 5 en ecografía. La mediana de la paridad fue 2 (RIC: 1 a 3); de los nacidos vivos a término, 1 (RIC: 0 a 1); de los nacidos vivos pretérmino, 0 (RIC: 0 a 0), de los abortos, 0 (RIC: 0 a 0,25), y de los hijos vivos, 1 (RIC: 0 a 1).
Respecto a los conocimientos, la gran mayoría de las pacientes (93%) reconocieron a los signos de alarma como indicadores de peligro para la madre y el feto, mientras que la totalidad de ellas mencionó que se debe acudir a un centro de salud de inmediato de presentarlos.
La definición de contracciones solo fue conocida por el 68% de las entrevistadas. Los signos con mayor reconocimiento como no normales durante la gestación fueron sangrado vaginal (87,3%), alteración de movimientos fetales (86,6%) y fiebre (86%), mientras que los considerados como normales en el embarazo por mayor cantidad de personas fueron náuseas y vómitos intensos (26,7%), cefalea intensa (20%) y amenaza de parto pretérmino (17,3%) (gráfica 1).
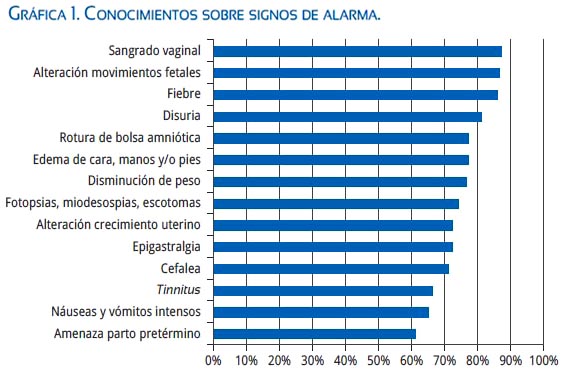
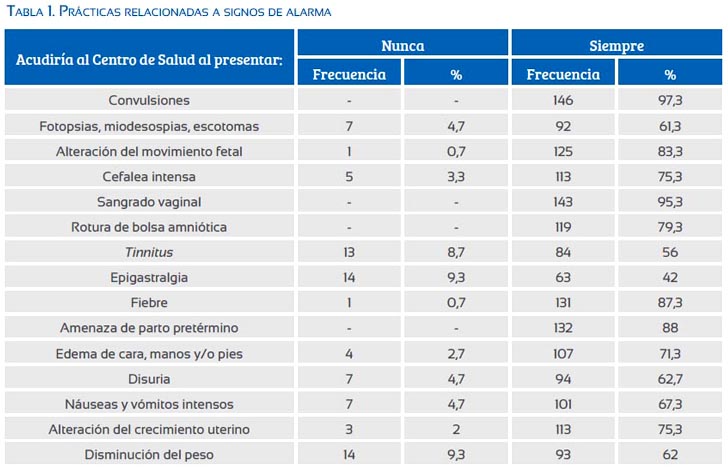
Respecto a las prácticas, la mayoría (86%) siempre acudiría a un centro de salud u hospital de presentar alguna molestia o signo de alarma. Los signos y síntomas por los que las pacientes siempre acudirían fueron convulsiones (97%), sangrado vaginal (95%), contracciones (88%), fiebre (87%) y alteración de movimientos fetales (83%). Por otro lado, la menor proporción de gestantes acudiría siempre por signos como epigastralgia (42%), tinnitus (56%) y fotopsias, miodesospsias y escotomas (61,3%). En la tabla 1 solo se muestra los valores obtenidos en Nunca y Siempre.
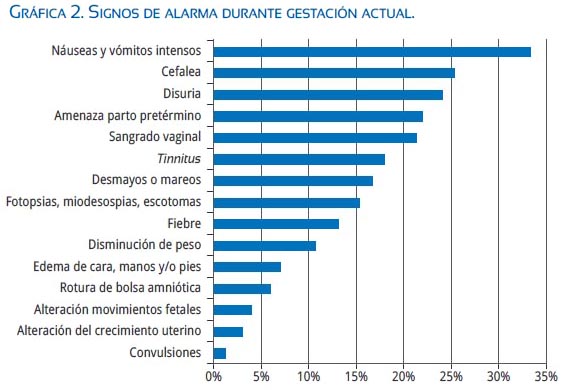
Al preguntarles individualmente por la presencia de signos de alarma durante la gestación actual, las más frecuentes fueron náuseas y vómitos intensos (33%), cefalea intensa (25%), disuria (24%), amenaza de parto pretérmino (22%) y sangrado vaginal (21%) (gráfica 2) . De todos los signos de alarma, los que tuvieron mayor proporción de gestantes que acudieron a la emergencia fueron "convulsiones" (100%), "alteración de crecimiento uterino" (100%), "disuria" (86,1%), "sangrado vaginal" (84,4%) y "fiebre" (84,2%), mientras que "tinnitus" (36%), "edema de cara, manos y/o pies" (41,7%) y "desmayos o mareos" (44%) fueron los de menor proporción. (Tabla 2).
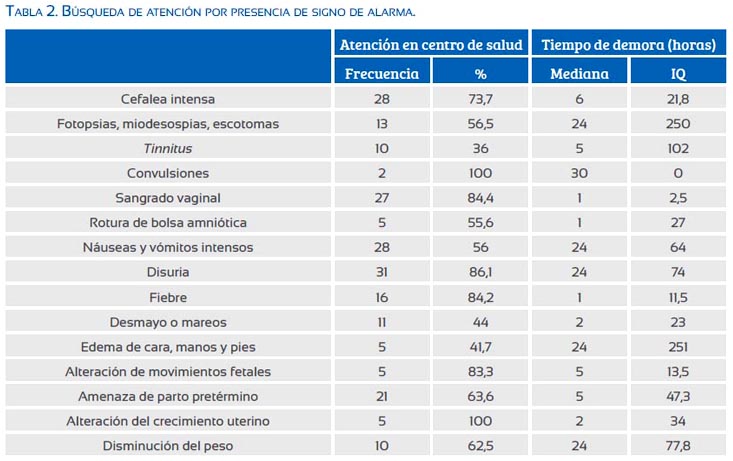
Se halló asociación entre la edad mayor de 35 años y presentar disuria (OR: 4,59; IC95% 2,19 a 9,83), la alteración del crecimiento uterino (OR: 2,49; IC95% 1,22 a 4,82) y la disminución del peso (OR: 2,04; IC95% 1,03 a 4,03).
DISCUSIÓN
Los conocimientos fueron buenos, mayor de 70%; además, todas las gestantes afirmaron que la presencia de un signo de alarma amerita que acudan a un centro de salud de inmediato. En el presente estudio, las gestantes entrevistadas se caracterizaron por ser en su mayoría adultas y tener un nivel de educación de secundaria como mínimo, factores que se relacionan con mayor conocimiento(13) . Una limitación importante a resaltar es que estos resultados solamente se remiten a las gestantes que son atendidas en el Hospital San Bartolomé, por lo que no pueden ser generalizados al resto de la población nacional.
Hemos logrado constatar que, ante el reconocimiento de los signos de alarma, un gran porcentaje de las gestantes acudiría a buscar atención médica en cualquier caso (86%), lo que nos habla de un importante punto en la disminución de la segunda demora, relacionada con la falta de oportunidad de decisión y acción(12). Sin embargo, en la sección de prácticas se observa que un poco menos de la mitad de los ítems no llegan al 70%, probablemente debido a que no se logra identificar varios signos como de alarma, esto relacionado a la primera demora, de falta de reconocimiento del problema(12), lo cual constituiría la posible causa principal de morbimortalidad materna perinatal en la población estudiada.
Nuestro estudio no evaluó el impacto del control prenatal en el mejor reconocimiento de signos de alarma. Sin embargo, el porcentaje de respuestas correctas en conocimiento de fiebre, vómito persistente, dolor abdominal y hemorragia fue similar a las que se obtuvieron en gestantes que sí recibían atención prenatal en un estudio previo(14). Esto puede explicarse en que, al realizarse en un hospital de referencia, hay una mayor incidencia de enfermedades que las hacen conocedoras de los signos de alarma de forma directa, como se corrobora en la presencia de signos de alarma en la presente gestación (hasta 33% para un determinado signo).
Los signos de alarma más importantes identificados fueron los relacionados a la hemorragia (sangrado vaginal), a la preeclampsia (dolor de cabeza, visión borrosa), al parto pretérmino (pérdida de líquido con olor a lejía) y a insuficiencia placentaria o estrés fetal (disminución de movimientos fetales). Con respecto al signo de alarma más importante y más frecuente que es el sangrado vaginal, se encontró resultados similares a estudios previos con porcentajes de 78%(14), 45,9%(15), 49,2%(16) y 22,9%(17), que se explicaría porque estos casos son referidos a hospitales como el del estudio.
Las gestantes consideraron la presencia de convulsiones en la gestación como el signo de alarma más importante y en el que no dejarían de buscar atención; esto contrasta con otros estudios en las que las gestantes no reconocían a las convulsiones como un signo de alarma, con porcentajes de 1,7%(16), 4,7 %(15) y 4,9%(17). Esta marcada diferencia podría deberse a que en los estudios anteriormente mencionados la pregunta sobre signos de alarma era abierta, por lo que no era reconocido como el de más importancia frente a otros.
El signo de alarma que menos importancia tenía para las gestantes encuestadas fue el dolor abdominal o el dolor epigástrico, ya que menos de la mitad de ellas buscaría atención médica y aproximadamente la décima parte no acudiría a un servicio de salud en búsqueda de atención. Estos hallazgos son consistentes con los resultados de diversos estudios, en los cuales el dolor abdominal fue considerado como un signo de alarma por el 7% de gestantes(15) , y en otro por el 10,2% (17). Sin embargo, en otras fuentes se observa lo contrario, siendo el dolor abdominal reconocido como el segundo signo de alarma más importante por más de la mitad de las gestantes encuestadas (18), y en otro, por el 75% de mujeres que había acudido a sus controles prenatales(19). Estas diferencias podrían estar en relación a la distinta educación prenatal recibida por las mujeres encuestadas en el presente estudio; sin embargo, a pesar de recibir controles prenatales, un porcentaje importante de estas mujeres desconocían este signo, por lo que es posible que no se haya enfatizado en la importancia de algunos signos de alarma.
Por otro lado, solo dos (1,3%) gestantes presentaron convulsiones, quienes acudieron inmediatamente al hospital o centro de salud, hallazgo que supera la incidencia de epilepsia en gestantes a nivel mundial (0,3 a 0,5%)(20). Sin embargo, esto podría explicarse en el hecho que las gestantes encuestadas en nuestro estudio se encontraban hospitalizadas o en atención prenatal de un hospital materno-infantil.
Se observó que la quinta parte de gestantes estudiadas presentó sangrado vaginal en algún momento de la gestación y 84% de estas acudió a un servicio de salud. El sangrado vaginal fue el segundo signo de alarma motivo por el cual las pacientes acudirían en búsqueda de atención médica. Este signo es una manifestación de patologías, como embarazo ectópico, amenaza de aborto, aborto o enfermedad trofoblástica gestacional, si se presentase durante la primera mitad del embarazo, o de enfermedades como placenta previa, desprendimiento prematuro de placenta normoinserta, vasa previa, rotura uterina, entre otros trastornos propios de la segunda mitad del embarazo(6,21).
La cefalea es un síntoma muy frecuente en el embarazo, con tendencia a aumentar durante el tercer trimestre. Sus principales causas son la tensión y la migraña, que según estudios tiene una prevalencia de 86% a lo largo de la vida. Es importante la descripción semiológica de la cefalea (intensidad, tipo, tiempo, lugar, entre otros) y la presencia de otros síntomas asociados como náuseas, vómitos, síntomas visuales o auditivos que puedan orientarnos a una causa secundaria y potencialmente fatal como la preeclampsia(22).
Basado en los hallazgos del estudio, se concluye que la gran mayoría de las pacientes considera a los signos de alarma como indicadores de peligro para la madre y el feto, mientras que la totalidad de ellas sabe que de presentar uno de ellos, se debe acudir a un centro de salud de inmediato. Acorde con estos conocimientos, la mayoría de embarazadas siempre acudiría a un centro de salud u hospital de presentar algún signo de alarma. Además, los signos de alarma que se presentaron con mayor frecuencia fueron náuseas y vómitos intensos y repetidos, dolor de cabeza intenso o permanente, ardor al orinar, contracciones antes de las 37 semanas y sangrado vía vaginal; mientras que los signos de alarma por los que las gestantes acudieron de emergencia a un centro salud u hospital en mayor medida fueron convulsiones, no crecimiento de barriga conforme a la gestación, ardor al orinar, sangrado vía vaginal y fiebre.
Se recomienda realizar estudios posteriores de tipo cualitativo donde se evalúe las causas por las cuales, a pesar de poseer el conocimiento, algunas gestantes no acuden a los centros de salud, y estudiar la relación entre el conocimiento y las prácticas con el número de controles prenatales o las charlas recibidas sobre estos temas.
AGRADECIMIENTOS
Agradecemos a los docentes de la UNMSM del curso de Ginecología y Obstetricia de la sede HNADOMANI San Bartolomé que participaron en la evaluación por expertos de la encuesta utilizada.
REFERENCIAS BIBLIOGRÁFICAS
1. Cecchini S, Azócar I. Indicadores de los Objetivos de Desarrollo del Milenio en América Latina y el Caribe: una comparación entre datos nacionales e internacionales. Santiago de Chile; CEPAL/ ONU; 2007.
2. Dirección General de Epidemiología - Ministerio de Salud del Perú. Boletín Epidemiológico - semana epidemiológica N° 26. Situación de la muerte materna en el Perú, en base a los datos de la vigilancia epidemiológica. Bol Epidemiol (Lima). 2012;21(26). Disponible en: http://www.dge.gob.pe/boletines/2012/26.pdf
3. Dirección General de Salud de las Personas – Ministerio de Salud del Perú. Plan Estratégico Nacional para la reducción de la mortalidad materna y perinatal 2009-2015. Lima: Ministerio de Salud; 2009: 56 pp. Disponible en: http://www.bvsde.paho.org/texcom/cd045364/PlanEstrate09.pdf
4. Escuela de Medicina - Pontificia Universidad Católica de Chile. Control prenatal. Disponible en: http://escuela.med.puc.cl/pa-ginas/departamentos/obstetricia/altoriesgo/control_prenatal.html
5. Ministerio de Salud del Perú. Salud Materna [Internet]. [acceso 19 noviembre 2013]. Disponible en: http://www.minsa.gob.pe/portalweb/06prevencion/prevencion_77.asp
6. Guevara E. Hemorragias de la primera mitad del embarazo. Rev peru ginecol obstet. 2010;56:10-7.
7. Pérez-Aliaga C. Hemorragias en la segunda mitad del embarazo. Rev per ginecol obstet. 2010;56:18-22.
8. Cunningham FG, Leveno KJ, Bloom SL, Hauth JC, Rouse DJ, Spong CY. Obstetricia de Williams. Vigésimo tercera edición. Editorial Mc Graw Hill Interamericana. México, 2011.
9. MINSA. Guías Nacionales de Atención Integral de la Salud Sexual y Reproductiva. Módulo II. 2004:13-7.
10. Ganfong A, Nieves A, Simonó N, González J, Ferreiro L, Díaz M. Influencia de la rotura prematura de membranas en algunos resultados perinatales. Hospital General Docente "Dr. Agostinho Neto"; Rev Cubana Obstet Ginecol. 2007;33(2).
11. Mazza MM, Vallejo CM, González M. Mortalidad materna: análisis de las tres demoras. Rev Obstet Ginecol Venez. 2012;72(4):233-48.
12. Reyes-Armas I, Villar A. Morbilidad materna extrema en el Hospital Nacional Docente Madre Niño San Bartolomé, Lima, 2007-2009. Rev peru ginecol obstet. 2012;58(4):273-84.
13. Rashad W, Essa R. Womens awareness of danger signs of obstetrics complications. J Am Sci. 2010;6(10):1299-306.
14. Yawar A, Ali A, Muhammad M, Ali H. Comparative study of knowledge, attitude and practices among antenatal care facilities utilizing and non-utilizing women. JPMA. 2005;55(2):53-6.
15. Hailu M, Gebremariam A, Alemseged F. Knowledge about obstetric danger signs among pregnant women in Aleta Wondo district, Sidama Zone, Southern Ethiopia. Ethiop J Health Sci. 2010;20(1):25-32.
16. Kabakyenga J, Ostergren P, Turyakira E, Pettersson K. Knowledge of obstetric danger signs and birth preparedness practices among women in rural Uganda. Reprod Health. 2011;8(1):1-10.
17. García-Regalado J, Montañez-Vargas M. Signos y síntomas de alarma obstétrica. Acerca del conocimiento que tienen las mujeres. Rev Med Inst Mex Seguro Soc. 2012;50(6):651-7.
18. Smith K, Dmytraczenko T, Mensah B, Sidibé O. Knowledge, attitudes, and practices related to maternal health in Bla, Mali: results of a baseline survey. Bethesda, MD: The Partners for Health Reformplus Project, Abt Associates Inc. June 2004.
19. Alam A, Qureshi A, Adil M, Ali H. Comparative study of knowledge, attitude and practices among antenatal care facilities utilizing and non-utilizing women. J Pakistan Med Assoc. 2005;55(2):53-6.
20. Chang J, Pérez R. Tratamiento antiepiléptico durante el embarazo. Neuroeje. 2011;24(2):27-32.
21. Pérez-Aliaga C. Hemorragias en la segunda mitad del embarazo. Rev per ginecol obstet. 2010;56:18-22.
22. Gestro D. Guía de Práctica Clínica: Cefalea y Embarazo. Neuro-32,2011. Disponible en: http://www.osecac.org.ar/documentos/guias_medicas/GPC%202008/Neuro-logia/Neuro-32%20Cefalea%20y%20Embarazo_v0-11.pdf
Publicación: El material contenido en el manuscrito no ha sido publicado previamente o remitido a otra revista biomédica.
Aspectos éticos: El consentimiento fue dado de manera oral para responder la encuesta.
Fuentes de financiamiento: Autofinanciado
Conflictos de intereses: Ninguno.
Autor corresponsal
Jessica Hanae ZafraTanaka.
Dirección: Av. Conquistadores 365, San Isidro
Teléfono: 994371991
cherryzt@hotmail.com














