Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Ginecología y Obstetricia
versión On-line ISSN 2304-5132
Rev. peru. ginecol. obstet. vol.60 no.2 Lima abr. 2014
CASO CLÍNICO
Carcinosarcoma uterino: presentación de un caso y manejo actual
Uterine carcinosarcoma: report of a case and current management
Lourdes Sánchez Gutiérrez1, Asunción Martínez Verdú1, María Franscisca Oltra Escoda1, José María Rodríguez Ingelmo1
1 Servicio de Obstetricia y Ginecología, Hospital General Universitario de Elche, Alicante, España
RESUMEN
Los carcinosarcomas uterinos (anteriormente denominados tumores müllerianos mixtos malignos - TMMM) son neoplasias poco frecuentes y altamente agresivas. Se describe un caso de rápida progresión de un carcinosarcoma de útero y se discute su diagnóstico diferencial y el planteamiento terapéutico.
Palabras clave: Carcinosarcoma uterino, diagnóstico diferencial, tratamiento.
ABSTRACT
Uterine carcinosarcomas (previously called malignant Müllerian mixed tumors) are rare malignant and highly aggressive neoplasias. A case of a rapid progression uterine carcinosarcoma is reported, and differential diagnosis and treatment are discussed.
Keywords: Uterine carcinosarcoma, differential diagnosis, treatment.
INTRODUCCIÓN
El carcinosarcoma, anteriormente denominado tumor mülleriano mixto maligno, es una tumoración infrecuente, constituyendo solo 1 a 3% de los tumores malignos del útero.
Los carcinosarcomas histológicamente están compuestos por elementos epiteliales y estromales, ambos malignos. Son clasificados como tumores homólogos -aquellas neoplasias cuyo componente estromal deriva del tejido mülleriano- y como tumores heterólogos, los que presentan componente estromal diferenciado a tipos celulares no asociados al sistema de conductos müllerianos, tales como músculo estriado, hueso y cartílago, denominándoselos rabdomio-sarcomas, osteosarcomas y condrosarcomas respectivamente.
En la actualidad, se le considera un carcinoma de alto grado con diferenciación sarcomatosa(1). Como principales factores de riesgo destacan el estado posmenopáusico, el tratamiento con tamoxifeno y la radiación pélvica previa(2-4).
El carcinosarcoma tiene peor pronóstico que el adenocarcinoma de endometrio, debido a una mayor incidencia de metástasis linfáticas, peritoneales y metástasis pulmonares, junto con un estadio más avanzado en el momento del diagnóstico(5).
Presentamos un caso de carcinosarcoma de endometrio que presentó una rápida progresión de la enfermedad.
CASO CLÍNICO
Paciente de 79 años que acudió a urgencias por sangrado vaginal desde hacía varias semanas. En la anamnesis no presentaba antecedentes de interés; tuvo la menopausia a los 50 años y no sufrió de patología ginecológica hasta la fecha de la consulta.
En la evaluación en urgencias, no se observó metrorragia; a la exploración, el útero estaba ligeramente aumentado de tamaño y en la ecografía se apreció la cavidad uterina ocupada por una imagen heterogénea, hipoecogénica y mal delimitada. Con el estudio Doppler se evidenció marcada vascularización, con bajos índices de resistencia. Se realizó biopsia endometrial y citología cervical. La anatomía patológica del legrado informó carcinosarcoma y el estudio citológico de cérvix describió la presencia de células malignas.
Se completó el estudio con una histeroscopia, donde se apreció una formación neoplásica de 15 mm en cara lateral derecha, estando el resto de la cavidad endometrial y el endocérvix libres de afectación. Se realizó biopsia endocervical, que fue informada de presencia de tumor mülleriano mixto.
Para completar los estudios se solicitó una tomografía axial computarizada (TAC) tóraco-abdómino-pélvica, que descartaba la presencia de metástasis a distancia, y una resonancia magnética nuclear (RMN) donde se describió aumento del volumen uterino a expensas de una masa de 4,3 cm de localización endometrial, que captaba el contraste de gadolinio de manera heterogénea y sin evidenciar la presencia de ganglios de tamaño significativo de invasión metastásica (figuras 1 y 2).
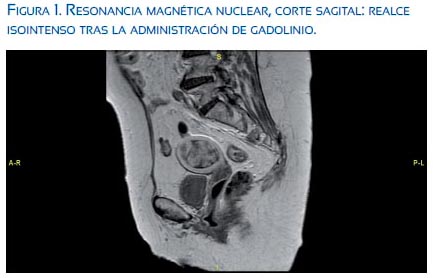
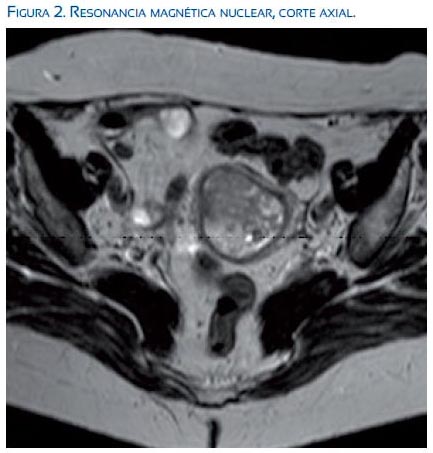
Finalizado el estudio de extensión, e informada la paciente, se procedió a la intervención quirúrgica, realizándose una histerectomía total abdominal con doble anexectomía, más linfadenectomía pélvica. Tanto la intervención como el postoperatorio cursaron sin incidencias, y la paciente fue dada de alta hospitalaria a los 5 días de la cirugía.
La macroscopia de la pieza analizada describe un útero de 10,5 x 8 x 5 cm, que tras la apertura presentaba una masa marrón parduzca ocupando el fondo de la cavidad endometrial, de 7 cm de diámetro medio. En el estudio microscópico se identificó una neoplasia de alto grado, bifásica, con glándulas pobremente diferenciadas y elementos sarcomatosos, con diferenciación condroide. El componente epitelial mostró extensión endocervical, sin que se observara componente estromal en el cérvix. La profundidad de la invasión miometrial fue de 4/15 mm (<50% miometrio: Estadio I a). Los 40 ganglios linfáticos aislados en la linfadenectomía estuvieron libres de metástasis.
Tras la cirugía y dada la naturaleza de la tumoración, se propuso completar el tratamiento con radioterapia-quimioterapia adyuvante, que fue rechazado por la paciente.
En la primera visita de seguimiento, 3 meses después de la cirugía, en la exploración se apreció una tumoración de 3 cm en el tercio inferior de la cara anterior de la vagina, indurada y con vascularización irregular (figura 3). En la ecografía transvaginal, la masa presentaba vasos con IR 1 e IP de 2,52. Se procedió a la biopsia de la misma y se solicitó prueba de imagen mediante RMN.
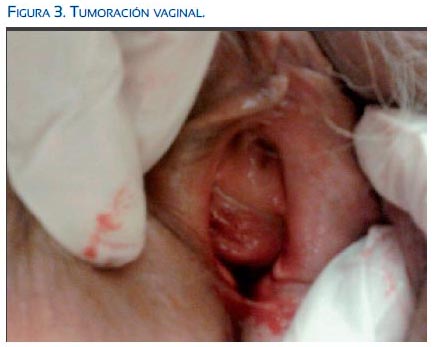
El informe anatomopatológico confirmó la sospecha clínica: infiltración por carcinosarcoma. Y en la RMN (figuras 4, 5, 6) se describió una tumoración sólida polilobulada, de 5 cm, en cara anterior de vagina, que infiltraba las estructuras adyacentes y englobaba la uretra.

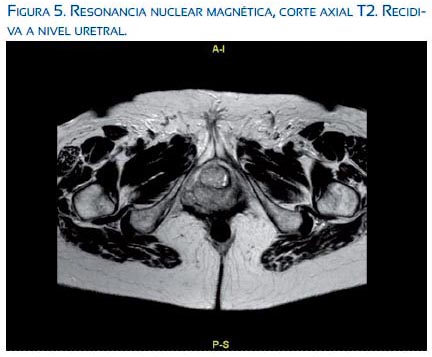
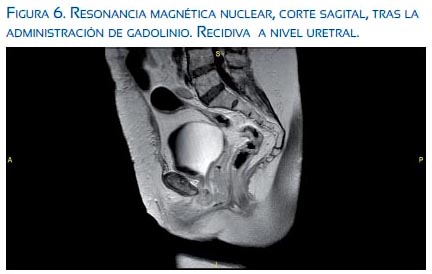
Se informó a la paciente de los hallazgos, así como de las alternativas paliativas de tratamiento.
En el momento actual, con el diagnóstico de recidiva, se administra radioterapia paliativa durante 2 semanas, que es bien tolerada por la paciente.
DISCUSIÓN
Los carcinosarcomas tienen una incidencia anual global entre 0,5 y 3,3 casos por 100 000 mujeres, siendo la edad media de aparición entre los 64 y 67 años(6).
Ecográficamente, el carcinosarcoma se presenta como una masa polipoidea que se proyecta en la cavidad endometrial, con márgenes irregulares, heterogéneo e isoecogénico con respecto al miometrio, aunque en otras ocasiones puede ser hipoecogénico e incluso visualizarse áreas hemorrágicas. En la mayoría de los casos hay invasión miometrial, y en el estudio Doppler se evidencia una marcada vascularización, con índices de resistencia bajos, característicos de neo-vascularización(7).
En cuanto a la resonancia magnética nuclear (RMN), en 88% de los casos es indistinguible del adenocarcinoma de endometrio(8). En T1, es predominantemente isointensa a miometrio (76%), con una textura heterogénea y focos hiperintensos.
En T2, el 92% son hiperintensas a miometrio. Tras la administración de contraste, muestra realce isointenso. Este hallazgo es significativamente diferente de la del adenocarcinoma de endometrio, donde el realce es menor que el del miometrio en 90% de los casos.
Por lo tanto, globalmente, el carcinosarcoma no tiene hallazgos patognomónicos en RMN. Sin embargo, la sospecha radiológica debe aumentar en presencia de grandes tumores infiltrantes de aspecto heterogéneos o cuando el realce tumoral sea igual o mayor que el del miometrio.
La tasa global de supervivencia a los 5 años, en el carcinosarcoma, es de 30%(9). El factor pronóstico más importante es el estadio al realizar el diagnóstico. Pero, tristemente, en más de un tercio de los casos el diagnóstico se realiza en estadios avanzados, empobreciendo todavía más las expectativas de supervivencia(10).
El tratamiento de elección consiste en la histerectomía total, anexectomia bilateral, linfadenectomía pélvica y paraórtica, omentectomía y exéresis de todas las lesiones existentes a nivel abdominal, ya que esta mejora la supervivencia.
Debido a que las recidivas después de la cirugía son frecuentes, se requiere administrar tratamientos adyuvantes eficaces.
Según la última revisión de Cochrane (2013), que evalúa la efectividad y seguridad de la radioterapia y la quimioterapia sistémica en el tratamiento del carcinosarcoma uterino en estadio III y IV(11), debe considerarse la quimioterapia combinada adyuvante con ifosfamida y paclitaxel en el tratamiento primario y en el tratamiento de primera línea del carcinosarcoma uterino metastásico, así como en la enfermedad recidivante.
En dos ensayos clínicos (Homesley 2007, Sutton 2000) en los que participaron 373 mujeres con enfermedad en estadio III y IV se halló que el riesgo de muerte y la evolución de la enfermedad fueron significativamente menores en las mujeres que recibieron el tratamiento de combinación (ifosfamida y placitaxel) que en las que recibieron ifosfamida como agente único(12).
Al igual que ocurre con el resto de sarcomas, la radioterapia pélvica ha demostrado disminuir las recurrencias locales, sin mejorar la supervivencia global.
En otro ensayo (Wolfson 2007), no se encontró diferencias significativas entre la irradiación abdominal total y la quimioterapia de combinación en cuanto a la supervivencia global y libre de progresión (13).
En conclusión, con este caso clínico queremos resaltar la importancia de un correcto tratamiento del carcinosarcoma, tanto quirúrgico como complementario. Como hemos observado, la paciente del caso presentó una progresión rápida del tumor, ya que no recibió el tratamiento radioterápico y quimioterápico complementario, por rechazo de la paciente.
Recordar, también, que el carcinosarcoma es un tumor altamente agresivo con muy mal pronóstico, el cual va a estar determinado principalmente por el estadio clínico al diagnóstico.
Será muy importante que realicemos una adecuada estatificación quirúrgica del tumor, ya que entre 10 y 40% de las mujeres con enfermedad clínicamente localizada en útero tienen afectación ganglionar.
Por último, recordar que el carcinosarcoma tiene un comportamiento clinicopatológico más parecido a un carcinoma endometrial de alto grado que a un sarcoma.
Así pues, en nuestras manos está el sospechar esta patología, para poder ofrecer resultados más halagüeños a este tipo de tumor, que en el momento actual presenta un pronóstico tan sombrío en el marco de nuestra especialidad.
REFERENCIAS BIBLIOGRÁFICAS
1. McCluggage WG. Malignant biphasic uterine tumors: carcinosarcomas or metaplastic carcinomas? J Clin Pathol. 2002;55:321-5.
2. Hubalek M, Ramoni A, Mueller-Holzner E, Marth C. Malignant mixed mesodermal tumor after tamoxifen therapy for breast cancer. Gynecol Oncol. 2004;95:264–6.
3. Huang YT, Huang KG, Ueng SH, Shaw SW. Irradiation induced uterine malignant mixed müllerian tumor. Taiwan J Obstet Gynecol. 2006;45:353–5.
4. Le T. Adjuvant pelvic radiotherapy for uterine carcino-sarcoma in a high risk population. Eur J Surg Oncol. 2001;27:282-5.
5. Tong SY, Lee JM, Choi YJ, Lee JK, Kim JW, Cho CH, Kim SM, Park SY, Park CY, Kim KT. The comparison of clinicopa-thological characteristics in primary malignant mixed műllerian tumour with epithelial endometrial carcinoma. Aust N Z J Obstet Gynaecol. 2012 Feb;52(1):44-8.
6. Jonson AL, Bliss RL, Truskinovsky A, Judson P, Argenta P, Carson L, et al. Clinical features and outcomes of uterine and ovarian carcinosarcomas. Gynecol Oncol. 2006;100:561-4.
7. Lee EJ, Joo HJ, Ryu HS. Malignant mixed Müllerian tumors of the uterus: sonographic spectrum. Ultrasound Obstet Gynecol. 2012;39:348–53,
8. Bharwani N, Newland A, Tunariu N, Babar S, Sahdev A, Rockall AG, Reznek RH. MRI appearances of uterine malignant mixed müllerian tumors. AJR Am J Roentgenol. 2010 Nov;195(5):1268-75.
9. Tropé CG, Abeler VM, Kristensen GB. Diagnosis and treatment of sarcoma of the uterus. A review. Acta Oncol. 2012 Jul;51(6):694-705.
10. Gadducci A, Sartori E, Landoni F, Zola P, Maggino T, Cosio S, et al. The prognostic relevance of histological type in uterine sarcomas: a Cooperation Task Force multivariate analysis of 249 cases. Eur J Gynaecol Oncol. 2002;23(4):295–9.
11. Galaal K, van der Heijden E, Godfrey K, Naik R, Kucukmetin A, Bryant A, et al. Adjuvant radiotherapy and/or chemotherapy after surgery for uterine carcinosarcoma. Cochrane Database Syst Rev. 2013 Feb 28.
12. Homesley HD, Filiaci V, Markman M, Bitterman P, Eaton L, Kilgore LC, et al. Phase III trial of ifosfamide with OR without paclitaxel in advanced uterine carcinosarcoma. Gynecologic Oncology Group Study. J Clin Oncol. Feb 10 2007;25(5):526–31.
13. Wolfson AH, Brady MF, Rocereto T, Mannel RS, Lee YC, Futoran RJ, et al. A gynecologic oncology group randomized phase III trial of whole abdominal irradiation (WAI) versus cisplatinifosfamide and mesna (CIM) as post-surgical therapy in stage I-IV carcinosarcoma (CS) of the uterus. Gynecol Oncol. 2007;107(2):177– 85.
Artículo recibido el 7 de noviembre de 2013 y aceptado para publicación el 29 de enero de 2014.
Los autores declaran no tener algún conflicto de interés.
Correspondencia:
Dra. Lourdes Sánchez Gutiérrez
Dirección: Avenida Teodomiro 15, 3ºB, Orihuela, Alicante, España
lourdessanchez10@hotmail.com














