Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Ginecología y Obstetricia
versión On-line ISSN 2304-5132
Rev. peru. ginecol. obstet. vol.61 no.1 Lima ene./mar. 2015
CASO CLÍNICO
Síndrome de Ballantyne: reporte de caso
Ballantyne syndrome: case report
Alan Francis Miranda Flores1, Juan Aurelio Obando Rodríguez1
1
Médico Ginecólogo Obstetra, Servicio de Obstetricia, Instituto Nacional Materno Perinatal, Lima, Perú.
RESUMEN
El síndrome de Ballantyne o síndrome en espejo es una entidad rara, cuya triada clásica es hidropesía fetal, edema materno generalizado y placentomegalia. Se asocia a alta morbimortalidad perinatal. Se presenta el caso de una paciente de 26 años, de 25 semanas de gestación, que acudió a emergencia del Instituto Nacional Materno Perinatal por edema de extremidades inferiores y disminución de movimientos fetales, además del diagnóstico ecográfico de hidropesía fetal con placentomegalia. Fue hospitalizada para estudio. Durante su internamiento se complicó con preeclampsia y óbito fetal. La culminación del parto fue por vía vaginal. Durante el puerperio hubo un mejoramiento rápido de los síntomas, siendo dada de alta a las 48 horas posparto.
Palabras clave: Síndrome de Ballantyne, hidropesía fetal, preeclampsia.
ABSTRACT
Ballantyne syndrome or mirror syndrome is a rare entity with the classic triad of fetal hydrops, generalized maternal edema and placentomegaly. There is high perinatal morbidity and mortality. The case of a 26 year-old with 25 weeks of gestation hospitalized at Instituto Materno Perinatal emergency for leg edema and decreased fetal movements is reported. Fetal hydrops and placentomegaly were diagnosed by ultrasound. Preeclampsia and fetal death occurred during hospitalization. Following vaginal delivery there was rapid improvement of symptoms and the patient was discharged 48 hours postpartum.
Keywords: Ballantyne syndrome, hydrops fetalis, preeclampsia.
INTRODUCCIÓN
El síndrome de Ballantyne o síndrome en espejo se caracteriza por la triada clásica de hidropesía fetal, edema materno generalizado y placentomegalia(1-6). La expresión de síndrome en espejo se acuñó porque la patología materna parece reflejar la patología fetal.
La incidencia se desconoce, por el bajo número de casos. El primer caso fue descrito en 1892 por el investigador John W. Ballantyne. Vidaeff y col, en 2002, comunicaron sobre 20 casos publicados(7). Braun y col, en 2010, encontraron 56 casos publicados(8).
La patogénesis y la fisiopatología son desconocidas(4). Es más frecuente al final de segundo trimestre e inicios del tercer trimestre. Presenta una elevada morbimortalidad perinatal (5,6,9).
Las manifestaciones clínicas son variables, pero generalmente las pacientes presentan edema periférico, rápida ganancia de peso, disnea progresiva e hipertensión; a diferencia de la preeclampsia, es común la anemia dilucional(10). Wu y col, en 2008, informaron que los embarazos complicados con hidropesía fetal se asocian con aumento del riesgo de preeclampsia(3).
El tratamiento definitivo del síndrome de Ballantyne es el nacimiento, sin considerar la edad gestacional.
Se comunica el caso de una paciente que tuvo síndrome de Ballantyne asociado a preeclampsia.
CASO CLÍNICO
Paciente de 26 años, primigesta, sin antecedentes familiares ni quirúrgicos. Como antecedentes personales, había tenido hepatitis A y cardiopatía a los 16 años; no especificó el tipo de cardiopatía: Tuvo 5 controles prenatales, grupo sanguíneo A Rh +, HIV no reactivo, RPR no reactivo. Con un embarazo de 25 semanas por fecha de última menstruación, acudió a emergencia del Instituto Materno Perinatal el 7 de marzo de 2013, por presentar edema de miembros inferiores y disminución de movimientos fetales. Al examen físico, la presión arterial era 110/80, frecuencia cardiaca 72 por minuto, frecuencia respiratoria 18 por minuto, edema de miembros inferiores +++/4+, altura uterina 30 cm, latidos fetales 128 por minuto. Una ecografía de la unidad de medicina fetal concluyó en gestación única activa de 25 semanas por biometría, hidropesía fetal severa con derrame pleural, derrame pericárdico, ascitis fetal, edema de tejido celular subcutáneo, posible anemia fetal severa; placentomegalia, con grosor de placenta de 78 mm, fúndica, grado I. El ductus venoso mostró onda A patológica. El Doppler de la arteria cerebral media tuvo pico sistólico de 63 cm/seg, aumentado; el Doppler de la arteria umbilical tenía aumento en su resistencia. El líquido amniótico era normal y el peso fetal estimado fue de 1 378 gramos (figuras 1, 2 y 3).
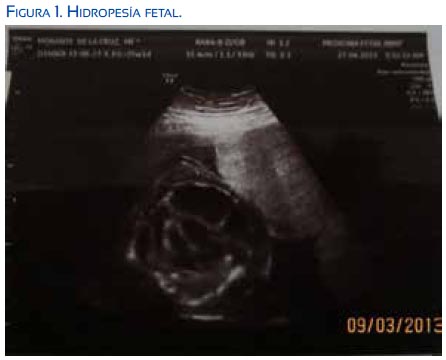
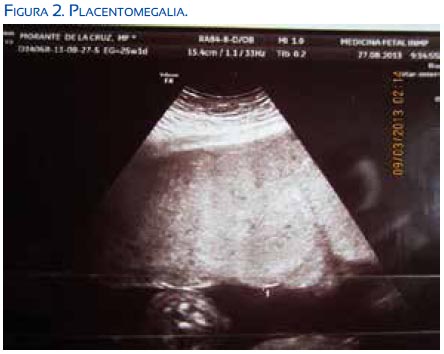
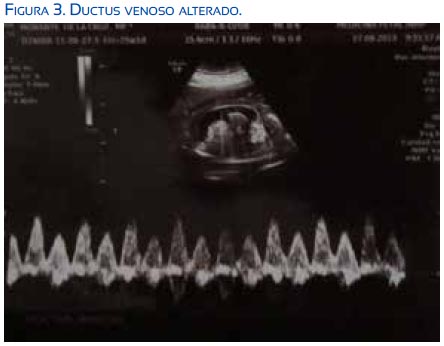
Los exámenes de laboratorio resultaron en hemoglobina 10,5 g/dL, leucocitos 5 960 células/ mL, perfil de coagulación dentro de parámetros normales, glucosa 120 mg/dL, urea 27 mg/dL, creatinina 0,77 mg/dL; examen de orina patológico, con proteínas +. Se decidió hospitalizar a la paciente con los diagnósticos de gestación de 25 semanas por última menstruación, infección del tracto urinario, síndrome edematoso, hidropesía fetal no inmunológica, para vigilancia estricta y completar los estudios del caso.
Durante su primer día de hospitalización, la paciente presentó taquicardia, taquipnea, aumento de la presión arterial 130/90-140/90. Al examen físico se halló soplo sistólico II/VI. Pensando en preclampsia, el perfil hepático, creatinina, perfil de coagulación y leucocitos estaban dentro de los parámetros normales, hemoglobina 9,9 g/dL, hematocrito 31%; el examen de orina fue negativo, proteinuria negativo. Se la catalogó como hipertensión gestacional más una probable cardiopatía congénita, comunicación interventricular, por lo que fue evaluada por el cardiólogo. Se realizó estudios serológicos maternos para TORCH, con títulos de IgG positivos para toxoplasmosis, citomegalovirus, rubéola, negativo para herpes.
Al segundo día, se halló ausencia de latidos fetales. Con los diagnósticos de óbito fetal y síndrome de Mirror se decidió culminar la gestación vía vaginal. En los exámenes para vigilancia de preclampsia, el examen de orina mostró proteínas 2 ++, hemoglobina 8,3 g/dL, el resto de exámenes normales; se consideró el diagnóstico de preeclampsia leve.
Ese mismo día, la paciente tuvo parto vía vaginal, obteniéndose un recién nacido muerto, sexo masculino, de 1 396 gramos, con edema generalizado, placentomegalia (figuras 4, 5, 6 y 7). Se realizó legrado uterino por alumbramiento incompleto.
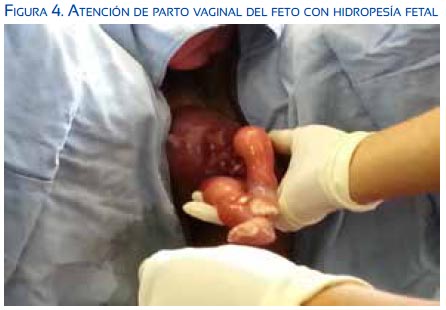
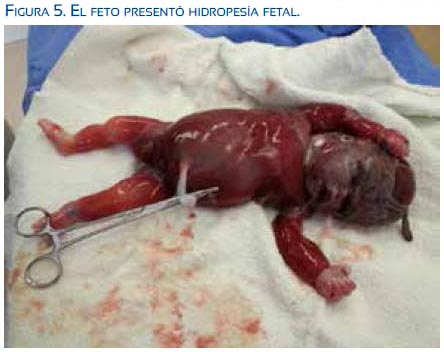
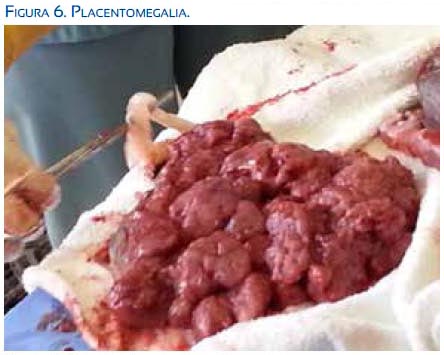
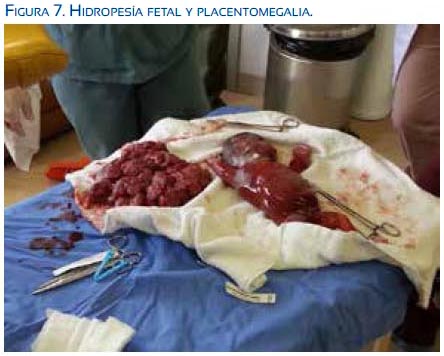
Durante el puerperio la paciente mejoró notablemente; el edema periférico despareció rápidamente, siendo dada de alta a las 48 horas posparto.
DISCUSIÓN
El síndrome de Ballantyne es un padecimiento poco frecuente. La patogénesis y la fisiopatología son aún desconocidas(4). Tiene varios sinónimos, siendo conocido como síndrome en espejo (mirror syndrome) o síndrome del edema triple. Es una triada caracterizado por hidropesía fetal, edema materno generalizado y placentomegalia(1-6). La madre refleja el edema del feto y la placenta(6,11).
El primer caso se describió en 1892, por el investigador John W. Ballantyne. Vidaeff y col, en 2002, encontraron 20 casos reportados. Braun y col, en 2010, hallaron 56 casos publicados. Inicialmente la hidropesía fetal fue asociada a la isoinmunización Rhesus(12), pero en años posteriores se observó que puede ocurrir por causas no inmunológicas, como por ejemplo infecciones intrauterinas, anomalía de Ebstein, aneurisma de la vena de galeno, arritmias fetales, corioangioma placentario, alfa talasemia, teratoma sacrococcígeo, eritroblastosis y trisomía 13(6,13-17). Existen casos de síndrome de Ballantyne causados por tumores germinales fetales. El caso publicado se trata de una hidropesía fetal no inmunológica, donde la causa no se ha podido establecer. El síndrome de Ballantyne también ha sido asociado a infección por parvovirus, aunque no se investigó la infección por parvovirus porque no se tenía recursos(19).
En el caso publicado, la paciente presentó la triada clásica del síndrome de Ballantyne, además de presentar anemia sugerente de hemodilución comunicada por otros autores. Además, durante su internamiento manifestó disnea, taquicardia y elevación de la presión arterial, por lo que se la catalogó como preclampsia leve, donde lo único positivo fue la proteína en el examen de orina, siendo el resto de exámenes normales, lo cual es informado por varios autores. La preclampsia aparece en el curso del síndrome en espejo pero no en todos los casos(7,18). Wu y col, en 2008, encontraron que los embarazos complicados con hidropesía fetal se asocian con aumento del riesgo de preclampsia(9). Gedikbasi A y col concluyen que la hidropesía fetal debe ser considerada como un factor de riesgo potencial para preclampsia(18).
El tratamiento definitivo del síndrome de Ballantyne es el nacimiento, a pesar de la edad gestacional; presenta una morbimortalidad perinatal alta. Reyna y col(8) refieren mortalidad hasta de 35%(19). En nuestro caso, durante su internamiento los latidos fetales se ausentaron, siendo el diagnóstico óbito fetal.
Para realizar el tratamiento adecuado es esencial establecer la etiología de la hidropesía fetal que, desafortunadamente, es de causa idiopática en más de 30% de los casos (4). Si no se demuestra la evidencia de una causa tratable, el embarazo continúa y podría transformarse en cuadro similar a la preclampsia (pseudo-toxemia). Existen reportes de casos de remisión luego de corregir la causa, algunos de manera espontánea(10,17).
La reversión de los síntomas maternos se produce después del parto, por lo que es el tratamiento definitivo. Nuestra paciente después del parto tuvo un mejoramiento rápido de los síntomas y fue dada de alta a las 48 horas posparto.
En conclusión, el síndrome de Ballantyne es una entidad rara, cuya triada clásica es hidropesía fetal, edema materno generalizado y placentomegalia. Su patogénesis y fisiopatología son aún desconocidas; la etiología es de suma importancia para su tratamiento. La resolución definitiva es la finalización del embarazo. Presenta una alta morbimortalidad fetal y morbilidad materna, por lo que es importante tener en cuenta dicha entidad.
REFERENCIAS BIBLIOGRÁFICAS
1. Savirón R, Cotaina L, Odriozola M, Campillos JM, Castán S. Síndrome de Ballantyne. Rev Chilena Ginecol Obstet. 2013;78(3):224–8.
2. Giacobbe A, Grasso R, Interdonato ML, Laganà AS, Valentina G, Triolo O, Mancuso A. An unusual form of mirror syndrome: a case report. J Matern Fetal Neonatal Med. 2013 Feb;26(3):313-5. doi: 10.3109/14767058.2012.722734.
3. Wu LL, Wang CH, Li ZQ. Clinical study of 12 cases with obstetric mirror syndrome. Zhonghua Fu Chan Ke Za Zhi. 2012 Mar;47(3):175-8.
4. Reyna-Villasmil E, Peña-Paredes E. Síndrome de Ballantyne: caso clínico. Rev Obstet Ginecol Venez. 2009;69(3):204-7.
5. Livingston J, Malik K, Crombleholme T, Lim F, Sibai B. Mirror Syndrome. A novel approach to therapy with fetal peritoneal-amniotic shunt. Obstet Gynecol. 2007;110:540-543.
6. Galimberti A, Jain S. Placental chorioangioma as a cause of maternal hydrops syndrome. J Obstet Gynaecol. 2000;20:91.
7. Vidaeff AC, Pschirrer ER, Mastrobattista JM, Gilstrap LC 3rd, Ramin SM. Mirror syndrome. A case report. J Reprod Med. 2002;47:770-4.
8. Braun T, Brauer M, Fuchs I, Czernik C, Dudenhausen JW, et al. Mirror syndrome: a systematic review of fetal associated conditions, maternal presentation and perinatal outcome. Fetal Diagn Ther. 2010;27:191–203. doi: 10.1159/000305096.
9. Wu DW, Cheng YW, Rand L, Caughey AB. Hydrops and preeclampsia: another look into mirror syndrome. Am J Obstet Gynecol. 2008;199(6) Supp A:S194. DOI: http://dx.doi.org/10.1016/j.ajog.2008.09.709.
10. Goeden AM, Worthington D. Spontaneous resolution of mirror syndrome. Obstet Gynecol. 2005;106:1183-6.
11. Torres-Gómez LG, Silva-González ME, González-Hernández R. Síndrome de Ballantyne o síndrome en espejo. Ginecol Obstet Mex. 2010;78(11):621-5.
12. Midgely D, Harding K. The mirror syndrome. Eur J Obstet Gynecol Reprod Biol. 2000;88:201-2.
13. Torres D, De Nobrega H, Santos J, Perozo J, Reyna E. Síndrome en espejo secundario a teratoma sacrococcígeo fetal. Clin Invest Obst. 2010;37(5):198-200. doi:10.1016/j.gine.2008.11.002.
14. Matsubara M, Nakata N, Murata S, Miwa I, Sumie M, Sugino N. Resolution of mirror syndrome after successful fetoscopic laser photocoagulation of communicating placental vessels in severe twin-twin transfusion syndrome. Prenat Diagn. 2008 Dec;28(12):1167-8. doi: 10.1002/pd.2128.
15. Duque F, Guerrero B, Sotelo E, Martínez B, Brito J. Hidropesía fetal infecciosa: tratamiento en útero: caso clínico. Rev Obstet Ginecol Venez. 2000;60:119-25.
16. Carbillon L, Oury J, Guerin J, Azancot A, Blot P. Clinical biological features of Ballantyne syndrome and the role of placental hydrops. Obstet Gynaecol Surv. 1997;52:310-4.
17. Duthie S, Walkinshaw S. Parvovirus associated fetal hydrops: reversal of pregnancy induced proteinuric hypertension by in utero fetal transfusion. Br J Obstet Gynaecol. 1995;102:1011-3.
18. Gedikbasi A, Oztarhan K, Gunenc Z, Yildirim G, Arslan O, Yildirim D, Ceylan Y. Preeclampsia due to fetal non-immune hydrops: mirror syndrome and review of literature. Hypertens Pregnancy. 2011;30(3):322-30. doi: 10.3109/10641950903323244.
19. Paternoster D, Manganelli F, Minucci D, Nanhorngue K, Memmo A, Bertoldini M, et al. Ballantyne syndrome: A case report. Fetal Diagn Ther. 2006;21:92-5.
Fuente de financiamiento: Investigación autofinanciada.
Conflictos de intereses: Los autores expresan no tener algún conflicto de interés.
Artículo presentado en la sección Temas Libres del XX Congreso Peruano de Obstetricia y Ginecología, Lima, 30 de setiembre al 3 de octubre de 2014.
Correspondencia:
Nombre: Alan Francis Miranda Flores
Dirección: Urb. Amancaes Mz G Lote 15 Rímac
Celular: 998738467
alanmiranda04@hotmail.com














