Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Ginecología y Obstetricia
versión On-line ISSN 2304-5132
Rev. peru. ginecol. obstet. vol.61 no.2 Lima abr./jun. 2015
CASO CLÍNICO
Diagnóstico ecográfico de linfangioma retroperitoneal fetal, con extensión a miembro inferior
Ultrasound diagnosis of fetal retroperitoneal lymphangioma with extension to the lower limb
Rommel Omar Lacunza Paredes1, Elcie Mey Lazo Santana2
1 Médico Gineco-Obstetra, Unidad de Medicina Materno Fetal, Hospital Nacional Daniel Alcides Carrión, Callao, Perú.
2 Médico residente de la especialidad de Gineco-Obstetricia, Hospital Nacional Daniel Alcides Carrión, Callao-Perú.
RESUMEN
Presentamos el caso de linfangioma en feto de 30 semanas de gestación, en cuyo estudio ultrasonográfico se encontró múltiples imágenes quísticas en retroperitoneo con extensión a glúteo y compromiso de la totalidad del miembro inferior izquierdo, sin otras malformaciones asociadas. Hubo posterior confirmación del diagnóstico al nacimiento.
Palabras clave: Linfangioma, retroperitoneal, ultrasonografía.
ABSTRACT
We report a case lymphangioma in a 30-week gestation fetus, in whom ultrasound examination revealed multiple cystic retroperitoneal images with gluteal extension and involvement of the entire left lower limb; no other associated malformations were found. Diagnosis was confirmed at birth.
Keywords: Lymphangioma, retroperitoneal, ultrasonography.
INTRODUCCIÓN
Los linfangiomas quísticos fetales son tumoraciones poco frecuentes producidas por una alteración en la formación de los vasos linfáticos. Presumiblemente este fenómeno acontece a las 6 a 9 semanas de gestación. Pueden afectar distintas áreas corporales, principalmente cabeza y cuello. Suelen ser aislados, y en su mayoría no se asocian a otras malformaciones o pueden aparecer en el contexto de un síndrome genético.
Son lesiones histológicamente benignas, pero su rápido crecimiento y potencial de infiltración puede dañar los tejidos circundantes, produciendo distintos grados de incapacidad funcional. Cuando se logra el diagnóstico prenatal, son en su mayoría de gran extensión, siendo evidentes durante el estudio ecográfico las múltiples zonas quísticas que lo caracterizan. Se asocian generalmente a mal pronóstico, dependiendo de su extensión y compromiso de estructuras(1).
Se comunica un caso de diagnóstico ecográfico prenatal de linfangioma quístico que afectaba el abdomen, retroperitoneo y el miembro inferior. Se ilustra las características ultrasonográficas que lo caracterizan.
REPORTE DEL CASO
Gestante de 20 años que fue transferida de un centro de salud con el diagnóstico de gestante de 29 semanas con presencia de malformación fetal. La paciente era asintomática y percibía movimientos fetales. Negó antecedentes de importancia, tanto personales como familiares. Su paridad era G2 P1001. Un bebe de sexo masculino con peso al nacimiento de 3200 g nació por parto vaginal hacía 2 años; no presentó malformación congénita alguna. La última menstruación normal fue el 15/07/2013.
Presentó una ecografía de 13 semanas informada como normal; no se había realizado tamizaje genético. En una nueva ecografía se encontró gestación única activa de 30 semanas con presencia de múltiples imágenes quísticas irregulares de paredes delgadas, tamaño diverso, sin flujo al Doppler, agrupadas por debajo de riñón izquierdo y que se extendían hasta el tejido subcutáneo del glúteo ipsilateral, comprometiendo el miembro inferior izquierdo en su totalidad; este tenía gran aumento de volumen y había edema del pie izquierdo. No fue posible reconocer tejido muscular con claridad; el tejido óseo era de aspecto normal (figuras 1 y 2). Se hizo la conclusión de linfagioma quístico en miembro inferior izquierdo fetal y linfagioma retroperitoneal.
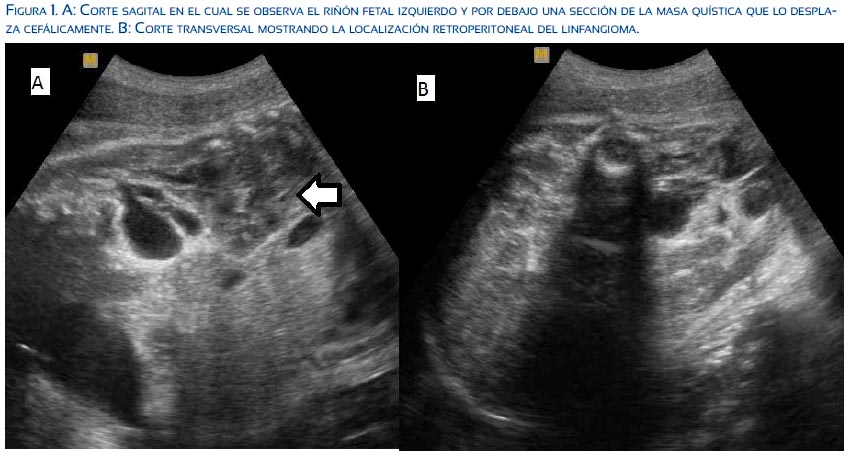
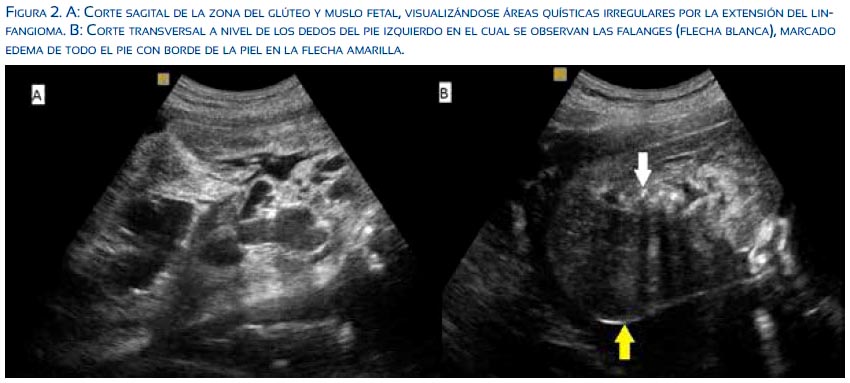
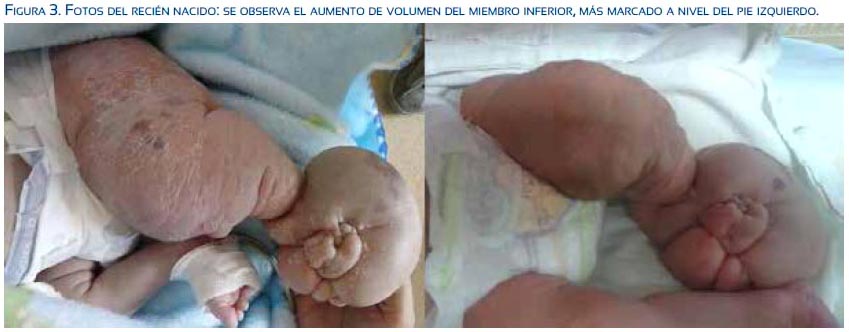
La paciente continúo sus controles prenatales y culminó su gestación con parto vaginal en el hospital de Ventanilla, sin complicaciones. El recién nacido fue transferido al Hospital Nacional Daniel A. Carrión para recibir tratamiento, siendo evaluado por las especialidades de cirugía cardiovascular, genética, traumatología y cirugía pediátrica. La angio-resonancia abdominal confirmó el linfagioma retroperitoneal con extensión a miembro inferior y glúteo (figura 3). Las pruebas genéticas descartaron algún síndrome. Finalmente, fue derivado a un centro especializado para cirugía paliativa.
DISCUSIÓN
El linfangioma congénito es una malformación en la génesis de los vasos linfáticos por inadecuada conexión, ocasionando dilatación de los vasos linfáticos aferentes que pueden llegar a formar masas de tamaño variable y aspecto quístico(1-3).
Se le puede clasificar en tres tipos(2,4,5): a) linfangioma simple, lesiones cutáneas pequeñas constituidas por capilares de pequeño tamaño; b) linfangioma cavernoso formado por grandes vasos linfáticos y tejido fibroso; y, c) linfangioma quístico, caracterizado por quistes de diverso tamaño de contenido seroso o linfático. Los tres tipos pueden llegar a coexistir en una misma lesión.
Los linfangiomas con diagnóstico prenatal en su mayoría se presentan como tumoraciones fetales, 75% en cuello y cabeza, 20% en la región axilar, 2% abdominal y retroperitoneal, 1% en extremidades y 1% en mediastino(1-4,6). Los infradiafragmáticos se localizan en 63% de los casos en el hemicuerpo izquierdo(3). El diagnóstico de la mitad de los casos de linfangiomas se realiza al momento del nacimiento y en 90% a los 2 años ya son evidentes, dejando claro su carácter evolutivo(7).
Habitualmente no se asocian a otras malformaciones (como es el caso que presentamos); únicamente el higroma quístico se relaciona en un alto porcentaje con aneuploidías.
La ecografía fetal muestra a los linfangiomas abdominales como grandes tumoraciones quísticas con múltiples tabiques delgados en su interior, sin flujo evidente al Doppler (lo que constituye la clave diagnóstica); su tamaño es muy variable según los casos publicados(8-11). Lo casos retroperitoneales aparecen como tumoraciones quísticas pequeñas que habitualmente se comunican con la piel de la espalda o glútea, formando en el tejido subcutáneo zonas quísticas de tamaño variable(3,12,13), al igual que lo observado en las figuras 1 y 2 del presente caso.
Son pocos los casos publicados con diagnóstico prenatal en los que se comprometen losmiembros inferiores. Al estudio ecográficose encuentra gran aumento en volumen del área afectada, con presencia de áreas hipoecogénicas de contenido líquido, característicamente con múltiples tabiques delgados, o grandes zonas quísticas rodeadas por tejido normal (aunque presentan un grado de infiltración del tejido circundante muy variable); no muestran flujo al Doppler y respetan el tejido óseo(3,4,7,14).
El diagnóstico diferencial de los linfangiomas de miembros inferiores incluye al hemangioma, hemangiolinfangioma y síndromes genéticos como Proteo o Klippel-Trenaunay-Weber. En el caso de los linfangiomas abdominales podríamos considerar al teratoma sacrococcígeo, hemangioma y hamartoma(2).
El pronóstico de los linfangiomas está dado por la localización y la extensión del mismo en la medida del compromiso y destrucción de las estructuras vecinas. Afectan la funcionalidad y la calidad de vida(1,2). Los casos de diagnóstico prenatal en su mayoría han terminado en interrupción de la gestación, especialmente cuando se trataba de tumoraciones abdominales con extensión a miembros inferiores(3,7).
El tratamiento de elección es la resección quirúrgica de la lesión. Sin embargo, en la medida de la extensión la morbimortalidad es alta y los resultados limitados a pequeñas series(6,15). En el caso de lesiones irresecables, se informa de tratamientos con sustancias esclerosantes, como bleomicina, OK- 432, pero los resultados aún son conflictivos(3,4). Una reciente revisión propone que podría plantearse únicamente observación según el tamaño de la lesión y localización(15). Lamentablemente, en el caso presentado no fue posible el seguimiento, al no acudir el paciente a la institución especializada.
REFERENCIAS BIBLIOGRÁFICAS
1. Ho M, Lee CC, Lin TY. Prenatal diagnosis of abdominal lymphangioma. Ultrasound Obstet Gynecol. 2002;20(2):205-6. DOI: 10.1046/j.14690705.2002.00750_2.x.
2. Langer JE, Ehrlich LJ, Coleman BG. Extensive fetal abdominopelvic lymphangioma. Ultrasound Q. 2008;24(2):115-9. DOI: 10.1097/RUQ.0b013e31817b6297.
3. Deshpande P, Twining P, O’Neill D. Prenatal diagnosis of fetal abdominal lymphangioma by ultrasonography. Ultrasound Obstet Gynecol. 2001;17:445-8. DOI: 10.1046/j.1469-0705.2001.00367.x.
4. Rha SE, Byun JY, Kim HH, Shin JC, Ahn HY, Kim DC, Lee KY. Prenatal sonographic and MR imaging findings of extensive fetal lymphangioma: A case report. Korean J Radiol. 2003;4:260-3. DOI: 10.3348/kjr.2003.4.4.260.
5. Wilson S, Bohrer S, Losada R, Price A. Retroperitoneal lymphangioma: an unusual location and presentation. J Pediatr Surg. 2006;41:603-5. DOI: 10.1016/j.jpedsurg.2005.11.057.
6. York DG, Wolfe H, von Allmen D. Fetal abdomino-perineal lymphangioma: differential diagnosis and management. Prenat Diagn. 2006;26:692-5. DOI: 10.1002/pd.1481.
7. Schild RL, Orhan Y, Meyberg H, Braunschweig T, Knopfle G, Gembruch U. Three-dimensional ultrasound of a massive fetal lymphangioma involving the lower extremity. Ultrasound Obstet Gynecol. 2003;22:547-51. DOI: 10.1002/uog.915.
8. Domínguez-Franjo E, Sabate J, Burgos A, Romo J. Prenatal diagnosis of abdominal cystic lymphangioma. Eur J Radiol Extra. 2003;45:97-100. DOI: 10.1016/S1571-4675(03)00024-5.
9. Surico D, Amadori R, D’Ajello P, Vercellotti E, Surico N. Antenatal diagnosis of fetal lymphangioma by ultrasonography. Eur J Obst Gynecol Reprod Biol. 2013;168:236. DOI: 10.1016/j.ejogrb.2013.02.004.
10. Malpas TJ, MacLachlan N, Dykes E, Kiely EM. Prenatal intestinal perforation and intra-abdominal lymphangioma. Prenat Diagn. 2007;27:882-3. DOI: 10.1002/pd.1794.
11. Santo S, Marques JP, Veca P, Melo A, Mendes da Graca L. Prenatal ultrasonographic diagnosis of abdominal cystic lymphangioma: A case report. J Mater Fetal Neonatal Med. 2008;21(8):565-6. DOI: 10.1080/14767050802165927.
12. Hachisuga M, Tsukimori K, Hojo S, Hidaka N, Yoshimura T, Masumoto K, Taguchi T, Wake N. Prenatal diagnosis of a retroperitoneal lymphangioma: a case and review. Fetal Diagn Ther. 2008;24:177-81. DOI: 10.1159/000151334.
13. Malnofski MJ, Poulton TB, Nazinitsky KJ, Hissong SL. Prenatal ultrasonic diagnosis of retroperitoneal cystic lymphangioma.J Ultrasound Med. 1993;12(7):427-9. DOI: 10.3348/kjr.2003.4.4.260.
14. Katz VL1, Watson WJ, Thorp JM Jr, Chescheir NC, Miller RC. Prenatal sonographic findings of massive lower extremity lymphangioma. Am J Perinatol. 1992;9(2):127-9. DOI: 10.1055/s-2007-994685.
15. Chiappinelli A, Forgues D, Galifer RB. Congenital abdominal cystic lymphangiomas: what is the correct management? J Mater Fetal Neonatal Med. 2012;25(7):915-9. DOI: 10.3109/14767058.2011.600364.
Fuente de financiamiento: Autofinanciado.
Conflicto de interés: ninguno.
Artículo presentado en la sección Temas Libres del XX Congreso Peruano de Obstetricia y Ginecología, Lima, 30 de setiembre al 3 de octubre de 2014.
Correspondencia:
Dr. Rommel Omar Lacunza Paredes
Dirección: Av. Guardia Chalaca 2176, Bellavista, Callao
Celular: 985436784
Correo electrónico: drrlacunza@hotmail.com














