Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Ginecología y Obstetricia
versión On-line ISSN 2304-5132
Rev. peru. ginecol. obstet. vol.61 no.3 Lima jul./set. 2015
SIMPOSIO EMBARAZO MÚLTIPLE
Implicancias epidemiológicas de la gestación múltiple en la salud pública
Epidemiological implications of multiple pregnancy in public health
Rommel Omar Lacunza Paredes1; Jorge Ávalos Gómez1; Enrique Bueno Beltran1; Marco Julcamoro Asencio1
1 Médico Gineco-Obstetra, Unidad de Medicina Materno Fetal. Hospital Nacional Daniel Alcides Carrión, Callao, Perú
RESUMEN
En los últimos años la gestación múltiple ha experimentado un aumento en su incidencia, posiblemente en relación a factores sociodemográficos, entre los cuales toma relevancia la postergación de la maternidad y también factores médicos (tratamientos de infertilidad), teniendo como consecuencia el aumento de las complicaciones y riesgos asociados, entre las cuales destaca la prematuridad, el riesgo de parálisis cerebral y complicaciones tales como la enfermedad hipertensiva de la gestación, hiperémesis, diabetes gestacional, entre otras.
Palabras clave: Gestación múltiple, mortalidad perinatal, parto pretérmino
ABSTRACT
Multiple gestation pregnancy rates have increased in recent years possibly related to socio-demographic factors including deferral of motherhood and some medical factors like fertility treatments. Associated complications including prematurity, cerebral palsy, hypertensive disease of pregnancy, hyperemesis, gestational diabetes have also increased.
Keywords: Multiple pregnancy, perinatal mortality rate, preterm birth.
INTRODUCCIÓN
La gestación múltiple no es un hecho infrecuente en la especie humana, teniendo una incidencia variable según la población que se estudie. En los EE UU el aumento de la incidencia entre 1980 y 2009 fue de 18,9 a 33,3 por 1 000 nacidos vivos(1). En el Perú, Tang(2) en un estudio retrospectivo de 5 años en un hospital de referencia nacional encontró una incidencia de 1/96 nacimientos. En el Hospital Daniel A. Carrión, entre 2010 y 2014, nuestra incidencia fue 2,25/1 000 nacidos vivos (datos no publicados).
La edad materna es un factor que influye en la incidencia; así, se halla una incidencia de 16,3/1 000 nacimientos a los 20 años y 71,1/1 000 nacimientos a los 40 años(3,4). Si bien esto se asocia de manera importante a los tratamientos de infertilidad, la postergación de la maternidad en este grupo etario aumenta la incidencia de poliovulación, engendrando gestaciones múltiples(1).
LA PREMATURIDAD COMO PROBLEMA DE SALUD PÚBLICA
Una de las principales complicaciones asociadas a la gestación múltiple es la prematuridad, sea o no iatrogénica. Está claro que a mayor número de fetos existe una relación directa con una menor edad gestacional y peso al nacer. Ello conlleva a mayor frecuencia de complicaciones relacionadas a la prematuridad. Es así como la gestación doble tiene 7 veces más riesgo de nacimiento por debajo de la semana 32 de gestación y 22 veces más riesgo de un peso al nacer menor a 2 500 g(3,4).
En los EE UU se comunica que 58% y 11,4% de las gestaciones múltiples nacen antes de las 37 y 32 semanas de gestación, respectivamente(1). En nuestro país, el riesgo de prematuridad fue 17 veces mayor (IC95% 7,2 a 42) en la gestación doble, según el estudio de Salvador en el Hospital Cayetano Heredia(5); así mismo, Tang(2) en su serie del Hospital Loayza halló incidencia de 28%.
Un reciente estudio de análisis de costos que involucró tres estudios multicéntricos (APOSTEL I, APOSTEL II y AMPHIA), con un total de 1 712 gestaciones múltiples, demuestra que estos neonatos tuvieron mayor morbimortalidad perinatal, especialmente sepsis, enfermedad pulmonar crónica, leucomalasia periventricular y enterocolitis necrotizante. El costo para un recién nacido de gestación única a las 28 semanas fue calculado en 60 783 € Y para uno de gestación múltiple, 135084 € (6).
Indudablemente, el aumento de la prematuridad está asociado a un mayor costo en recursos para los servicios de salud y las entidades financiado ras, y requiere personal más especializado, unidades de cuidados intensivos neo natales y un sistema de referencia y contrarreferencia eficiente.
AUMENTO DE MORBILIDAD MATERNA
Durante la gestación, las gestantes con embarazos múltiples experimentan mayor riesgo de complicaciones maternas en comparación con las gestaciones únicas. La hiperémesis gravídica es mucho más frecuente (1,1% versus 0,4%), con mayor requerimiento de hospitalizaciones prolongadas y mayor riesgo de peso bajo al nacer(7).
Quizá una de las complicaciones más temidas sea la enfermedad hipertensiva de la gestación (EHG), la cual será discutida a profundidad en otro artículo de este simposio, pero mencionaremos algunos aspectos resaltantes. La EHG es más frecuente en gestaciones múltiples y está asociada directamente con el número de fetos, encontrando en gestaciones únicas un prevalencia de aproximadamente 6 a 9%, gestaciones dobles 12% y triples 20%(3,4,8). Duckitt(9), en una revisión sistemática, encuentra que la gestación doble es un factor de riesgo con RR 2,93 (2,04 a 4,21) para desarrollar preeclampsia. Cabe mencionar además que la EHG en los casos de gestación múltiple suele ser más severa, con mayor riesgo de síndrome HELLP, eclampsia, coagulación intravascular diseminada(4,8,10). Pacheco-Romero en un reciente estudio grafica esta realidad en nuestro país, encontrando en una extensa cohorte de 3 317 gestaciones múltiples un riesgo de preeclampsia de 2,68 (2,42 a 2,94) y de eclampsia de 3,3 (2,18 a 4,99)(11).
Si consideramos que en el Perú las EH es la segunda causa de muerte materna a nivel nacional y la primera causa en Lima, es importante mejorar no solo el control prenatal de estas gestaciones, sino también tener la capacidad hospitalaria de UCI materna y neonatal para los casos con complicaciones severas. Todo esto acarrea un costo a la salud no solo económico sino también social.
La diabetes gestacional también muestra un aumento de incidencia en gestaciones múltiples en comparación con gestaciones únicas. Schwartz(12) reporta en una serie con 429 gestación múltiples 7,7% versus 4,4% de incidencia, y Ruhn-Hain13 3,9% versus 2,32% en 553 casos de gestación múltiple.
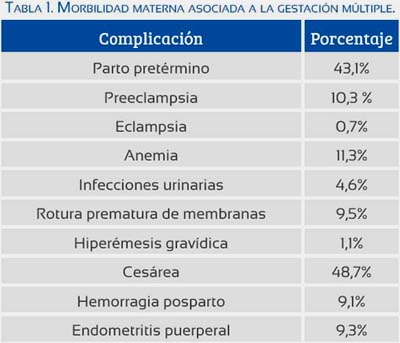
Existen muchas otras complicaciones en la gestación múltiple que pueden aumentar la morbilidad, como lo muestra Conde-Agudelo(10) en una serie de casos de América Latina con 15454 gestaciones múltiples; pero su discusión escapa a los alcances de esta revisión (tabla 1).
Un aspecto importante es el riesgo de muerte materna. Conde-Agudelo halla una mayor incidencia en gestaciones múltiples, 7,8 versus 4,3 por 10 000 mujeres, pero sin significación esta dística, RR 1,7 (0,9 a 3,5)(10).
MORBILIDAD FETAL
La gestación múltiple tiene una mayor tasa de complicaciones, siendo de suma importancia determinar la corionicidad de forma precoz, puesto que los gemelos monocoriales tienen mayor riesgo de desarrollar complicaciones fetales y maternas comparado con los embarazos dicoriales, siendo la finalidad establecer un control prenatal más estrecho y con seguimiento ecográfico constante en busca de estas complicaciones exclusivas de una gestación con placenta compartida (tabla 2). Desarrollaremos extensamente este punto a lo largo del simposio. Es indudable que el manejo de estas complicaciones complejas hace necesario centros de atención de alto nivel, con infraestructura capaz de atender prematuridad extrema y equipamiento de última generación. En nuestro país aún no podemos ofrecer tratamiento fetal para estas patologías (como es el caso de fotocoagulación laser para casos de síndrome de transfusión feto-fetal - STFF).
El riesgo de malformaciones también está incrementado en las gestaciones múltiples, con RR 1,27 (IC 1,24 a 1,3)(14); de igual forma el óbito fetal en gestaciones dobles alcanza a 12,3/1 000 nacidos vivos y en gestaciones de alto orden fetal 31,1/1 000 nacidos vivos, en comparación a las gestaciones únicas con 5/1 000 nacidos vivos(15).
CONSECUENCIAS EN EL NEONATO y PARÁLISIS CEREBRAL
Tenemos claro que la prematuridad y sus complicaciones asociadas son la principal causa de hospitalización de estos recién nacidos. Tomemos como ejemplo un caso de STFF, complicación principalmente del segundo trimestre, con alta morbilidad fetal si no se brinda tratamiento (en nuestro país solo podemos ofrecer amniodrenaje). Existen altas posibilidades de enfrentarnos a un parto pretérmino extremo o a la muerte de uno de los gemelos, y las secuelas neurológicas asociadas a prematuridad y muerte del cogemelo.
En este contexto, la frecuencia de parálisis cere bral es un claro ejemplo de esta realidad, encontrando una prevalencia de 7,4/1 000 nacidos vivos para las gestaciones múltiples al año de vida versus 1/1 000 en gestaciones únicas(4). Otras series muestran mucha mayor prevalencia en los casos de gestaciones de alto orden, 44 versus 12 versus 2 casos de parálisis cerebrales por cada 1 000 nacidos vivos para casos triples, dobles y únicos, respectivamente(16). En este caso el menor peso al nacer y la edad gestacional son determinantes en el riesgo de parálisis cerebral, como lo demuestra Pharcah(17).
Scher(18) informa que los neonatos de gestaciones múltiples tienen 7 veces más riesgo de muerte perinatal en relación a gestaciones únicas. Estudios británicos comunican 18/1 000 nacidos vivos para gestaciones dobles y 39,6/100 nacidos vivos para gestaciones de alto orden(19).
LA INFLUENCIA DE LOS TRATAMIENTOS DE FERTILIDAD EN LA GESTACIÓN MÚLTIPLE.
La contribución de los tratamientos de infertilidad en el aumento de la incidencia de gestaciones dobles y de alto orden es indudable. En EE UU se publica que 20% de las gestaciones múltiples son relacionadas a tratamientos de infertilidad de alta complejidad (cifra que ha disminuido en los últimos años por la regulación en el número de embriones que se transfieren). Sin embargo, un gran porcentaje calculado en 40% está relacionado a tratamientos de infertilidad de baja complejidad(14,20,21). Esto cobra gran importancia si lo evaluamos considerando lo anteriormente discutido, especialmente tomando en cuenta el riesgo de prematuridad. También es oportuno mencionar que en los casos de gestaciones múltiples relacionadas a tratamientos de infertilidad tienen mayor riesgo de cesárea (RR 1,21; IC95%: 1,11 a 1,32), peso bajo al nacer (1,27; 0,97 a 1,65) y admisión a UCI neonatal (1,05; 1,01 a 1,09), en general con menor mortalidad (0,58; 0,44 a 0,77)(21,22).
AGRADECIMIENTOS
Al Dr. Julio Aguilar Franco por la oportunidad de la renovación continua de los conocimientos en el Hospital Nacional Daniel A. Carrión. Al Dr. Josué Zapata Sánchez en la medicina materno-fetal y a los médicos residentes Marlon Jiménez, Elcie Lazo, Fernanda Santis y Sergio Catter. Una consideración especial para Naida Reyes Delgado de Lacunza, por su invalorable apoyo a la realización del simposio de gestación múltiple.
REFERENCIAS BIBLIOGRÁFICAS
1. Martin JA, Hamilton BE, Osterman MJ. Three decades of twin births in the United 5tates, 1980-2009. NCH5 Data Brief. 2012Jan;(80):1-8.
2. Tang LE, Mere JF. Embarazo múltiple. Rev Per Ginecol Obstet. 1996;42(3):33-41.
3. Chauhan SP, 5cardo JA. Hayes E, Abuhamad AZ, Berghella V. Twins: prevalence, problems, and preterm births. Am J Obstet Gynecol. 2010;203(4):305-15. DO!: 10.1 016/j. ajog.2010.04.031.
4. Multifetal gestations: twin, triplet, and higher-order multifetal pregnancies. Practice Bulletin No. 144. American College of Obstetricians and Gynecologists. Obstet Gynecol. 2014:123:1118-32. DO!: 10.1097/01. AOG.0000446856.51061.3e.
5. 5alvador JL, Diaz J. Huayanay L. Factores de riesgo de parto pretérmino: estudio casos-control. Rev Per Ginecol Obstet. 2004;50:232-42.
6. van Baaren GJ. Peelen MJ. 5chuit E, van der Post JA. Mol BW, Kok M, Hajenius PJ. Preterm birth in singleton and multiple pregnancies: evaluation of costs and perinatal outcomes. Eur J Obstet Gynecol Reprod Biol. 2015;186:34-41. DO! :10.1016/j.ejogrb.2014.12.024.
7. Bailit JL. Hyperemesis gravidarum: Epidemiologic findings from a large cohort. Am J Obstet Gynecol. 2005;193:811-4. DO!: 10.1 016/j.ajog.2005.02.132.
8. Day MC. Barton JR, O'Brien JM, Istwan NB, 5ibai BM. The effect of fetal number on the development of hypertensive conditions of pregnancy. Obstet Gynecol. 2005;106:927-31. DO!: 10.1097 /01.aog.0000182578.82926.9c.
9. Duckitt K, Harrington D. Risk factors for pre-eclampsia at antenatal booking: a systematic review of controlled studies. BMJ. 2005;330:565e7. DO!: 10.1136/bmj.38380.674340.EO.
10. Conde-Agudelo A. Belizán JM, Lindmark G. Maternal morbidity and mortality associated with multiple gestations. Obstet Gynecol. 2000;95:899-904. DO!: 10.1016/50029 7844(99)00640-7.
11. Pacheco-Romero J. Villacorta A. Del Carpio L, Velásquez E, Acosta O. Repercusión de la preeclampsia/eclampsia en la mujer peruana y su perinato, 2000-2006. Rev Per Ginecol Obstet. 2014;60(4):279-90.
12. Schwartz D, Daoud Y, Zazula P, Goyert G, Bronsteen R, Wright D, et al. Gestational diabetes mellitus: metabolic and blood glucose parameters in singleton versus twin pregnancies. Am J Obstet Gynaecol. 1999;181 :912e4. DO!: 10.1016/50002 9378(99)70324-8.
13. Rauh-Hain J. Rana 5, Tamez H, Wang A. Cohen B, Cohen A. Brown F, Ecker JL, Karumanchi SA. Thadhani R. Risk for developing gestational diabetes in women with twin pregnancies. J Matern Fetal Neonat Med 2009 Apr;22(4):293-9. DO!: 10.1080/14767050802663194.
14. Murray 5R, Norman JE. Multiple pregnaneies following assisted reproduetive technologies a happy consequenee or double trouble? 5emin Fetal Neonatal Med. 2014;19:222-7. DO!: 10.1016/j.siny.2014.03.001.
15. National Institute for Health and Care Excellence. Clinieal guideline 129. Multiple pregnancy e the management oftwin and triplet pregnaneies in the antenatal period; 2011. DO!: 10.1136/bmj.d5714.
16. Bliekstein I. Do multiple gestations raise the risk of cerebral palsy? Clin Perinatol. 2004;31:395-408. DO!: 10.1016/j. el p.2004.04.002.
17. Pharoah POD, Priee T5, Plomin R. Cerebral palsy in twins: a national study. Areh Dis Child Fetal Neonatal Ed. 2002 5ep t;87(2):F122-4. DO!: 10.1136/fn.87.2.f122.
18. 5eher AI, Petterson B, Blair E, Ellenberg JH, Grether JK, Haan E, et al. The risk of mortality or cerebral palsy in twins: a collaborative population-based study. Pediatr Res. 2002;52:671 81. DO!: 10.1203/01.pdr.0000032159.88318.5b.
19. Confidential Enquiry into Maternal and Child Health. Perinatal Mortality 2007. United Kingdom, London: CEMACH; 2009.
20. Kulkarni AD, Jamieson DJ. Jones HW, Kissin DM, Gallo MF, Maealuso M, et al. Fertility treatments and multiple births in the United 5tates. N Engl J Med. 2013;369:2218e25. DO!: 10.1056/nejme1400242.
21. Chambers GM, Ledger W. The economic implications of multiple pregnancy following ART. Semin Fetal Neonatal Med. 2014;19:254-61. DO!: 10.1016/j.siny.2014.04.004.
Fuente de financiamiento: Autofinanciado
Conflicto de interés: ninguno
Terna presentado en el Sirnposio de Gestación Múltiple realizado en el Hospital Nacional Daniel A. Carrión, mayo 2015.
Correspondencia:
Dirección: Av. Guardia Chalaca 2176, Bellavista. Callao
Celular: 985436784
drrlacunza@hotrnail.com