Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Peruana de Ginecología y Obstetricia
On-line version ISSN 2304-5132
Rev. peru. ginecol. obstet. vol.61 no.3 Lima July/set. 2015
SIMPOSIO EMBARAZO MÚLTIPLE
Síndrome de transfusión feto-fetal (STFF)
Twin-twin transfusion syndrome (TTTS)
Moisés Huamán Guerrero1; Masami Yamamoto Cortez2
1 Universidad San Marcos; ILSAR, Lima, Perú
2 Universidad Del Desarrollo, Clínica Alemana, Santiago, Chile
RESUMEN
Objetivos: Revisar el síndrome de transfusión feto fetal (STFF) en relación al diagnóstico, tratamiento y resultados comparativos de sobrevivencia y complicaciones por las técnicas utilizadas, y la situación actual del manejo de esta complicación en el Perú. Métodos: Se revisó publicaciones en fuentes bibliográficas especializadas y se analizó la experiencia en Perú y Chile sobre el manejo del síndrome. Resultados: El STFF es una complicación poco frecuente en el embarazo gemelar monocoriónico, pero con alta repercusión en la salud de ambos fetos. Existe evidencia científica clara de que el tratamiento de elección en casos severos (Quintero I-IV) es la coagulación láser de las anastomosis superficiales y profundas mediante fetoscopia entre las 18 y 26 semanas de gestación. En el Perú se presentan alrededor de 140 casos al año, siendo necesaria la implementación de esta técnica. Conclusiones: El tratamiento de elección en casos severos de STFF es la coagulación láser de las anastomosis superficiales y profundas mediante fetoscopia entre las 18 y 26 semanas de gestación. Es necesaria la implementación de esta técnica en el Perú.
Palabras clave: Gestación gemelar monocorial, transfusión feto fetal, fetoscopia, láser in trauterino.
ABSTRACT
Objectives: To review twin-twin transfusion syndrome (mS) comparative results by techniques used in regards to diagnosis, treatment, survival and complications, as well as current management of this complication in Peru. Methods: Articles published in specialized bibliographic sources were revised, and experience in Peru and Chile on management of this syndrome was analyzed. Results: ms is an uncommon complication of monochorionic twin pregnancy with major repercussion on the health of both fetuses. Treatment of choice of severe cases (Quintero I-IV) is fetoscopic laser photocoagulation of superficial and deep anastomoses at 18-26 weeks of pregnancy. About 140 cases per year occur in Peru and implementation ofthis technique is necessary. Conclusions: Elective treatment of severe cases of ms is fetoscopic laser photocoagulation of superficial and deep anastomoses between 18-26 weeks of gestation. This technique should be implemented in Peru.
Keywords: Monochorial twin gestation, twin-twin transfusion syndrome, fetoscopy, intrauter ine laser.
INTRODUCCIÓN
De los embarazos gemelares, alrededor de 65% son monocoriónicos; por tanto, ambos fetos comparten placenta en algún grado. En ellos se puede desarrollar el síndrome de transfusión feto-fetal (STFF) que es grave aproximadamente en el 15%(1) y representa una incidencia aproximada de uno por cada 2 000 embarazos o uno de cada 1 000 fetos. A pesar de su baja incidencia, constituye una de las complicaciones perinatales de mayor impacto, tanto en salud (50 a 70% de sobrevivencia, 15 a 30% de problemas neurológicos en sobrevivientes) como por el uso de recursos. Hasta hace pocos años, el STFF precoz y grave era tratado solo paliativamente con amnioreducción, con alta morbimortalidad y secuelas neurológicas severas(2). La introducción del tratamiento intrauterino con energía láser ha mejorado significativamente la sobrevida de uno o ambos fetos, y ha reducido las secuelas neurológicas a largo plazo(3,4). En el Perú habrían alrededor de 140 casos de STFF por año, y hasta la fecha no se realiza el tratamiento con láser, salvo contados casos que pueden ser referidos al extranjero. Significa que muchos niños mueren al año por esta complicación, siendo necesaria la implementación de la terapia moderna, que es una de las pocas cirugías fetales que tiene evidencia científica basada en metanalisis(4).
SÍNDROME DE TRANSFUSIÓN FETO-FETAL
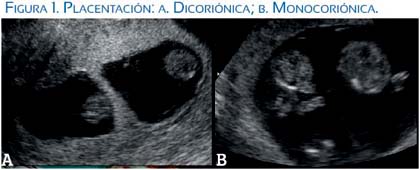
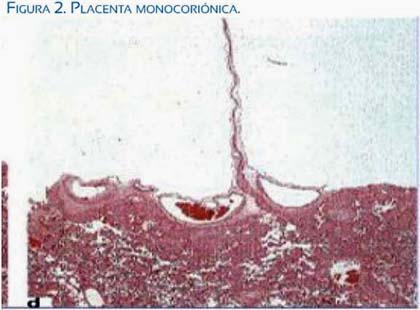
El diagnóstico ecográfico de la corionicidad se hace desde el primer trimestre del embarazo por el signo de la T, que lo diferencia del dicoriónico, donde se observa el signo de lambda debido a la presencia de tejido coriónico grueso entre ambos amnios (figuras 1 y 2). La diferenciación de la corionicidad en embarazos más avanzados es menos segura(5). El seguimiento ecográfico de los monocoriales debe ser cada 2 semanas desde las 18 semanas.
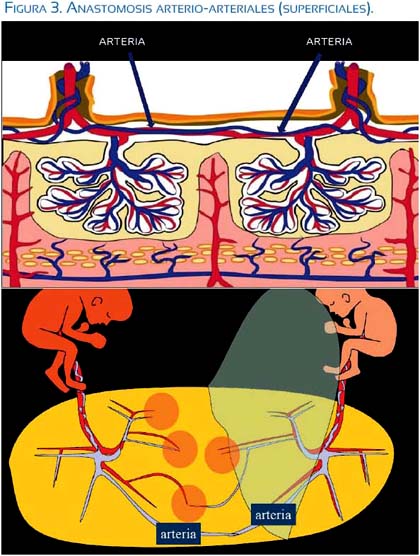
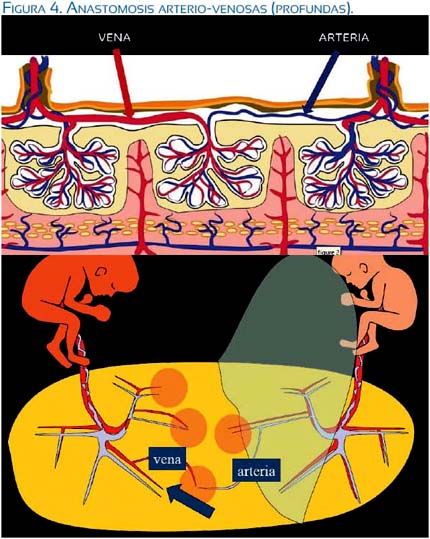
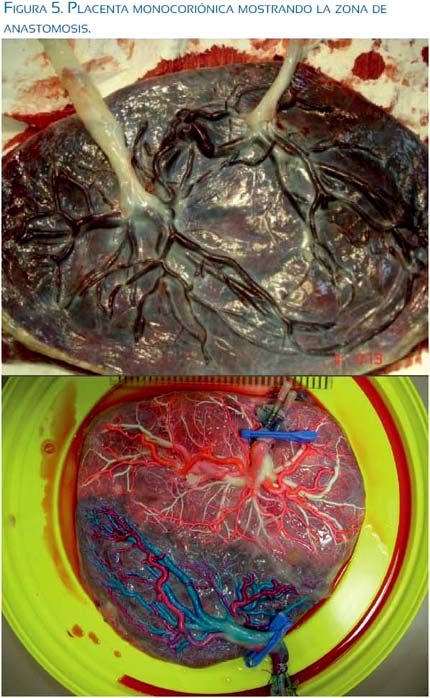
En el área del parénquima placentario que comparten ambos fetos monocoriónicos existen, en diferente grado, anastomosis que son de 2 tipos: a) arteria-arteriales, que son superficiales y que pueden llevar sangre en ambos sentidos, dependiendo del momento de la sístole de cada feto; y, b) anastomosis profundas, que son arteria-venosas, que están en el mismo parénquima de la vellosidad corial y que llevan la sangre del lado arterial (feto transfusor) al lado venoso, debido a la gradiente de presiones entre las 2 redes vasculares, o sea hacia el feto transfundido (figuras 3, 4 y 5).
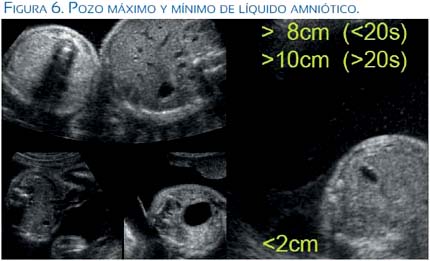
El diagnóstico ecográfico del STFF se basa en la observación de signos que aparecen como consecuencia de la transfusión de sangre de un feto (transfusor) al otro (transfundido) en gemelos monocoriónicos del mismo sexo. El receptor hace polihidramnios (pozo vertical >8 cm en fetos menores de 20 semanas o >10 cm en mayores de 20 semanas) y puede tener la vejiga distendida. El feto donante cursa con oligohidramnios (pozo vertical <2 cm), ausencia de vejiga y diferentes grados de compromiso del crecimiento; hay alteraciones a la flujometría Doppler en el receptor por sobrecarga hemodinámica. También puede encontrarse alteraciones del Doppler en el transfusor. El receptor puede hacer hidropesía y uno o ambos pueden fallecer dentro del útero. Estos hallazgos originaron la clasificación en 5 estadios que realizó Quintero, los que no son progresivos, y que siguen siendo referentes para el manejo: I poli/oligoamnios; II vejiga distendida/ausente; III Doppler anormal; IV hidropesía en el receptor; V muerte de uno o ambos fetos(5,6) (figuras 6 y 7) .
El Doppler no es útil para el diagnóstico, pero sí para establecer el estadio y para el seguimiento luego del tratamiento. La determinación del pico sistólico en la arteria cerebral media, utilizando un ángulo de insonación cercano a cero, permite identificar los casos de anemia y hacer el tratamiento adecuado.
El tamizaje precoz del STFF puede hacerse cuando se encuentra translucencia nucal aumentada (>3,5 mm) en uno de los gemelos monocoriónicos, o alteración de la onda de velocidad de flujo del ductus venoso (onda A en cero o negativa) entre las 11 y 14 semanas (7,8).
La identificación ecográfica de los gemelos es segura nominando gemelo A al que tiene la implantación del cordón más a la derecha de la cavidad amniótica y B el que tiene implantación más a la izquierda; esta guía es más segura y evita confundir los fetos y realizar procedimientos en el feto equivocado.
Hecho el diagnóstico de STFFy establecido el estadio, en el Perú solo es factible realizar tratamiento paliativo, que consiste en amniodrenaje del feto receptor cuando cursa con polihidramnios severo que produce insuficiencia respiratoria en la madre y riesgo de rotura prematura de membranas (RPM) y parto prematuro. Para tal fin se introduce una aguja 18 de peridural, bajo guía ecográfica, conectada a un catéter de venoclisis y este a un frasco estéril de un litro en un sistema cerrado, al cual irá drenando a velocidad graduada hasta retirar 3 o más litros y conseguir un pozo vertical normal. El procedimiento se repetirá las veces necesarias hasta alcanzar la viabilidad fetal y la inducción de la madurez pulmonar con corticoides. Se aconseja además digitalizar al feto a través de la madre (con asistencia del cardiólogo), la que puede mejorar la función cardiaca comprometida del feto transfundido. La sobrevida de uno o ambos fetos es alrededor de 50% y, a los 6 meses posnatales sin daño neurológico, alrededor de 30%(9-12).
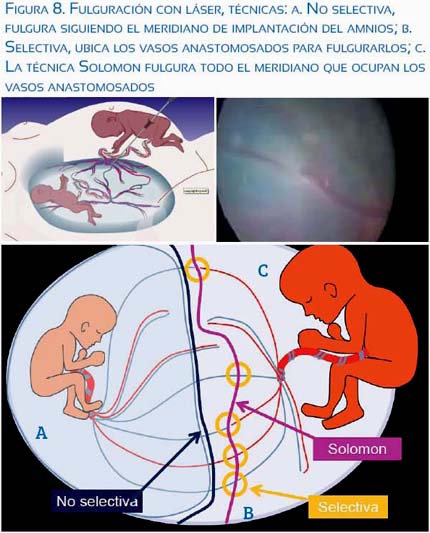
Actualmente está establecido, en base a evidencia científica de nivel I, que el tratamiento de elección es la fulguración con láser de las anastomosis entre ambos fetos, consiguiendo sobre vida de uno o ambos fetos en alrededor de 80% de casos, y reduciendo el daño neurológico en niños a los 6 meses de vida a menos de 50%(11,12). El tratamiento se hace entre las 18 y 26 semanas en STFF grado I al IV de Quinteros, utilizando un fetoscopio de 3 a 4 mm recto o curvo, queman do los vasos anastomosados por el lado del feto transfundido mediante alguna de las 3 técnicas: a) la no selectiva, que fulgura siguiendo el meridiano de implantación del amnios; b) la selectiva, que ubica los vasos anastomosados para fulgurarlos; y, c) la técnica Solomon, que fulgura todo el meridiano que ocupan los vasos anastomosados; los mejores resultados se obtienen con la tercera técníca(13) (figura 8).
Las complicaciones post láser pueden ser la recurrencia del síndrome, que sucede entre 1 y 5% de los casos, y la secuencia anemia/policitemia (TAPS), que necesita manejo individualizado(14,15).
En conclusión, el STFF es una complicación poco frecuente en el embarazo gemelar monocoriónico, pero con alta repercusión en la salud de ambos fetos. El tamizaje y el diagnóstico ecográfico debe realizarse desde el primer trimestre para hacer estrecha vigilancia a partir de las 18 semanas. Hay evidencia científica clara de que el tratamiento de elección en casos severos es la coagulación láser de las anastomosis superficiales y profundas mediante fetoscopia entre las 18 y 26 semanas de gestación. En el Perú se presentan alrededor de 140 casos al año, siendo necesaria la implementación de esta técnica.
REFERENCIAS BIBLIOGRÁFICAS
1. Lewi L, Gueeiardo L, Van Mieghem T, De Koninek P, Beek V, Medek H, et-al. Monoehorionie diamniotie twin pregnancies: natural history and risk stratifieation. Fetal Diagn Ther. 2010;27:121-33. DO!: 10.1159/000313300.
2. Mari G, Roberts A, Detti L, Kovanci E, Stefos T, Bahado-Singh RO, et-al. Perinatal morbidity and mortality rates in severe twin-twin transfusion syndrome: results of the International Amnioreduction Registry. Am J Obstet Gynecol. 2001;185:708-15. DOI: 10.1067/mob.2001.117188.
3. Walsh C, MC Auliffe F. Recurrent twin–twin transfusion syndrome after selective fetoscopic laser photocoagulation: a systematic review of the literature. Ultrasound Obstet Gynecol. 2012;40:506–12. DOI: 10.1002/uog.11105.
4. Roberts D, Neilson JP, Kilby MD. Interventions for the treatment of twin-twin transfusion syndrome. Cochrane Database Syst Rev. 2014; 1.
5. Lopriore E, Holtkamp N, Sueters M, Middeldorp JM, Walther FJ, Oepkes D. Acute peripartum twin–twin transfusion syndrome: Incidence, risk factors, placental characteristics and neonatal outcome. J Obstet Gynaecol Res. 2014;40(1):18-24. DOI: 10.1111/jog.12114.
6. Quintero RA, Morales WJ, Allen MH, Bornick PW, Johnson PK, Kruger M. Staging of twin-twin transfusion syndrome. J Perinatol. 1999;19(8 Pt 1):550-5. DOI: 10.1038/sj.jp.7200292.
7. Matias A, Montenegro N, Arias JC. Anticipating twin–twin transfusion syndrome in monochorionic twin pregnancy. Is there a role for nuchal translucency and ductus venosus blood flow evaluation at 11–14 weeks? Twin Research. 2000;3(02):65-70. DOI: 10.1375/136905200320565490.
8. Baud R, Windrim T, Van Mieghem J, Keunen G, Seaward G, Ryan G. Twin–twin transfusion syndrome: a frequently missed diagnosis with important consequences. Ultrasound Obstet Gynecol. 2014;44(2):205-9. DOI: 10.1002/uog.13328.
9. Chalouhi GE, Essaoui M, Stirnemann J, Quibel T, Deloison B, Salomon L, Ville Y. Laser therapy for twin-to-twin transfusion syndrome (TTTS). Prenat Diagn. 2011;31(7):637-46. DOI: 10.1002/pd.2803.
10. Baschat A, Chmait RH, Deprest J, Gratacós E, Hecher K, Kontopoulos E, Ville, Y. (2011). Twin-to-twin transfusion syndrome (TTTS). J Perinat Med. 2011;39(2):107-12. DOI: 10.1515/JPM.2010.147.
11. Cruz-Martínez R, Gratacos E. Cirugía fetal endoscópica. Ginecol Obstet Mex. 2014;82:325-36.
12. Van Klink JMM, van Steenis A, Steggerda SJ, Genova L, Sueters M, Oepkes D, Lopriore E. Single fetal demise in monochorionic pregnancies: incidence and patterns of cerebral injury. Ultrasound Obstet Gynecol. 2015;45(3):294-300. DOI: 10.1002/uog.14722.
13. Slaghekke F, Lewi L, Middeldorp JM, Weingertner AS, Klumper FJ, Dekoninck P, et al. E. Residual anastomoses in twintwin transfusion syndrome after laser: the Solomon randomized trial. Am J Obstet Gynecol. 2014;211(3):285.e1-7. DOI: 10.1016/j.ajog.2014.05.012.
14. Walsh C, MC Auliffe F. Recurrent twin–twin transfusion syndrome after selective fetoscopic laser photocoagulation: a systematic review of the literature. Ultrasound Obstet Gynecol. 2012;40:506–12. DOI: 10.1002/uog.11105.
15. Donepudi R, Papanna R, Johnson A, Canon E, Campbell G, Bebbington M, Moise K. Spontaneous twin anemia-polycythemia sequence (sTAPS) with twin twin transfusion syndrome (TTTS) treatment by fetoscopic laser surgery (FLS). Am J Obstet Gynecol. 2015;212(1):S366. DOI: 10.1016/j.ajog.2014.10.958.
Fuente de financiamiento: Autofinanciado
Conflicto de interés: ninguno
Correspondencia:
Dr. Moisés Huamán Guerrero
moiseshuamang@hotmail.es
Dr. Masami Yamamoto Cartez
Masami.yamamoto@gmail.com