Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Peruana de Ginecología y Obstetricia
On-line version ISSN 2304-5132
Rev. peru. ginecol. obstet. vol.61 no.4 Lima Oct./dic. 2015
CONTROVERSIAS EN GINECOLOGÍA Y OBSTETRICIA
Actualización en la evaluación de la madurez pulmonar fetal por ultrasonido
Assesment of fetal lung maturity by ultrasound: an update
Roberto Albinagorta Olórtegui1; Madeleyner Miranda Tapia2
1 Sociedad Peruana de Ultrasonido en Obstetricia y Ginecologia (SPUOG), COI Clínica Internacional SSB, Lima, Perú
2 Hospital Nacional Guillermo Almenara Irigoyen, EsSalud, Lima, Perú
RESUMEN
El síndrome de dificultad respiratoria (SDR) del recién nacido persiste como una de las principales causas de morbilidad y mortalidad en neonatos prematuros. A pesar que la evidencia científica reciente cuestiona la utilidad de las pruebas para evaluar la madurez pulmonar fetal para determinar el momento más adecuado para el parto en ciertas complicaciones obstétricas, existe un conjunto de indicaciones relativas en las cuales una prueba no invasiva puede encontrar aplicación. El objetivo del presente trabajo es revisar los trabajos publicados en la literatura sobre el empleo de la ecografía como método para predecir la morbilidad respiratoria neonatal, utilizando la evaluación Doppler de la arteria pulmonar y el análisis cuantitativo de la textura ecográfica del pulmón fetal.
Palabras clave: Maduración Pulmonar Fetal; Surfactante Pulmonar; Síndrome de Dificultad Respiratoria, Doppler de la Arteria Pulmonar Fetal; Análisis Cuantitativo de Textura Ecográfica.
ABSTRACT
Respiratory distress syndrome (RDS) of the newborn remains a major cause of morbidity and mortality in preterm infants. Although the latest scientific evidence questions the utility of fetal lung maturity testing to determine the most suitable moment for delivery in certain obstetrical complications, there is a set of relative indications in which a non-invasive test can find application. The aim ofthis paper is to review studies published on the use of ultrasound as a method to predict neonatal respiratory morbidity, using both Doppler evaluation ofthe pulmonary artery and ultrasound quantitative analysis of fetallung texture.
Keywords: Fetal Lung, Maturity; Lung Su rfactant; Respiratory Distress Syndrome; Doppler of Fetal Lung Artery; Ultrasound Textures, Quantitative Analysis.
INTRODUCCIÓN
El sistema pulmonar fetal es uno de los últimos en madurar, tanto funcional como estructuralmente. Un sistema pulmonar inmaduro no puede oxigenar adecuadamente al recién nacido, pudiendo ocasionar morbilidad neonatal significativa o la muerte. La prematuridad es la principal causa de esta disfunción y esto no solo aplica a la prematuridad extrema. Estudios recientes han demostrado tasas de morbilidad respiratoria más altas entre los recién nacidos prematuros tardíos (34+0 a 36+6 semanas) y los a término tempranos (37+0 a 38+6 semanas), que entre los nacidos entre las 39 y 40 semanas de gestación(1-3). Frente a esto, instituciones como ACOG recomiendan en la actualidad postergar la terminación electiva del embarazo hasta las 39 semanas a menos que exista una indicación médica que lo justifique(2).
La madurez pulmonar fetal podría ser evaluada antes del parto y ser un factor para determinar el momento del término de gestación, brindando información útil para estimar el nivel de atención que el recién nacido requerirá, más aún en recién nacidos prematuros(4). Los estudios directos de maduración pulmonar fetal no son posibles; todas las pruebas con las que se cuenta actualmente son de evaluación indirecta y se han ido desarrollando a través de los años. En 1971, Gluck describió por primera vez la relación lecitina/esfingomielina (L/S), basada en el flujo de secreciones pulmonares al líquido amniótico. Una relación L/S > 2 es considerado un indicador de madurez pulmonar. Es una prueba técnicamente difícil de realizar, por la manipulación de la muestra y las condiciones de almacenamiento, además de tardar varias horas en realizarla. Otras pruebas para evaluar la madurez pulmonar fetal en muestras de líquido amniótico fueron apareciendo con el correr de los años. El fosfatidilglicerol (PG) es un constituyente menor del tensoactivo que aparece más tardíamente en la gestación; tiene la ventaja que la presencia de sangre o meconio normalmente no afecta sus resultados, aunque a edades gestacionales tempranas su valor predictivo para morbilidad respiratoria neonatal es muy limitado. La relación surfactantelalbúmina (S/A) fue descrita por Shinitzky en 1976 y actualmente no se encuentra disponible. En 1972, Clements describió la prueba de agitación, usando líquido amniótico y un volumen igual de etanol al 95%; tiene la desventaja de la subjetividad en la lectura y muchos falsos negativos. La técnica de recuento de cuerpos lamelares (LBC) fue introducida por Dubin, en 1989; se basa en que el surfactante es alma cenado en el citoplasma de los neumocitos tipo 11 en forma de cuerpos lamelares que luego son secretados al espacio alveolar. Es posible medir su presencia en el líquido amniótico mediante un conteo automatizado de la misma manera que se hace el conteo de plaquetas en hematología. Una forma indirecta de evaluar la cantidad de cuerpos lamelares es medir la opacidad del líquido amniótico mediante la densidad óptica a 650 nm. Una lectura de la densidad óptica ≥0,15 se utilizó también como indicador de madurez pulmonar fetal(4,5).
Todas estas pruebas se basan en el estudio de líquido amniótico que se obtiene principalmente por amniocentesis. Este es un procedimiento invasivo asociado a complicaciones como parto pretérmino, desprendimiento prematuro de placenta, sepsis materna, hemorragias, entre otros. La evidencia científica de los últimos años indica que la morbilidad neonatal se incrementa antes de las 39 semanas de gestación independientemente del resultado de las pruebas de madurez pulmonar fetal. Por todo lo anterior, las indicaciones de amniocentesis para estos exámenes han disminuido en forma significativa(4-6). En la actualidad, estas indicaciones han quedando prácticamente limitadas a pacientes en las que se desconoce la edad gestacional(2). Sin embargo, existe un debate abierto sobre el valor de las pruebas de madurez pulmonar en el proceso de toma de decisiones para indicaciones relativas o situaciones clínicas límite, en las cuales el nacimiento de un prematuro tardío o a término temprano podría parecer una opción razonable, pero el parto podría posponerse si se encuentra evidencia de inmadurez pulmonar(6-8). Asimismo, desde hace 30 años se ha intentado predecir la maduración pulmonar por métodos no invasivos, como la ultrasonografía.
DISCUSIÓN
El parto pretérmino es la segunda causa de morbimortalidad perinatal a nivel mundial y su incidencia se encuentra entre 8 y 10% de los nacimientos. Representa además un gasto importante para las instituciones, por el tiempo de estancia y el equipamiento que se necesita para la atención de estos pacientes. El síndrome de dificultad respiratoria (SDR) del recién nacido es la más importante de las complicaciones asociadas a la prematuridad, y su principal causa es la enfermedad de membrana hialina, la cual se origina por una producción insuficiente de surfactante pulmonar(9,10). Además, no está restringido a los nacimientos muy prematuros y se ha reportado una incidencia importante de SDR entre los prematuros tardíos y los recién nacidos a término de menos de 39 semanas(1-3). Es por ello que, conocer el estado de madurez pulmonar antes del parto resulta muy beneficioso y sin duda mejora el pronóstico perinatal(4).
Con el propósito de determinar si la maduración pulmonar fetal ha ocurrido al punto suficiente para evitar la aparición del SDR del neonato, se han desarrollado a través de los años diferentes pruebas, las cuales se basan en cualquiera de los siguientes cuatro principios básicos: determinación bioquímica de componentes activos del surfactante (relación LIS, PG, relación S/A), pruebas biofísicas para evaluar la funcionalidad del surfactante (prueba de Clements, índice de estabilidad de la espuma), pruebas físicas para determinar la opacidad del líquido amniótico (densidad óptica a 650 nm, LBC), y evaluación ecográfica del feto y sus tejidos(5).
Desde un principio, las pruebas realizadas en el líquido amniótico fueron incorporadas al manejo de gestaciones de alto riesgo y durante mucho tiempo fueron consideradas el estándar de oro para la determinación de la madurez pulmonar fetal; pero, con el paso de los años muchas de ellas han ido quedando en desuso al aparecer pruebas más precisas, más baratas o simplemente porque las indicaciones para realizarlas se han ido restringiendo a solo algunas condiciones clínicas(4,5), En el mundo, las pruebas disponibles en la actualidad son relación LIS, PG, relación SIA y LMC. Pero, en nuestro medio, no se realizan quizás por su costo, por evitar los riesgos asociados con la amniocentesis, porque se practican otras pruebas que carecen de validación clínica o porque en última instancia se prefiere el nacimiento de un prematuro frente a la amenaza de una posible complicación materna y/o fetal.
La evaluación de la madurez pulmonar fetal mediante el ultrasonido no es nueva, ya en 1969 Campbell usó el diámetro biparietal en un primer intento por predecir la aparición de SDR en base a datos biométricos. A partir de la década de 1980, varias publicaciones buscaron encontrar una relación entre la madurez pulmonar fetal y diferentes parámetros ecográficos -biometría, grado de madurez placentario, núcleos de osificación, relación de la ecogenicidad pulmón/hígado-, tanto en forma individual como en diferentes combinaciones y escalas de puntuación, aunque ninguno logró tener alguna vez aplicación clínica(11-13),
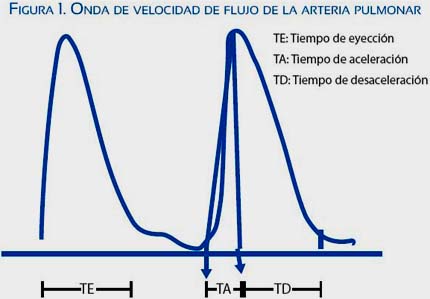
Desde hace algunos años se vienen investigando los cambios en el Doppler de la arteria pulmonar fetal y su relación con la madurez pulmonar, con resultados prometedores(14-16). Los primeros trabajos evaluaron la asociación con hipoplasia pulmonar utilizando la razón entre el tiempo de aceleración (TA) y el tiempo de eyección (TE) de la onda de velocidad de flujo de la arteria pulmonar(16) (figura 1), Más adelante, Sosa y Díaz describieron el uso del índice relativo de impedancia TA/TE del ductus arterioso y la arteria pulmonar para predecir la madurez pulmonar fetal(17), y a partir de este trabajo pionero aparecieron varias publicaciones similares en las cuales se simplificó el estudio del Doppler empleando únicamente el índice TA/TE de la arteria pulmonar, de más fácil reproducibilidad, En nuestro medio, Huamán y colaboradores introdujeron el tiempo de desaceleración (TD) y encontraron una relación directa entre el índice TA/TD del tronco de la pulmonar y la edad gestacional, pero no se evaluó directamente la madurez pulmonar(18). Por su parte, Schenone y colaboradores estudiaron prospectivamente una cohorte de 43 pacientes con indicación para estudio de la madurez pulmonar en líquido amniótico y evaluaron el índice TA/TE, encontrando que con un punto de corte de 0,3149 fue posible predecir los resultados de las pruebas de madurez con una sensibilidad de 73%, especificidad de 93%, valor predictivo positivo de 85% y valor predictivo negativo de 87%. A pesar de estos buenos resultados, los mismos autores reconocen que el número de pacientes fue insuficiente para alcanzar conclusiones estadísticas acerca de la efectividad de la prueba para predecir directamente la aparición de SOR, y que las estimaciones de sensibilidad, especificidad y valores predictivos pudieron estar sobrestimadas al haber calculado el punto de corte en la misma muestra del estudio(19). En los últimos años han aparecido algunos trabajos que evalúan el valor predictivo del Ooppler de la arteria pulmonar en la aparición de SOR en el recién nacido (tabla 1). Sin embargo, no hay consenso en los indicadores empleados en los diferentes estudios, ni en los puntos de corte para determinar la positividad de la prueba; asimismo, el número de pacientes es coincidentemente pequeño en todos las publicaciones, lo cual limita su significancia. Incluso una publicación reciente de Lindsley y colaboradores no encontró una diferencia significativa en el Doppler de la arteria pulmonar en fetos que posteriormente desarrollaron SOR con respecto a aquellos que no lo presentaron, contrariamente a lo reporta do por los otros autores(22).
Más recientemente, se ha dado a conocer la aplicación del análisis cuantitativo de la textura ecográfica en la evaluación de la madurez pulmonar fetal y su correlación con la presentación de SOR en el neonato. Este enfoque se basa en un método de procesamiento de imágenes ultrasonográficas previamente adquiridas, el que evalúa las características tisulares por medio de un análisis cuantitativo computarizado, y es capaz de examinar imágenes médicas e identificar cambios sutiles en el aspecto o textura, que son invisibles para el ojo humano. Estos patrones de textura pueden luego ser usados para formar algoritmos para predecir información c1ínica(24-26). El uso del análisis cuantitativo de textura ha sido previamente investigado para otras aplicaciones médicas de diagnóstico, como en el cáncer de mama y algunas hepatopatías. Uno de los primeros trabajos para evaluar la asociación con madurez pulmonar fetal fue publicado por Serizawa y Maeda y, utilizando una técnica llamada ancho del histograma de niveles de gris, compararon las características del pulmón y el hígado en 22 fetos con SOR y 25 controles; encontraron que fue posible predecir la ocurrencia de SOR con una sensibilidad y especificidad teóricas de 96% y 72%, respectivamente(26). Más adelante, Coba y colaboradores introdujeron un software llamado AQUA (automatic quantitative ultrasound analysis) con el que realizaron un estudio prospectivo de 957 imágenes pulmonares obtenidas en el plano de 4 cámaras del corazón en fetos entre las 20 y las 41 semanas del embarazo, en el que demostraron una fuerte correlación entre el análisis de textura y la edad gestacional(27). El mismo grupo publicó posteriormente un trabajo donde se evaluó el desempeño del AQUA para predecir la madurez pulmonar fetal en un grupo de 103 pacientes en las que se realizó una amniocentesis para el estudio de la relación S/A en líquido amniótico, encontrando que con el análisis cuantitativo de textura fue posible pronosticar un resultado de pulmón maduro o inmaduro con una sensibilidad del 95% y especificidad de 86%(28). El siguiente paso fue demostrar que la prueba era capaz de predecir el riesgo de morbilidad respiratoria neonatal con suficiente robustez en un estudio ciego y evitando los problemas relacionados a la variabilidad en la adquisición de imágenes, que fue un obstáculo observado en la aplicación del AQUA. Con esta finalidad, Bonet-Carne y colaboradores desarrollaron un nuevo método basado en el análisis computarizado de la textura ecográfica denominado QuantusFLM (quantitative ultrasound fetal lung maturity analysis), el cual fue validado a ciegas en 144 recién nacidos entre las 28+0 y 39+0 semanas de gestación. En este grupo ocurrieron 29 (20,1%) casos de SDR y se encontró que QuantusFLM pudo predecir la morbilidad respiratoria de los neonatos con una sensibilidad, especificidad, valor predictivo positivo y valor predictivo negativo de 86,2%, 87,0%, 62,5% Y 96,2%, respectivamente. Estos valores fueron comparables a la precisión de diversas pruebas realizadas en el líquido amniótico y que actualmente constituyen el estándar de oro para la evaluación de la madurez pulmonar fetal (tabla 2). Además, el tamaño de la muestra usado en este trabajo fue comparable al empleado por los estudios que sirvieron para validar dichas pruebas en líquido amniótico(8). Estos resultados sin duda abren la posibilidad de incorporar a la práctica clínica la evaluación cuantitativa de la textura ecográfica para evaluar la madurez pulmonar fetal con bastante mayor consistencia que la valoración del Doppler de la arteria pulmonar, por lo menos en el momento actual. Sin embargo, queda pendiente un estudio multicéntrico, con una muestra aún más grande, para validar los resultados reportados por este grupo de autores.
CONCLUSIONES
El síndrome de dificultad respiratoria del recién nacido es una de las principales causas de morbilidad y mortalidad neonatal y es causado más comúnmente por la deficiencia de surfactante pulmonar asociada a la prematuridad. Asimismo, su ocurrencia no se limita a nacimientos muy prematuros, pues en los últimos años ha ganado mayor notoriedad la elevada morbilidad respiratoria presente en los prematuros tardíos y los recién nacidos a término tempranos. Desde hace bastante tiempo diversas pruebas basadas en el estudio del líquido amniótico se han utilizado con el propósito de predecir la madurez pulmonar fetal y por años constituyeron el estándar de oro para el mane jo del embarazo de alto riesgo. Sin embargo, el riesgo asociado a la amniocentesis, la limitada de disponibilidad de dichas pruebas y por último la evidencia que aún con resultados de madurez pulmonar positivos es posible que se presente SDR en el recién nacido han ido limitando cada vez más sus indicaciones. Por este motivo, desde hace algunos años se ha despertado el interés por encontrar una prueba no invasiva que, empleando diversas técnicas del ultrasonido, pueda predecir en forma precisa la presencia de morbilidad respiratoria. El Doppler de la arteria pulmonar se ha descrito como indicador de madurez pulmonar fetal en varias publicaciones con resultados promisorios, aunque aún no existe consenso sobre el índice con mejor valor predictivo ni sobre los puntos de corte, además que el tamaño de los estudios limita mucho su validez estadística. Por otro lado, han aparecido trabajos que han dado a conocer la aplicación del análisis cuantitativo de la textura ecográfica en la evaluación de la madurez pulmonar y que han demostrado que un algoritmo específicamente diseñado para este fin puede predecir la aparición de SDR con valores de sensibilidad y especificidad comparables a los de las pruebas de líquido amniótico. Queda pendiente, sin embargo, validar estos resultados en grandes estudios multicéntricos para poder recomendar su aplicación clínica.
REFERENCIAS BIBLIOGRÁFICAS
1. American College of Obstetricians and Gynecologists. ACOG Committee Opinion N° 579: Definition of Term Pregnancy. Obstet Gynecol 2013;122(5):1139-40.
2. American College of Obstetricians and Gynecologists. ACOG Committee Opinion N° 561: Nonmedically Indicated Early-Term Deliveries. Obstet Gynecol 2013;121(4):911-5.
3. Consortium on Safe Labor, Hibbard JU, Wilkins I, Sun L, Gregory K, Haberman S, Hoffman M, Kominiarek MA, Reddy U, Bailit J, Branch DW, Burkman R, Gonzalez Quintero VH, Hatjis CG, Landy H, RamirezM, VanVeldhuisen P, Troendle J, Zhang J. Respiratory morbidity in late preterm births. JAMA. 2010;304:419-25. doi: 10.1001/jama.2010.1015.
4. Guillen-Goldstein J, MacKenzie AP, Funai EF. Assessment of fetal lung maturity. UpToDate. 2015; topic 405, versión 13.0.
5. Vaner S, Craig S, Lewis D, Owens S, Bodie F, McCathran E, Holliday N. Amniocentesis for fetal lung maturity: will it become obsolete? Obstet Gynecol. 2013;6(3/4):126-34
6. Spong CY, Mercer BM, DAlton M, Kilpatrick S, Blackwell S, Saade G. Timing of indicated late-preterm and early-term birth. Obstet Gynecol. 2011;118:323–33.
7. American College of Obstetricians and Gynecologists. ACOG Committee Opinion N° 560: Medically indicated late-preterm and early-term deliveries. Obstet Gynecol. 2013;121:908–10.
8. Bonet-Carne E, Palacio M, Cobo T, Perez-Moreno A, Lopez M, Piraquive JP, Ramirez JC, Marques F, Gratacos E. Quantitative Ultrasound texture analysis of fetal lungs to predict neonatal respiratory morbidity. Ultrasound Obstet Gynecol. 2015;45:427–33. doi: 10.1002/uog.13441.
9. Liggins GC, Howie R. A controlled trial of antepartum glucocorticoid treatment for prevention of the respiratory distress syndrome in premature infants. Pediatrics. 1972;50(4):515-25.
10. Harvey D, Parkinson C, Campbell S. Risk of respiratory distress syndrome. Lancet. 1975;4:42-5.
11. Campbell S. The prediction of fetal maturity by ultrasonic measurements of the biparietal diameter. J Obstet Gynecol Br Commonw. 1969;76:603-9.
12. Shah YG, Graham D. Relationship of placental grade to fetal pulmonary maturity and respiratory distress syndrome. Am J Perinatol. 1986;3:53-5.
13. Podobnik M, Brayer B, Ciglar S, et al. Ultrasonic fetal and placental tissue characterization and lung maturity. Int J Gynaecol Obstet. 1996;54:221-9.
14. Laudy JA, de Ridder MA, Wladimiroff JW. Human fetal pulmonary artery velocimetry repeatability and normal values with emphasis on middle and distal pulmonary vessels. Ultrasound Obstet Gynecol. 2000;15(6):479-86.
15. Laudy JA, Tibboel D, Robben SG, de Krijger RR, Ridder MA, Wladimiroff JW. Prenatal prediction of pulmonary hypoplasia: clinical, biometric, and Doppler velocity correlates. Pediatrics. 2002;109(2):250-8.
16. Kitabake A, Inoue M, Asano M, MAsuyama T, Tanoushi J, et al. Noninvasive evaluation of pulmonary pressure and resistance by pulsed Doppler technique. Circulation. 1983;68:302-9.
17. Sosa-Olavarría A, Díaz-Guerrero L. Índice relativo de impedancia Doppler entre el ductus arterioso y la arteria pulmonar en el embarazo normal, pretérmino y postérmino. Rev Obstet Ginecol Venez. 2000;60(2):97-101.
18. Huamán M, Campodónico L, Huamán-Joo M, García N, Pacheco J. Doppler del tronco de la arteria pulmonar en la predicción de la madurez pulmonar fetal. Rev Per Ginecol Obstet. 2009;55:120-5.
19. Schenone M, Samson J, Suhag A, Jenkins L, Mari G. A non-invasive method to predict fetal lung maturity using fetal pulmonary artery Doppler wave acceleration time/ejection time ratio. Am J Obstet Gynecol. 2012;206(Suppl):S170.
20. Huamán M, Pacheco J, Campanero M, Huamán-Joo M. Modificaciones en el flujo sanguíneo del tronco de la arteria pulmonar en fetos prematuros que recibieron corticoides. Rev Peru Ginecol Obstet. 2013;59:21-6.
21. Kim SM, Park SJ, Norwitz ER, et al. Acceleration time to ejection time ratio in fetal pulmonary artery predicts the development of neonatal respiratory distress syndrome: A prospective cohort study. Am J Perinatol. 2013;30:805-12. doi: 10.1055/s-0032-1333132.
22. Lindsley W, Hale R, Spear A, Adusumalli J, Singh J, DeStefano K, Haeri S. Does corticosteroid therapy impact fetal pulmonary artery blood flow in women at risk of preterm birth? Med Ultrason. 2015;17(3):280-3. doi: 10.11152/mu.2013.2066.173.wly.
23. Guan Y, Li S, Luo G, Wang C, Norwitz ER, Fu Q, Tu X, Tian X, Zhu J. The role of Doppler waveforms in the fetal main pulmonary artery in the prediction of neonatal respiratory distress syndrome. J Clin Ultrasound. 2015;43(6):375-83. doi: 10.1002/jcu.22219.
24. Prakash KN, Ramakrishnan AG, Suresh S, Chow TW. Fetal lung maturity analysis using ultrasound image features. IEEE Trans Inf Technol Biomed. 2002;6:38–45.
25. Tekesin I, Anderer G, Hellmeyer L, Stein W, Kühnert M, Schmidt S. Assessment of fetal lung development by quantitative ultrasonic tissue characterization: amethodical study. Prenat Diagn. 2004;24:671–6.
26. Serizawa M, Maeda K. Noninvasive fetal lung maturity prediction based on ultrasonic gray level histogram width. Ultrasound Med Biol. 2010;36:1998–2003. doi: 10.1016/j.ultrasmedbio.2010.08.011.
27. Cobo T, Bonet-Carne E, Martínez-Terrón M, Perez-Moreno A, Elías N, Luque J, Amat-Roldán I, Palacio M. Feasibility and reproducibility of fetal lung texture analysis by automatic quantitative ultrasound analysis and correlation with gestational age. Fetal Diagn Ther. 2012;31:230–6. doi: 10.1159/000335349.
28. Palacio M, Cobo T, Martínez-Terrón M, Rattá GA, Bonet-Carne E, Amat-Roldán I, Gratacós E. Performance of an automatic quantitative ultrasound analysis of the fetal lung to predict fetal lung maturity. Am J Obstet Gynecol. 2012;207:504.e1–5. doi: 10.1016/j.ajog.2012.09.027
Fuente de financiamiento: autofinanciado
Conflicto de interés: ninguno
Correspondencia:
Dr. Roberto Albinagorta Olórtegui
ralbinagorta@gmail.com















