Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Peruana de Ginecología y Obstetricia
On-line version ISSN 2304-5132
Rev. peru. ginecol. obstet. vol.62 no.4 Lima Oct. 2016
ARTÍCULO ORIGINAL
Péptido natriurético cerebral sérico en preeclámpticas y embarazadas normotensas
Serum brain natriuretic peptide in preeclamptic pati ents and normotensive pregnant women
Eduardo Reyna-Villasmil1,a, Jorly Mejia-Montilla1,2,a,b, Nadia ReynaVillasmil1,2,a,b, Joel Santos-Bolívar1,a, Andreina Fernández-Ramírez1,2,b, Marta Rondón-Tapia1,c
1 Servicio de Obstetricia y Ginecología Maternidad "Dr. Nerio Belloso" Hospital Central "Dr. Urquinaona", Maracaibo, Estado Zulia, Venezuela
2 Universidad del Zulia. Maracaibo. Venezuela
a Especialista en Ginecología y Obstetricia b Docente c Médica cirujana, Residente del Post-Grado de Ginecología y Obstetricia
Resumen
Objetivo: Comparar las concentraciones séricas de péptido natriurético cerebral en pacientes con preeclampsia y embarazadas normotensas sanas. Diseño: Estudio de casos y controles. Institución: Hospital Central "Dr. Urquinaona", Maracaibo, Venezuela. Participantes: Se seleccionó un total de 180 embarazadas. Se incluyeron 90 preeclámpticas como grupo de estudio (grupo A) y un grupo de control seleccionado por tener edad e índice de masa corporal similares al grupo de estudio, que consistió en 90 embarazadas normotensas sanas (grupo B). Métodos: Las muestras de sangre se recolectaron en todas las pacientes antes del parto e inmediatamente después del diagnóstico en el grupo A, para determinar las concentraciones de péptido natriurético cerebral. Principales medidas de resultados: Características generales, concentraciones de péptido natriurético cerebral y eficacia diagnóstica. Resultados: Se encontraron diferencias estadísticamente significativas en las concentraciones séricas de péptido natriurético cerebral entre las pacientes del grupo A (65,1 +/- 14,1 pg/mL) y las pacientes del grupo B (43,2 +/- 9,8 pg/mL; p < 0,001). No se observaron correlaciones significativas con los valores de presión arterial sistólica y diastólica en las preeclámpticas (p = ns). Un valor de corte de 55 pg/mL presentó un valor por debajo de la curva de 0,88, sensibilidad 71,1%, especificidad 83,3%, valor predictivo positivo 81,0% y valor predictivo negativo 74,2%, con una exactitud diagnóstica del 77,2%. Conclusión: Las preeclámpticas presentaron concentraciones séricas significativamente más altas de péptido natriurético cerebral al compararlo con embarazadas normotensas sanas.
Palabras clave: Péptido Natriurético Cerebral; Preeclampsia; Embarazo.
Abstract
Objective: To compare serum brain natriuretic peptide concentrations in preeclamptic patients and healthy normotensive pregnant women. Design: Case-control study. Setting: Hospital Central "Dr. Urquinaona", Maracaibo, Venezuela. Participants: A total of 180 patients were selected. Ninety preeclamptic patients were selected as the study group (group A) and 90 healthy normotensive pregnant women with the same age and body mass index as the study group were selected as controls (group B). Methods: Blood samples were extracted from all patients before labor and immediately after diagnosis in group A to determine serum cerebral natriuretic peptide concentrations. Main outcome results: General characteristics, serum brain natriuretic peptide concentrations and diagnostic efficacy. Results: There was a statistically significant difference in serum brain natriuretic peptide concentrations between group A (65.1 +/- 14.1 pg/mL) and group B (43.2 +/- 9.8 pg/mL; p < 0.001). There was no significant correlation with systolic and diastolic blood pressure values (p = ns). A cutoff value of 55 pg/mL had an area under the curve of 0.88, sensitivity 71.1%, specificity 83.3%, positive predictive value 81.0% and negative predictive value 74.2%, with diagnostic accuracy of 77.2%. Conclusion: Preeclamptic patients have significantly higher concentrations of serum brain natriuretic peptide compared to healthy normotensive pregnant women.
Keywords: Brain Natriuretic Peptide; Preeclampsia; Pregnancy.
Introducción
El embarazo está asociado con cambios dramáticos en el sistema cardiovascular materno(1). Estos cambios son exagerados en asociación con la enfermedad hipertensiva del embarazo y, aún en mujeres asintomáticas, puede estar asociado con daño de las miofibrillas cardiacas, anomalías ecocardiográficas y alteraciones mecánicas del ventrículo izquierdo(2). No está claro, sin embargo, si las alteraciones de la función cardiaca durante el embarazo normal y en las preeclámpticas están asociadas con elevación de la presión de llenado del ventrículo izquierdo.
El péptido natriurético cerebral (PNC) es una neurohormona secretada por los ventrículos cardiacos en respuesta a sobrecarga de volumen o presión. Es miembro de la familia de péptidos natriuréticos que sirve como defensa contra la sobrecarga de volumen por vasodilatación, inhibición del sistema renina-angiotensina-aldosterona y natriuresis(3). La elevación de las concentraciones circulantes suministra una referencia precisa de las presiones de llenado del ventrículo izquierdo y de la función miocárdica en diferentes situaciones clínicas(4). Las concentraciones también han sido utilizadas en la pesquisa de disfunción ventricular en la población general(5) y en pacientes considerados de alto riesgo para enfermedad cardiaca, como los diabéticos(6). Se ha descrito aumento de los valores en nefropatías e hipertensión(7). Sin embargo, existe escasa información sobre las concentraciones de PNC en la hipertensión inducida por el embarazo.
El objetivo de la investigación fue comparar las concentraciones séricas de péptido natriurético cerebral en preeclámpticas y embarazadas normotensas sanas.
Métodos
Se realizó un estudio de casos y controles entre enero del 2014 y febrero del 2016 que incluyó mujeres con embarazos simples que fueron atendidas en el Hospital Central "Dr. Urquinaona", Maracaibo, Venezuela. La investigación fue aprobada por el Comité de Ética e Investigación del hospital y se obtuvo consentimiento por escrito de todas las pacientes.
Se seleccionó un total de 180 embarazadas de las cuales 90 preeclámpticas fueron escogidas como casos (grupo A) y un grupo control que fue seleccionado por tener edad materna e índice de masa corporal similar al grupo de estudio, y consistió en 90 embarazadas normotensas sanas (grupo B). Basado en la diferencia supuesta de 50% en las concentraciones de PNC entre los grupos, se calculó que esta cantidad de sujetos era suficiente para satisfacer los cálculos de poder (alfa = 0,05 y beta = 0,20). Esto permitió rechazar la hipótesis nula que las concentraciones de PNC no son diferentes entre los casos y los controles.
Se excluyó a las embarazadas con polihidramnios, hemorragia del tercer trimestre (desprendimiento prematuro de placenta, placenta previa), sospecha de restricción del crecimiento intrauterino del feto (circunferencia cefálica, circunferencia abdominal y longitud del fémur menor del percentil 10 de referencia con confirmación posnatal de peso menor al percentil 10 de referencia), síndrome de HELLP, alteraciones de la frecuencia cardiaca fetal, gestaciones múltiples, presencia de infección intrauterina o materna activa, enfermedad hipertensiva crónica (hipertensión antes de las 20 semanas de embarazo), enfermedad cardiaca, hematológicas, hepática, renal o sistémica crónica, diabetes mellitus pre o gestacional, hábito tabáquico, aquellas embarazadas en las cuales no se pudo obtener muestras de sangre y en las que hubieran utilizado medicamentos que alteraran la concentración de PNC. También se excluyó a las pacientes que se negaron a participar en la investigación.
La preeclampsia se definió como presión arterial sistólica de 140 mmHg o más, o presión arterial diastólica de 90 mmHg o más, confirmada por 6 h o más de diferencia. La proteinuria se definió como 300 mg o más de proteína en una muestra de 24 h, o 1 a 2 cruces de proteinuria en un examen cualitativo después de las 20 semanas de gestación. La presión sanguínea se midió en posición sentada después de 15 min de descanso usando un esfigmógrafo de mercurio estándar con un manguito de 14 cm. La presión arterial sistólica y diastólica (tomada en relación con el quinto ruido de Korotkoff) se ubicó con relación al punto de 2 mmHg más cercano. El método palpatorio se utilizó para verificar las lecturas auscultatorias de la presión arterial sistólica. Las presiones arteriales sistólica y diastólica se calcularon del promedio de la presión arterial de cada brazo.
Las muestras de sangre se recolectaron en todas las pacientes antes del parto e inmediatamente después del diagnóstico en el grupo de casos de la vena antecubital en todas las pacientes antes del parto y en el grupo de estudio inmediatamente después del diagnóstico, antes de la administración de cualquier medicamento. Todas las muestras de sangre fueron tomadas de la vena antecubital con la paciente en posición sentada en tubos secos y con EDTA y posteriormente centrifugados a temperatura ambiente con una fuerza relativa de 3 000 g por 10 minutos. Las alícuotas de suero y plasma fueron almacenadas a -80ºC hasta el análisis. Los parámetros de laboratorio estándar fueron determinados con un auto-analizador utilizando los kits del fabricante en el laboratorio clínico del hospital. Los parámetros hematológicos se determinaron con el sistema Advia 120 Hematology (Advia Centaur BNP, Siemens Healthcare Diagnostics, USA) y la química sanguínea y la proteinuria en 24 horas con el sistema Beckman Coulter AU5800 (Beckman Coulter, Inc, USA). Las concentraciones de creatinina se midieron con un auto-analizador automático usando el método no enzimático de Jaffe.
Para las mediciones de PNC, las muestras de sangre fueron almacenadas en un tubo con EDTA y colocadas inmediatamente en hielo. La muestra se centrifugó a 1 800 g por 10 minutos a 4ºC y el plasma aislado se almacenó a -80ºC. La determinación de las concentraciones se realizaron con un kit de inmunofluorescencia para la determinación cuantitativa (Triage BNB test, Biosite Diagnostics Inc, EE.UU.). El valor mínimo de determinación fue de 5 pg/mL y con coeficientes de variación intra e inter ensayo menores del 11%.
Los datos son presentados como valores promedios +/- desviación estándar. El análisis estadístico entre los dos grupos se realizó una prueba t de student para datos no relacionados para comparar las características demográficas y las concentraciones séricas de PNC. Se utilizó la prueba de Pearson para establecer la correlación entre la presión arterial, datos de laboratorio y peso del recién nacido con las concentraciones séricas de PNC. La precisión de la PNC para el diagnóstico de preeclampsia se presentó en función de sensibilidad, especificidad, valor predictivo positivo y valor predictivo negativo. Se utilizó el análisis operador-receptor para determinar el mejor valor de corte. Se consideró p < 0,05 como estadísticamente significativa.
Resultados
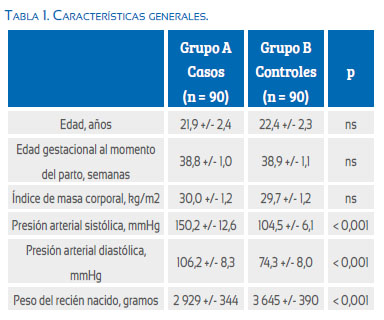
Las características de las preeclámpticas (grupo A; n = 90) y las embarazadas normotensas (grupo B; n = 90) se muestran en la Tabla 1. No se encontraron diferencias estadísticamente significativas con relación a la edad materna, edad gestacional al momento del parto e índice de masa corporal materno (p = ns), pero se encontraron diferencias estadísticamente significativas en los valores de la presión arterial sistólica, presión arterial diastólica y peso del recién nacido (p < 0,001).
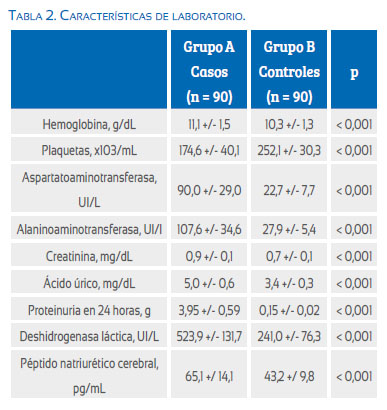
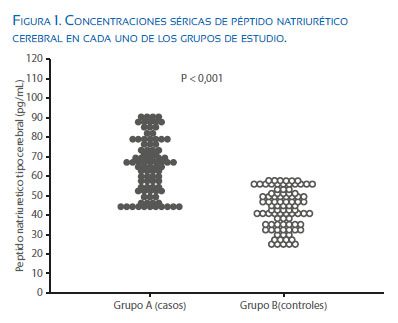
En la Tabla 2 se muestran los valores de laboratorio de cada uno de los grupos. Las concentraciones de hemoglobina, plaquetas, transaminasas, creatinina, ácido úrico, deshidrogenasa láctica y proteinuria fueron significativamente más altas en las pacientes del grupo A comparado con las pacientes del grupo B (p < 0,001). Las pacientes del grupo A presentaron valores significativamente más elevados de PNC (65,1 +/- 14,1 pg/mL) comparado con las pacientes del grupo B (43,2 +/- 9,8 pg/mL; Figura 1; p < 0,001).
Al correlacionar las concentraciones séricas de PNC con los valores de presión arterial, se observaron correlaciones significativas entre los valores de PNC y los valores de presión arterial sistólica (r = 0,400) y diastólica (r = 0,624) en las pacientes de ambos grupos (p < 0,05). En las embarazadas controles no hubo correlación significativa entre las concentraciones séricas de PNC y los valores de presión arterial sistólica y diastólica (p = ns). Tampoco se encontró correlación con los valores de la presión arterial en el grupo 0,8 de casos (p = ns). Los valores de PNC no mostraron diferencia significativa con ninguno de los valores de laboratorio en las preeclámpticas (p = ns). Tampoco se encontraron correlaciones significativas con el peso del recién nacido en ninguno de los dos grupos (p = ns).
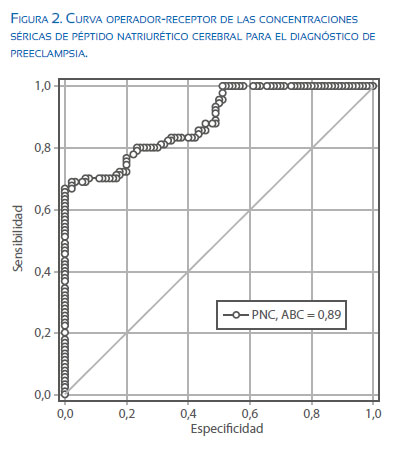
Al analizar la capacidad del valor de corte de PNC de 55 pg/mL en el diagnóstico de preeclampsia (Figura 2), se observó que el área bajo la curva fue de 0,88 (intervalo de confianza [IC] del 95%; 0,84 a 0,93) con sensibilidad de 71,1% (IC 95%; 60,5 a 80,2), especificidad 83,3% (IC 95%; 74,0 a 90,3), valor predictivo positivo 81,0% (IC 95%; 70,6 a 88,9%) y valor predictivo negativo 74,2% (IC 95%; 64,6 a 82,4%). La relación de probabilidad positiva fue 4,26. La exactitud diagnóstica de la prueba fue 77,2%.
Discusión
Los resultados de la investigación confirman las alteraciones en las concentraciones séricas de PNC de las preeclámpticas comparado con las embarazadas normotensas sanas y demuestran que puede ser utilizado como una prueba útil para confirmar el diagnóstico de preeclampsia.
El PNC tiene 32 aminoácidos en una estructura circular compuesta por 17 aminoácidos comunes a otros péptidos natriuréticos. Es sintetizado como prohormona, pro-péptido natriurético cerebral (108 aminoácidos) y transformado en una molécula activa (PNC) y otra inactiva (fracción terminal del PNC). Tanto el pro-péptido como el péptido y la fracción terminal del PNC están presentes en miocardio y plasma. El proceso de separación parece que ocurre en el miocardio(8). Su vida media es de 22 minutos debido a su menor afinidad por los receptores y por la acción de la endopeptidasa neutra(9). Aunque fue descubierto originariamente en el cerebro, las concentraciones del péptido y el ARNm son elevadas en aurículas y ventrículos y el principal estímulo para la síntesis y liberación del PNC es el estrés de pared auricular y ventricular(3). Las concentraciones ventriculares de ARNm aumentan en forma sustancial secundaria a la sobrecarga cardiaca crónica. Aunque el PNC parece estar sintetizado y liberado en respuesta al estrés de pared en corazones insuficientes, cantidades significativas son liberadas por las aurículas(10).
Los resultados de la investigación son similares a investigaciones previas que confirman el aumento de las concentraciones de PNC en pacientes con diagnóstico de preeclampsia. Resnik y col.(11) encontraron que las preeclámpticas severas presentaron valores significativamente más elevados que las preeclámpticas leves y embarazadas normotensas en cualquier fase del embarazo normal. Un valor de corte de 40,6 pg/mL mostró un valor predictivo negativo de 92% para excluir el diagnóstico de preeclampsia. Otro estudio demostró concentraciones significativamente más elevadas de PNC en embarazadas con hipertensión inducida por el embarazo comparado con embrazadas normales con edades gestacionales similares o con mujeres no embarazadas(12). En ese estudio, las preeclámpticas severas tenían concentraciones de PNC mayores que las encontradas en las preeclámpticas leves. Otro estudio similar indicó un aumento de 8 veces en las concentraciones de PNC en las preeclámpticas severas comparado con las embarazadas normales(13).
Furuhashi y col.(14) compararon a pacientes embarazadas normotensas y preeclámpticas, encontrando que las concentraciones plasmáticas de PNC eran significativamente más elevadas en estas últimas. Okuno y col.(15) hallaron un aumento de 7 veces en las concentraciones en preeclámpticas cuando se comparó con las concentraciones plasmáticas al tomar muestras en la misma paciente durante el puerperio inmediato.
Por otra parte, otras dos investigaciones reportaron elevación de las concentraciones del péptido natriurético entre las preeclámpticas comparado con las embarazadas normotensas controles(16,17). Aunque ambos estudios midieron las concentraciones de fracción terminal del PNC, los límites de los valores de referencia fueron diferentes entre ambos estudios. Uno de estos demostró que las preeclámpticas tenían concentraciones mayores al límite superior de referencia (razón de probabilidad 30,7, IC 95%, 2,8 a 251)(17). El otro estudio demostró una tendencia hacia la elevación de las concentraciones de la fracción terminal del PNC (razón de probabilidad 21, IC 95%, 0,5 a 192)(16).
En 6 de 7 estudios, las preeclámpticas presentaron valores significativamente más elevados de péptidos natriuréticos en comparación con embarazadas normales en el tercer trimestre(11,16-20). Además, una investigación halló concentraciones de péptidos significativamente más elevadas en las preeclámpticas que en las hipertensas crónicas(16). Una sola publicación no reportó diferencia en las concentraciones de péptidos natriurético entre las preeclámpticas leves y las embarazadas controles sanas a las 37 semanas de embarazo(21).
La disfunción ventricular es la causa más probable de elevación de las concentraciones de PNC, por lo que sus concentraciones han sido propuestas como una herramienta de pesquisa para disfunción ventricular izquierda. La disminución de la función miocárdica es frecuente en la preeclampsia, disminuyendo el volumen diastólico ventricular final y el volumen latido con cualquier presión de llenado ventricular. El incremento de la presión de llenado estimula los cardiomiocitos en los ventrículos para liberar el péptido. Borghi y col.(19) demostraron un aumento significativo de la masa del ventrículo izquierdo y de los volúmenes del final de la sístole y de la diástole en preeclámpticas comparado con embarazadas normotensas y mujeres no embarazadas. También encontraron disminución significativa en la fracción de eyección y porcentaje de acortamiento fraccionado del ventrículo izquierdo. Estos cambios coinciden con el incremento de las concentraciones plasmáticas del PNC, los cuales se relacionaron en forma lineal con cambios funcionales y estructurales del ventrículo izquierdo observado en las preeclámpticas.
En esta investigación, la diferencia en las concentraciones del PNC fue significativa entre ambos grupos de pacientes. Basado en la asociación reconocida entre las concentraciones del péptido y la disfunción ventricular en pacientes con insuficiencia cardiaca, se ha propuesto que el aumento de las concentraciones de PNC en las preeclámpticas puede reflejar estrés ventricular y/o disfunción cardiaca subclínica asociado con el proceso de la enfermedad.
Contrario a los hallazgos de Szabó y col.(22), esta investigación no encontró correlación significativa entre las concentraciones de PNC y los valores de proteinuria en 24 horas en las preeclámpticas. Varias investigaciones han descrito que las concentraciones del péptido suministran información sobre la incidencia de enfermedad renal crónica y microalbuminuria(23). En pacientes con diabetes tipo 2 asintomáticos, las concentraciones se relacionan con la disfunción diastólica mientras que la tasa de excreción urinaria de albúmina se relaciona con la masa ventricular izquierda(24). Onodera y col.(25) encontraron que las concentraciones plasmáticas del péptido son más útiles en la determinación del riesgo cardiovascular en pacientes con diabetes mellitus comparadas con la albuminuria. Otra investigación en pacientes con quemaduras severas demostró que el aumento en las concentraciones de PNC y la disminución de la proteinuria, reflejo de la disminución del daño capilar, están asociadas con un menor número de complicaciones(26). Al igual que esta investigación, un estudio previo no fue capaz de obtener datos sobre la correlación entre los péptidos natriuréticos y los valores de plaquetas, fosfatasa alcalina y proteinuria(27).
Se ha demostrado el PNC en varios tipos celulares. En particular, la hipoxia induce la expresión extra-cardiaca. La preeclampsia está asociada con alteraciones histopatológicas placentarias e incremento de la resistencia vascular total que lleva a hipoxia local(28). El PNC muestra acciones paracrinas no solo en el corazón, sino también en la placenta y muchos otros tejidos(29). También modula las células vecinas llevando a proliferación endotelial y remodelación tisular(30). Por lo tanto, la producción de PNC puede no solo ser una adaptación al incremento de la presión arterial sistémica sino una consecuencia y mecanismo de defensa de la hipoxia placentaria.
Aunque las embarazadas de ambos grupos no fueron evaluadas por ecografía o monitoreo hemodinámico invasivo, todas fueron cuidadosamente estimadas por medio de los antecedentes personales y por el examen físico en busca de signos o síntomas de insuficiencia cardiaca o cualquier otra patología cardiaca.
Se concluye que las preeclámpticas presentaron concentraciones séricas significativamente más altas de péptido natriurético cerebral al compararlo con embarazadas normotensas sanas.
Referencias Bibliográficas
1. Mahendru AA, Everett TR, Wilkinson IB, Lees CC, McEniery CM. A longitudinal study of maternal cardiovascular function from preconception to the postpartum period. J Hypertens. 2014;32(4):849-56. doi: 10.1097/HJH.0000000000000090. [ Links ]
2. McCoy S, Baldwin K. Pharmacotherapeutic options for the treatment of preeclampsia. Am J Health Syst Pharm. 2009;66(4):337-44. doi: 10.2146/ajhp080104. [ Links ]
3. Yuksel MA, Alici Davutoglu E, Temel Yuksel I, Kucur M, Ekmekci H, Balci Ekmekci O, et al. Maternal serum atrial natriuretic peptide (ANP) and brain-type natriuretic peptide (BNP) levels in gestational diabetes mellitus. J Matern Fetal Neonatal Med. 2016;29(15):2526-9. doi: 10.3109/14767058.2015.1092958. [ Links ]
4. Ejaz N, Khalid MR. Utility of brain natriuretic peptide in diagnosis of congestive heart failure and comparison with trans-thoracic echocardiography: a multicenter analysis in South Asian and Arabian population. J Coll Physicians Surg Pak. 2015;25(1):12-5. doi: 01.2015/JCPSP.1215. [ Links ]
5. de Lemos JA, McGuire DK, Khera A, Das SR, Murphy SA, Omland T, et al. Screening the population for left ventricular hypertrophy and left ventricular systolic dysfunction using natriuretic peptides: results from the Dallas Heart Study. Am Heart J. 2009;157(4):746-53. [ Links ]
6. Shimabukuro M, Higa N, Oshiro Y, Asahi T, Takasu N. Diagnostic utility of brain-natriuretic peptide for left ventricular diastolic dysfunction in asymptomatic type 2 diabetic patients. Diabetes Obes Metab. 2007;9(3):323-9. [ Links ]
7. Prickett TC, Olney RC, Cameron VA, Ellis MJ, Richards AM, Espiner EA. Impact of age, phenotype and cardio-renal function on plasma C-type and B-type natriuretic peptide forms in an adult population. Clin Endocrinol (Oxf). 2013;78(5):783- 9. doi: 10.1111/cen.12035. [ Links ]
8. Francis GS, Felker GM, Tang WH. A Test in Context: Critical evaluation of natriuretic peptide testing in heart failure. J Am Coll Cardiol. 2016;67(3):330-7. doi: 10.1016/j. jacc.2015.10.073. [ Links ]
9. Date T, Yamane T, Yamashita S, Matsuo S, Matsushima M, Inada K, et al. Paradoxical clearance of natriuretic peptide between pulmonary and systemic circulation: a pulmonary mechanism of maintaining natriuretic peptide plasma concentration in obese individuals. J Clin Endocrinol Metab. 2012;97(1):E14-21. doi: 10.1210/jc.2011-2090. [ Links ]
10. Coué M, Moro C. Natriuretic peptide control of energy balance and glucose homeostasis. Biochimie. 2016;124:84-91. doi: 10.1016/j.biochi.2015.05.017 [ Links ]
11. Resnik JL, Hong C, Resnik R, Kazanegra R, Beede J, Bhalla V, et al. Evaluation of B-type natriuretic peptide (BNP) levels in normal and preeclamptic women. Am J Obstet Gynecol. 2005;193(2):450-4. [ Links ]
12. Haloui M, Arnal JF, Pham I, Gonzalez W, Lyoussi B, Michel JB. Functional compartmentation of the endocrine action of cardiac natriuretic peptides. Ann Endocrinol (Paris). 2000;61(1):32-40. [ Links ]
13. Itoh H, Sagawa N, Nanno H, Mori T, Mukoyama M, Itoh H, et al. Impaired guanosine 3’,5’-cyclic phosphate production in severe pregnancy-induced hypertension with high plasma levels of atrial and brain natriuretic peptides. Endocr J. 1997;44(3):389-93.
14. Furuhashi N, Kimura H, Nagae H, Yajima A, Kimura C, Saito T. Brain natriuretic peptide and atrial natriuretic peptide levels in normal pregnancy and preeclampsia. Gynecol Obstet Invest. 1994;38(2):73-7. [ Links ]
15. Sandrim VC, Palei AC, Sertório JT, Amaral LM, Cavalli RC, Tanus-Santos JE. Alterations in cyclic GMP levels in preeclampsia may reflect increased B-type natriuretic peptide levels and not impaired nitric oxide activity. Clin Biochem. 2011;44(12):1012-4. doi: 10.1016/j.clinbiochem.2011.05.026. [ Links ]
16. Tihtonen KM, Kööbi T, Vuolteenaho O, Huhtala HS, Uotila JT. Natriuretic peptides and hemodynamics in preeclampsia. Am J Obstet Gynecol. 2007;196(4):328.e1-7. [ Links ]
17. Rafik Hamad R, Larsson A, Pernow J, Bremme K, Eriksson MJ. Assessment of left ventricular structure and function in preeclampsia by echocardiography and cardiovascular biomarkers. J Hypertens. 2009;27(11):2257-64. doi: 10.1097/HJH.0b013e3283300541. [ Links ]
18. Seong WJ, Kim SC, Hong DG, Koo TB, Park IS. Amino-terminal pro-brain natriuretic peptide levels in hypertensive disorders complicating pregnancy. Hypertens Pregnancy. 2011;30(3):287-94. doi: 10.3109/10641950903115046. [ Links ]
19. Borghi C, Esposti DD, Immordino V, Cassani A, Boschi S, Bovicelli L, et al. Relationship of systemic hemodynamics, left ventricular structure and function, and plasma natriuretic peptide concentrations during pregnancy complicated by preeclampsia. Am J Obstet Gynecol. 2000;183(1):140-7. [ Links ]
20. Kale A, Kale E, Yalinkaya A, Akdeniz N, Canoruç N. The comparison of amino-terminal probrain natriuretic peptide levels in preeclampsia and normotensive pregnancy. J Perinat Med. 2005;33(2):121-4. [ Links ]
21. Kaaja RJ, Moore MP, Yandle TG, Ylikorkala O, Frampton CM, Nicholls MG. Blood pressure and vasoactive hormones in mild preeclampsia and normal pregnancy. Hypertens Pregnancy. 1999;18(2):173-87. [ Links ]
22. Szabó G, Molvarec A, Nagy B, Rigó J Jr. Increased B-type natriuretic peptide levels in early-onset versus late-onset preeclampsia. Clin Chem Lab Med. 2014;52(2):281-8. doi: 10.1515/cclm-2013-0307. [ Links ]
23. Fox CS, Gona P, Larson MG, Selhub J, Tofler G, Hwang SJ, et al. A multi-marker approach to predict incident CKD and microalbuminuria. J Am Soc Nephrol. 2010;21(12):2143-9. doi: 10.1681/ASN.2010010085. [ Links ]
24. Magnusson M, Jovinge S, Shahgaldi K, Israelsson B, Groop L, Melander O. Brain natriuretic peptide is related to diastolic dysfunction whereas urinary albumin excretion rate is related to left ventricular mass in asymptomatic type 2 diabetes patients. Cardiovasc Diabetol. 2010;9:2. doi: 10.1186/1475- 2840-9-2. [ Links ]
25. Onodera M, Nakamura M, Tanaka F, Takahashi T, Makita S, Ishisone T, et al. Plasma B-type natriuretic peptide is useful for cardiovascular risk assessment in community-based diabetes subjects: comparison with albuminuria. Int Heart J. 2012;53(3):176-81. [ Links ]
26. Lindahl AE, Stridsberg M, Sjöberg F, Ekselius L, Gerdin B. Natriuretic peptide type B in burn intensive care. J Trauma Acute Care Surg. 2013;74(3):855-61. doi: 10.1097/TA. 0b013e31827e154a. [ Links ]
27. Uyar İ, Kurt S, Demirtaş Ö, Gurbuz T, Aldemir OS, Keser B, et al. The value of uterine artery Doppler and NT-proBNP levels in the second trimester to predict preeclampsia. Arch Gynecol Obstet. 2015;291(6):1253-8. doi: 10.1007/s00404- 014-3563-3.
28. Soto E, Romero R, Kusanovic JP, Ogge G, Hussein Y, Yeo L, et al. Late-onset preeclampsia is associated with an imbalance of angiogenic and anti-angiogenic factors in patients with and without placental lesions consistent with maternal underperfusion. J Matern Fetal Neonatal Med. 2012;25(5):498- 507. doi: 10.3109/14767058.2011.591461. [ Links ]
29. Carvajal JA, Delpiano AM, Cuello MA, Poblete JA. Mechanical stretch increases brain natriuretic peptide production and secretion in the human fetal membranes. Reprod Sci. 2013;20(5):597-604. doi: 10.1177/1933719112459219 [ Links ]
30. Kuhn M. Endothelial actions of atrial and B-type natriuretic peptides. Br J Pharmacol. 2012;166(2):522-31. doi: 10.1111/j.1476-5381.2012.01827.x. [ Links ]
Reconocimiento de autoría: Todos los autores declaran que han realizado aportes a la idea, diseño del estudio, recolección de datos, análisis e interpretación de datos, revisión crítica del contenido intelectual y aprobación final del manuscrito que estamos enviando.
Responsabilidades éticas: Protección de personas. Los autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datos: Los autores declaran que han seguido los protocolos del Hospital Central "Dr. Urquinaona" sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado: Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Financiamiento: Los autores certifican que no han recibido apoyos financieros, equipos, en personal de trabajo o en especie de personas, instituciones públicas y/o privadas para la realización del estudio,
Conflicto de intereses: Los autores declaran no tener ningún conflicto de intereses.
Artículo recibido el 20 de julio de 2016 y aceptado para publicación el 16 de octubre de 2016.
Correspondencia a: Dr. Eduardo Reyna-Villasmil Hospital Central "Dr. Urquinaona" Final Av. El Milagro, Maracaibo, Estado Zulia, Venezuela Teléfono: 584162605233