Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Ginecología y Obstetricia
versión On-line ISSN 2304-5132
Rev. peru. ginecol. obstet. vol.63 no.1 Lima ene./mar. 2017
SIMPOSIO INFECCIÓN CON EL VIRUS ZIKA Y SALUD REPRODUCTIVA
Infección por zika en el Perú: de amenaza a problema de salud
Zika virus infection in Peru: from threat to a health problem
Daniel Aspilcueta-Gho1; Carlos Benites Villafane2; Martin Menel Calderón Sánchez3; José Gilmer Calderón Yberico4
1 Médico de Salud Pública, Ex Director de Salud Sexual y Reproductiva, Ministerio de Salud, Lima, Perú
2 Médico infectólogo, Ex Coordinador de Estrategia Sanitaria de Control y Prevención de ITS VIH, Ministerio de Salud, Lima, Perú
3 Obstetra, Coordinador de Emergencias Obstétricas y Neonatales DISA Jaén, Hospital General Jaén, Cajamarca, Perú
4 Médico Ginecólogo Salubrista, Equipo Técnico Dirección Salud Sexual y Reproductiva, Ministerio de Salud, Lima, Perú
RESUMEN
El virus zika es un flavivirus transmitido por mosquitos que ha emergido como una amenaza significativa en la región de las Américas, especialmente para la gestante. Recientes brotes en América Central y del Sur se han asociado con un incremento en la incidencia de microcefalia y otras anomalías del sistema nervioso central en recién nacidos. Existe un vínculo causal entre la infección por zika durante el embarazo, con microcefalia y otros trastornos neurológicos. La región se enfrenta a una probable epidemia de magnitud con potenciales consecuencias en gestantes y recién nacidos. Se revisa la epidemiología del virus zika, su amenaza al embarazo, consecuencias clínicas y su impacto en la salud pública. Existe una serie de características de los mecanismos de infección, difusión que da sustento a intervenciones preventivas, diagnóstico y manejo de la enfermedad. Es importante intensiflcar su vigilancia epidemiológica, trabajar en la prevención y una adecuada respuesta de manejo a gestantes con diagnóstico presuntivo o con infección por virus zika. Está demostrada su presencia en varias regiones del Perú; a diciembre 2016 se ha confirmado 61 gestantes, en particular en Jaén, Cajamarca con 36 casos. Se ha comunicado el nacimiento de 38 neonatos; de ellos, 32 recién nacidos corresponden a Jaén. Estos neonatos al nacer no han presentado microcefalia ni otras complicaciones. Frente a la comprensible preocupación entre la población en general acerca del zika y su riesgo sobre la gestante y el feto, se deben asegurar estrategias de vigilancia epidemiológica y control para zika. Estas acciones deben incluir una adecuada preparación preconcepcional, trabajo en control vectorial, control de la gestante y coordinación entre el sistema de salud y la población, a fin de reducir los riesgos, asegurando adecuada protección a la mujer, a la gestante y al feto.
Palabras clave. Virus Zika; Epidemiología; Infección, Mecanismos; Microcefalia; Zika, Síndrome Congénito; Embarazo.
ABSTRACT
The Zika virus is a mosquito-borne flavivirus that has emerged as a signiflcant threat in the region of the Americas, especially for pregnant women. Recent outbreaks in Central and South America have been associated with an increase in the incidence of microcephaly and other central nervous system abnormalities in newborns. There is a causal link between Zika infection during pregnancy and microcephaly and other neurological disorders. The region faces a probable epidemic with potential consequences for pregnant women and newborns. The epidemiology of the Zika virus, its threat to pregnancy, clinical consequences and impact on public health are reviewed. A number of features of the mechanisms of infection and dissemination sustain preventive interventions, diagnosis and management of the disease. It is important to intensify its epidemiological surveillance, and to work on prevention and an adequate management response in pregnant women with a presumptive diagnosis or with a Zika virus infection. Its presence has been demonstrated in several regions of Peru. Until December 2016, infection had been conflrmed in 61 pregnant women, particularly in Jaen, Cajamarca, with 36 cases. The delivery of 38 newborns has been reported, 32 of which occurred in Jaen. These neonates had no microcephaly or other complications at birth. In the light of the understandable concern among the general population about the zika virus and its risk for the pregnant woman and newborn, strategies for the epidemiological surveillance and control of the zika virus should be ensured. These actions should include adequate pre-conceptional preparation, work on vector control, control of pregnant women and coordination between the health system and the population in order to reduce risks, ensuring adequate protection for women, pregnant women and their fetuses.
Keywords: Zika Virus; Epidemiology; Infection, Microcephaly; Zika Congenital Syndrome; Pregnancy.
Introducción
El virus zika es un flavivirus transmitido por mosquitos del genero Aedes que se identificó por vez primera en macacos (Uganda, 1947). Posteriormente, en 1952, se halló en el ser humano en Uganda y Tanzania. Entre los años sesenta y los ochenta, se detectaron infecciones humanas en África y Asia, generalmente acompañadas de enfermedad leve. El primer gran brote se registró en la Isla de Yap (Estados Federados de Micronesia), en 2007[1].
En julio de 2015, Brasil notificó en un primer boletín epidemiológico sobre la microcefalia; en noviembre de ese año informó de 399 casos en recién nacidos de siete estados del Nordeste. Se planteó la relación con la infección por el virus zika, y en octubre del mismo año su asociación con la microcefalia[2]. Estas complicaciones, no descritas anteriormente, junto al avance de la epidemia en la región, han ocasionado preocupación en la opinión pública, en particular en gestantes o en quienes planean gestar.
Ante esta situación, la Organización Mundial de la Salud (OMS) declaró en febrero de 2016 que las microcefalias y otros trastornos neurológicos como el síndrome de Guillain-Barré, son asociables al virus zika, constituyendo una emergencia de salud pública de importancia internacional. Se recomendó estandarizar la vigilancia de los casos de microcefalia y de trastornos neurológicos, investigar si tienen una relación causal con el virus zika y tomar medidas enérgicas para prevenir las infecciones por arbovirus, en particular en embarazadas y mujeres en edad fértil[3].
Históricamente, la infección humana por virus zika se ha presentado en adultos y niños pequeños como una infección leve, autolimitada, sin mayor amenaza a la vida, con síntomas clínicos en 20% de los pacientes infectados y hasta 80% clínicamente asintomáticos durante la infección inicial. Cuando están presentes, estos síntomas típicamente persisten un promedio de 4 a 5 días a aproximadamente una semana. Los principales síntomas pueden ser cefalea retroorbital y frontal, y flebre. Además hay presentaciones menos intensas de malestar general, artralgias, conjuntivitis no purulenta y erupción pruriginosa maculopapular[4].
Infección Intrauterina por el virus zika
Se ha identiflcado ciertas poblaciones de células placentarias y del cerebro más susceptibles a la infección por el virus zika, evidenciando el mecanismo de entrada del virus. En la placenta de un embarazo temprano, el virus infecta fácilmente a un grupo de subpoblaciones trofoblásticas que están en contacto directo con las células de la sangre y del útero materno. En el cerebro fetal, el virus zika infecta preferentemente las células madre neuronales, astrocitos y microglia. Estos hallazgos sugieren los mecanismos para la microcefalia y otras características patológicas de los recién nacidos con infección congénita zika que no se explican por la infección de células madre neurales solas, como calciflcaciones y otras anomalías y lesiones corticales del cerebro provocadas por una infección en el tercer trimestre[5].
Tres estudios sugieren que la infección por zika incrementa el acceso al feto después de cruzar la barrera placentaria, que se compone de diferentes tipos de trofoblastos y células auxiliares. Sobre la base de modelos en ratón, se comprende los mecanismos de la infección en las células humanas; los investigadores han encontrado que viurs zika probablemente se replica en subgrupos de trofoblastos, células endoteliales fetales y macrófagos placentarios Hofbauer.
El acceso a estos tipos de células puede potenciarse mediante la unión del virus zika a un receptor celular llamado AXL. Al principio del embarazo, la infección por zika puede producir un daño vascular severo placentario y una reducción del flujo sanguíneo fetal. Alternativamente, el zika podría cruzar la barrera placentaria y sin mayor daño diseminarse al cerebro del feto, donde preferencialmente infecta y daña a las células progenitoras neuronales. Este resultado puede ser más típico de la infección más tarde en el embarazo, debido a una mayor inmunidad innata interferón-λ-inducida en los trofoblastos. La infección y la muerte de las células neuroprogenitoras podrían inhibir la diferenciación de las células neuronales, lo que explicaría el adelgazamiento cortical, malformación de las estructuras cerebrales y la microcefalia que se observan durante el embarazo en humanos.
Existen hipótesis de otros mecanismos placentarios, tales como la hipótesis del efecto previo viral directo relacionando una respuesta de la placenta como la principal causa del defecto cerebral. Si la gestante infectada no tuvo un aborto espontáneo, a continuación el virus probablemente desarrolle una serie de acciones interrumpiendo la síntesis molecular en capas exteriores de la placenta. Este cambio podría suceder antes de las 10 semanas, cuando se produce la microcefalia primaria. La interrupción de las señales de la placenta para el desarrollo del cerebro podría causar o contribuir a la microcefalia. Un modelo de este tipo de efecto se ha demostrado en el caso del virus herpes murino, en el que ocurrieron los efectos fetales en ausencia del virus. Los investigadores ofrecen una explicación de que la respuesta de la placenta invoca un cambio en el perfll de los marcadores inflamatorios dentro de los órganos fetales. Si el feto en sí expresó las moléculas inflamatorias, o si estas moléculas fueron liberadas por la placenta, aún no está claro[6,7].
La microcefalia tiene varias causas biológicas; existen datos que sugieren que la epidemia de microcefalia en la región es el resultado de la infección congénita por el virus zika[8,9].
Características clínicas
Se trata de una enfermedad febril aguda. El período de incubación para virus zika es desconocido, pero debe ser similar al de otros flavivirus transmitidos por mosquitos, generalmente menor de una semana. En un voluntario, una enfermedad febril de 4 días de duración se desarrolló 82 horas después de la administración subcutánea.
La viremia se detectó cuando los síntomas estaban presentes, pero no después. Entre los donantes de sangre polinesios franceses que dieron positivo para el virus zika por RT-PCR, 11 (26%) reportaron conjuntivitis, sarpullido, artralgia o una combinación de estos síntomas 3 a 10 días después de la donación. La encuesta serológica del brote de Yap indicó que solo 19% de las personas que estaban infectadas tenía síntomas que eran atribuibles al virus zika. Los síntomas más comunes fueron sarpullido macular o papular (90% de los pacientes sintomáticos), flebre (65%), artritis o artralgia (65%), conjuntivitis no purulenta (55%), mialgia (48%), dolor de cabeza (45%), dolor retroorbitario (39%), edema (19%) y vómitos[4].
Las dificultades diagnósticas
La mayoría de los infectados por el virus zika son asintomáticos (80%), y los que presentan manifestaciones clínicas suelen tener flebre, exantema, artralgias, conjuntivitis y, con menor frecuencia, mialgias y cefaleas. El cuadro clínico es similar a la del dengue, chikungunya y otras enfermedades endémicas como malaria y leptospirosis. La presencia del virus de zika puede conflrmarse con un análisis de ácidos nucleicos, como la PCR-RT (reacción en cadena de la polimerasa con retrotranscriptasa), para detectar secuencias genómicas específlcas del virus zika. Dado que se han documentado coinfecciones por el virus zika y otros arbovirus y teniendo en cuenta la circulación endémica de flavivirus, la OMS recomienda que los análisis para el virus zika deberían realizarse junto con análisis para los virus del dengue y la flebre chikungunya, de forma secuencial o en paralela[10, 11].
El diagnóstico de laboratorio de la infección por zika se limita a laboratorios de salud pública o de investigación que preparan sus propios reactivos; su capacidad de prueba es limitada. Además, el zika reacciona serológicamente con otros flavivirus, como el dengue, Nilo occidental y fiebre amarilla. La infección actual o pasada, o incluso la vacunación con otro flavivirus, a menudo causan falsos positivos o resultados no interpretables de la serología zika. La detección de ARN viral durante la infección aguda usando pruebas de amplificación de ácido nucleico proporciona resultados más específicos.
Epidemiología en la región - OPS
En la región de las Américas, el primer caso autóctono fue notificado en febrero de 2014 por el Ministerio de Salud de Chile (Isla de Pascua); la presencia del virus se reportó hasta junio de ese mismo año en dicho territorio. Pero desde mayo de 2015, se informó de la transmisión local en Brasil, y posterior a ello se viene presentando la expansión en la región de las Américas. Hasta la semana 51, son 47 los países y territorios con reportes de transmisión autóctona vectorial del virus zika (ZIKV) en la Región de las Américas, incluido el Perú[12].
Vigilancia y respuesta desde Ministerio de Salud (MINSA)
El MINSA cuenta con el "Plan Nacional de Preparación y Respuesta frente a la enfermedad por virus Zika - Perú 2016". Para atender los casos probables, se desplazó equipos multidisciplinarios a Loreto (Yurimaguas, Caballococha, Iquitos), Cajamarca (Jaén), Tumbes y Ucayali, a fln de realizar o asistir técnicamente la investigación de los casos en coordinación con el nivel regional y reforzar las acciones de control.
Perú: vigilancia epidemiológica del zika
1. Vigilancia de la microcefalia mediante el protocolo aprobado con RVM N° 014-2016-SA- DVM-SP.
2. Vigilancia del síndrome de Guillain-Barré, por RVM N° 025-2016 SA-DVM-SP, en implementación para todo el país.
Se elaboró el "Protocolo de atención y seguimiento a mujeres en edad fértil y gestantes por infección al virus zika" aprobado con RVM N° 026-2016-SA-DVM-SP (05/07/2016), para el seguimiento clínico y ecográfico que se realiza a las gestantes con infección por zika.
Vigilancia y seguimiento de gestantes con sospecha o confirmación de infección por virus zika, por RVM N° 027-2016-SA-DVM-SP, el 15/08/2016.
Situación de la enfermedad por virus zika en el Perú
En el Perú, en el actual escenario epidemiológico el Centro Nacional de Epidemiología, Prevención y Control de Enfermedades - CDC, realiza la vigilancia del virus zika a través de:
-
Vigilancia por deflnición de caso. Realizada en todos los establecimientos de salud (EESS) del país, con el objetivo de captar casos sospechosos procedentes de áreas de transmisión para la investigación e implementación de medidas de prevención y control oportuno.
-
Vigilancia centinela de flebre chikungunya y virus zika. En coordinación con el Instituto Nacional de Salud (INS), a fln de detectar precozmente la transmisión autóctona. Actualmente implementada en 12 EESS de 9 Regiones del país[13, 14].
-
Vigilancia de microcefalia. Actualmente se viene implementando la vigilancia de microcefalia en 32 hospitales, para lo cual el despacho Viceministerial de Salud Pública aprobó el Protocolo Sanitario de Urgencia RVM 014-2016-SA.
Hasta la semana (SE) 51 (31.12.2016) se notiflcaron un total de 2 177 casos de Zika, de los cuales son 1 766 sospechosos y 411 conflrmados (392 casos autóctonos y 19 casos importados). Entre los autóctonos conflrmados, 363 casos fueron sintomáticos (89%) y 48 infecciones asintomáticas (11%). La tasa de incidencia acumulada fue 7 por cada 100 000 habitantes.
Luego de los primeros brotes en Jaén y Yurimaguas, la tendencia de los casos (especialmente sospechosos) ha sido ascendente a partir de la SE 39; principalmente por la notiflcación de la ciudad de Iquitos (Loreto), con un incremento inusitado y sostenido hasta la SE 44.
El análisis de la tendencia de los casos confirmados evidencia un primer pico en la SE 20 por el brote en Jaén, después de lo cual se observa tendencia al descenso y un segundo pico en la SE 44 principalmente por el brote en Iquitos. El brote en la ciudad de Iquitos se mantiene activo, con incremento de casos sospechosos y confirmados en las SE 40 a 48 y con tendencia a la estabilización desde la SE 49. Cabe precisar que la notificación de casos sospechosos y confirmados continúa, más concentrada en los distritos de Iquitos, Punchana, San Juan y Belén[15].
La distribución de los casos confirmados en Loreto se concentran en 5 distritos: Iquitos (184), Punchana (72), San Juan Bautista (32), Belén (11) y Yurimaguas (20). Asimismo, se reportaron 4 casos autóctonos en Tumbes (3 casos de Zarumilla y 1 de Aguas Verdes), San Martín (Tocache, 2), Ucayali (Manantay, 1).
-
Casos importados: Los 19 casos importados fueron notiflcados por las DIRESA-DISA: Moquegua, un caso procedente de Brasil; Lima con 10 casos, procedentes de Venezuela (3), Colombia (2), Brasil (2), Bolivia (1), El Salvador (1) y Costa Rica (1). Loreto, con 3 casos procedentes de Colombia, Tumbes con 4 casos procedentes del Ecuador y 1 caso notiflcado por la DIRESA Cusco, procedente de Colombia (Antioquia)[15].
Características por edad y sexo
Los casos se diagnosticaron más en mujeres (63,8 % de casos autóctonos). La mayor proporción de todos los casos con zika correspondiente al grupo de 30 a 59 años con 36,7% (144 casos), seguido del grupo de 18 a 29 años, 31,6% (124 casos)[15].
Identificación de infección en gestantes
Durante la investigación de brotes, en la búsqueda activa y por estudio de casos se han venido tomando muestras en personas asintomáticas, incluido el tamizaje a gestantes, con lo que se han detectado casos de infección asintomática por el virus.
A diciembre del 2016 se notiflcaron 61 gestantes con infección virus zika, procedentes del brote de Jaén (36); en su mayoría fueron asintomáticas; y del departamento de Loreto (25 casos): 23 de la ciudad de Iquitos y 2 de Yurimaguas (tabla 1)[15].
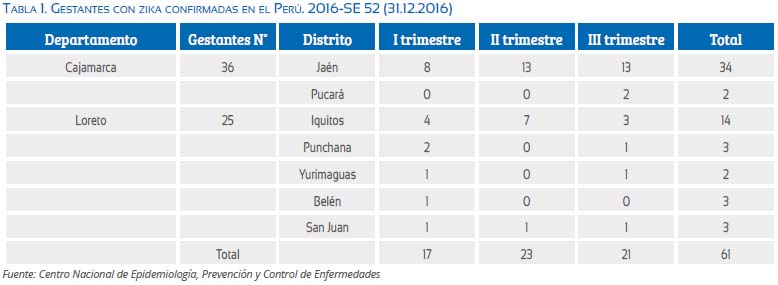
A partir del mes de junio del 2016 y hasta la SE 52 (12.2016), las gestantes diagnosticadas con infección por virus zika dieron a luz recién nacidos que al examen clínico no presentaron microcefalia ni otras anomalías físicas. Hasta la SE 52 se han registrado 38 nacimientos (23 varones y 15 mujeres). La mayoría nació por parto vaginal (29/38). Referente a los resultados de laboratorio, de los 38 neonatos a 29 se les realizó la obtención de la muestra, de los cuales 22 resultaron negativos para zika; el resto aún está pendiente. A 12 recién nacidos no se les obtuvo la muestra.
Situación epidemiológica en Jaén Cajamarca
El brote de infección por virus zika se identificó en el mes de marzo, semana epidemiológica 13, del 2016. La primera muestra fue tomada a un paciente varón con sintomatología de dengue, pero que el Instituto Nacional de Salud (INS) reportaba como negativo. El INS notificó al Centro Nacional de Epidemiología, Prevención y Control de Enfermedades de la Sub Región de Salud Jaén - CDC como caso positivo a virus zika; de inmediato se hizo un cerco epidemiológico; a todas las gestantes se les recolectó muestras enviadas al INS. Se tamizaron 1 066 gestantes en diferentes zonas de Jaén, y se encontró 36 gestantes positivas al virus zika, con una prevalencia de 3,4%. Como resultado final se identificó 65 casos de zika positivos: 51 mujeres y 14 varones.
Se revisaron 36 historias clínicas de gestantes con PCR a tiempo real positivo para zika, entre junio y diciembre de 2016, todas ellas afiliadas y cubiertas por un seguro de salud: 31 al Seguro Integral de Salud (SIS) y cinco afiliadas a EsSalud [16,17] . De las 36 gestantes, ocho (26,8%) fueron diagnosticadas en el primer trimestre del embarazo, correspondiendo un caso a EsSalud; el promedio fue 9 a 10 semanas de gestación, teniendo todas ellas una primera prueba diagnóstica positiva. El promedio de edad en la gestante fue de 26 años con edades extremas de 15 años y 36 años; el porcentaje de adolescentes (18 años o menos) fue de 17% (5 casos). Las gestantes asintomáticas fueron 29 (83%) y las restantes presentaron sintomatología como cefalea, fiebre y exantemas; ninguna presentó conjuntivitis no purulenta.
De estas 36 gestantes, 26 fueron positivas en la primera muestra, de las cuales 9 tuvieron resultado negativo en la segunda muestra (53%). En 10 gestantes fueron negativas en la primera muestra, siendo diagnosticadas luego del segundo trimestre en una segunda muestra[18].
El MINSA en conjunto con la Sub Región de Salud Jaén emprendió actividades para contrarrestar este brote; dentro de ellas, las actividades que se realizaron para el control del vector fueron la permanente nebulización espacial, el continuo control larvario, abatización y vigilancia de ovitrampas.
La preocupación de todos los sectores fue atender la creciente cantidad de gestantes con zika, por lo que la dirección nacional de salud sexual y reproductiva en coordinación estrecha con la estrategia salud sexual y reproductiva de la sub región de salud Jaén emprendieron un conjunto de medidas como el empadronamiento de gestantes, y la evaluación y monitoreo clínico y ecográfico al 100% de las gestantes. Se puso a disposición de todas las gestantes de personal capacitado para el control ecográfico y asistencia psicológica, tamizaje al 100% de las gestantes (muestra de suero y orina), así como consejería en planificación familiar; se realizó distribución de preservativos a las gestantes y mujeres en edad fértil, así como distribución de mosquiteros y se indicó uso de repelentes[15,17].
Recién nacidos, casos de Jaén
De los 35 partos atendidos de gestantes con zika a la fecha (enero 2017), se tienen los siguientes datos de los recién nacidos (RN). En 87%, el peso se encontró adecuado para la edad gestacional, excepto en dos casos (13%) con diagnóstico de restricción del crecimiento intrauterino. Uno de ellos tuvo peso de 4 670 g, grande para la edad gestacional y se descartó diabetes gestacional. No se conocen los datos de dos RN debido a que su atención fue fuera de establecimientos de salud.
La talla encontrada corresponde con los diagnósticos de adecuado para edad gestacional, y un caso de restricción del crecimiento fetal. Según el Ápgar, no hubo algún caso de asflxia neonatal, presentando dos de ellos Ápgar 6 al minuto, recuperándose todos a los 5 minutos. No se tiene datos en 8 recién nacidos. La medición del perímetro cefálico correspondió al nacimiento y a las 24 horas a medidas normales compatibles con la edad gestacional. No se encontró microcefalia por zika[15].
Resultados nacionales
Como respuesta en los distritos con casos autóctonos en las diversas regiones, se coordinó acciones de control vectorial de toda el área urbana. En los distritos con casos importados y localizados se están realizando actividades de control focal entomológico en un radio de 400 m2 alrededor de la vivienda de cada caso.
El vector Aedes aegypti, transmisor del dengue, la fiebre de chikungunya y zika, está disperso en 19 departamentos a nivel nacional (20 regiones).
Se ha identificado presencia de Aedes en 432 distritos, donde habitan más de 14 094 026 personas, lo cual representa un alto riesgo de diseminación de la enfermedad a medida que se incrementen los casos, en especial en los escenarios con presencia del vector. En las evaluaciones entomológicas de los meses de junio-agosto, se han identificado índices aédicos en niveles de alto riesgo en varios distritos, principalmente en los departamentos de Loreto, Piura, Madre de Dios, Junín, Ayacucho, Tumbes, Lambayeque, Cajamarca, San Martín y Ucayali.
La ciudad de Iquitos, a diciembre 2016, se encuentra en un brote cuya tendencia de casos sospechosos se viene estabilizando en las últimas semanas. Existe riesgo de dispersión hacia otros distritos colindantes.
La ciudad de Jaén, Cajamarca, tuvo un brote de infección por zika que remitió. Hubo escasa transmisión en Tocache (San Martín), Zarumilla, Aguas Verdes (Tumbes) y Manantay (Ucayali).
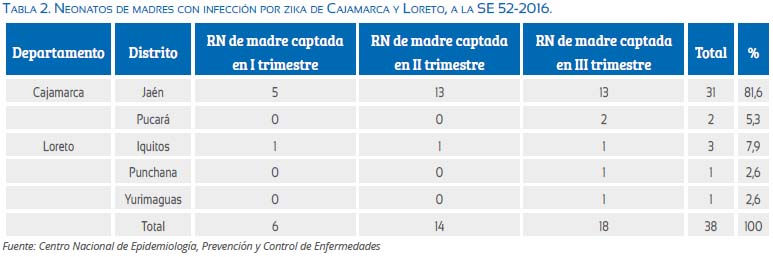
A la SE 52 del 2016, se detectó la infección por virus zika en 61 gestantes, de las cuales 36 se registraron en el brote de Jaén, generalmente asintomáticas; y en el departamento de Loreto (25 casos): 2 de Yurimaguas, y 23 de la ciudad de Iquitos. La mayoría de los casos de gestantes en Iquitos se han producido en las últimas 10 semanas epidemiológicas, con evidente tendencia al incremento. Se reportó el nacimiento de 38 neonatos, hijos de gestantes con diagnóstico de infección por virus zika. De ellos, 32 recién nacidos correspondieron a Jaén, 2 casos a Pucará, 2 de Iquitos, 1 de Yurimaguas y 1 caso de Punchana.
Los recién nacidos, al examen inicial no presentaron complicación alguna o disminución del perímetro cefálico, según las curvas de referencia (tabla 2)[15].
Luego de la alerta mundial emitida por OMS sobre el zika, en el Perú se desarrollaron una serie de acciones orientadas al control y manejo. En esta revisión científica se analiza el ‘brote’ epidémico presentado en Jaén, Región Cajamarca y en varios distritos de Loreto. Los hallazgos son contundentes debido a que se han detectado 61 gestantes positivas a zika. A fines de diciembre se habían atendido 38 recién nacidos de los cuales no se reporta microcefalia ni malformaciones afines. El INS y Epidemiología informan sobre un incremento de casos en adultos sintomáticos.
La amplia dispersión del Aedes aegypti y los altos índices de infestación en varios distritos del país, determinan el riesgo de transmisión del virus zika. El inicio de la temporada de lluvias, el incremento y persistencia del número de casos de zika y el incremento de la temperatura para el verano del 2017 condicionan un probable incremento de casos en los distritos de Loreto, en los departamentos que ya presentaron transmisión o en nuevos departamentos con presencia del vector. Los servicios de salud de los distritos con presencia de Aedes aegypti deben mantenerse alertas y preparados para una adecuada y oportuna atención a los casos sospechosos, en especial gestantes, ante una eventual nuevo brote epidémico de infección por virus zika.
Se requiere una respuesta internacional coordinada para reducir al mínimo la amenaza en los países afectados y reducir el riesgo de propagación internacional. Esta situación cumple las condiciones para ser declarada como una urgencia de salud pública de importancia internacional[19].
Recientes recomendaciones de la OMS
La quinta reunión del Comité de Emergencias con- vocado por la Directora General de OPS revisó temas vinculados a la microcefalia, otros trastornos neurológicos y el virus zika, en noviembre de 2016.
El Comité revisó la información más reciente en torno al zika, su propagación geográfica, evolución natural y características epidemiológicas, la microcefalia y otras complicaciones neonatales relacionadas con dicho virus, el síndrome de Guillain-Barré y el estado actual de los conocimientos sobre la transmisión sexual de este virus. Este Comité opinó que el virus zika y las consecuencias asociadas siguen siendo un reto de salud pública significativo a largo plazo que requiere de una actuación intensa, pero que ya no representa una amenaza a la salud pública mundial. Todavía deben comprenderse muchos aspectos de esta enfermedad y las consecuencias asociadas, pero esto se puede lograr mejor mediante la investigación sostenida.
El Comité recomendó que la respuesta se convirtiera en un programa sostenido de trabajo con recursos específicos a fin de abordar la naturaleza a largo plazo de la enfermedad y sus consecuencias asociadas[20].
Conclusiones
Antes de su aparición en América Latina en 2015 y 2016, poco se sabía del zika. Este tenía una baja prevalencia en partes del África, Asia e islas del Pacífico. Enfrentamos desde el 2016 su dispersión mundial que está activada por condiciones climáticas favorables al crecimiento del Aedes aegypti. Además, existen otras formas de transmisión del virus (sexual y vertical), lo cual incrementa su rango geográfico de expansión. Dado que aun no se dispone de una vacuna o de una terapia antiviral, los medios actuales de prevención de la enfermedad implican protección contra las picaduras de mosquitos, evitando que las gestantes viajen a territorios endémicos de zika y que practiquen sexo seguro en esas regiones. Es importante destacar que donde el zika es reportado como endémico, se recomienda planiflcar un embarazo y dar especial atención a la gestante.
Existe preocupación comprensible entre la población en general acerca del zika y su riesgo sobre la gestante y el feto. Se deben asegurar estrategias de vigilancia epidemiológica y control. Estas acciones deben incluir una adecuada preparación preconcepcional, trabajo en control vectorial, planificación familiar, control de la gestante, coordinación entre el sistema de salud y la población, a fin de reducir los riesgos, asegurando adecuada protección a la mujer, a la gestante y al producto de la concepción.
Referencias bibliográficas
1. Lanciotti RS, Kosoy OL, Laven JJ, Velez JO, Lambert AJ, Johnson AJ, et al. Genetic and serologic properties of Zika Virus associated with an epidemic, Yap State, Micronesia, 2007. Emerg Infect Dis. 2008;14(8):1232-9. https://dx.doi.org/10.3201/eid1408.080287. [ Links ]
2. Informe del Centro de Operaciones de Emergencias en Salud Publica sobre microcefalias. Semana Epidemiológica 47 de 2015. Ministerio de Salud de Brasil. Disponible en: http://portalsaude.saude.gov.br/images/pdf/2015/novembro/30/COES-Microcefalias-Informe-Epidemiolgico-SE-47-30nov2015.pdf [ Links ]
3. OMS. Declaración de la OMS sobre la primera reunión del Comité de Emergencia del Reglamento Sanitario Internacional (2005) sobre el virus del Zika y el aumento de los trastornos neurológicos y las malformaciones congénitas. 1 de febrero de 2016. Disponible en: http://www.who.int/mediacentre/news/statements/2016/1st-emergency-committee-zika/es/ [ Links ]
4. Petersen LR, Jamieson DJ, Powers AM, Honein MA. Zika virus. NEJM. March 30, 2016, at NEJM.org. DOI: 10.1056/NEJMra1602113. [ Links ]
5. Adibi JJ, Marques Jr ETA, Cartus A, Beigi RH. Teratogenic effects of the Zika virus and the role of the Placenta. Lancet. 2016;387:1587–90.doi.org/10.1016/S0140-6736(16)00650-4. [ Links ]
6. Retallack H, Di Lullo E, Arias C, Knopp KA, Saqlndoval-Espinosa C, et al. Zika Virus in the human placenta and developing brain: cell tropism and drug inhibition. bioRxiv preprint flrst posted online Jun. 15, 2016; doi: http://dx.doi.org/10.1101/058883. [ Links ]
7. Quicke KM, Bowen JR, Johnson EL, McDonald CE, Ma H, O’Neal JT, Rajakumar A, Wrammert J, Rimawi BH, Pulendran B, Schinazi RF, Chakraborty R, Suthar MS. Zika virus infects human placental macrophages. Cell Host Microbe. 2016 Jul 13;20(1):83–90. DOI: 10.1016/j.chom.2016.05.015 [ Links ]
8. Brasil P, Nielsen-Saines K. More pieces to the microcephaly- Zika virus puzzle in Brazil. Lancet Infect Dis. 2016 Dec;16(12):1307-1309. doi: 10.1016/S1473-3099(16)30372-3. [ Links ]
9. Mysorekar I, Diamond M. Modeling Zika virus infection in pregnancy. N Engl J Med. 2016 Aug 4;375(5):481-4. doi: 10.1056/NEJMcibr1605445. [ Links ]
10. OMS OPS Vigilancia del virus Zika (ZIKV) en las Américas: Detección y diagnóstico por laboratorio. Disponible: http://www.paho.org/hq/index.php?option=com_docman&task=doc_view&gid=30177&Itemid=270
11. Guía para la vigilancia de la enfermedad por el virus del Zika y sus complicaciones OPS 2016 Washington, DC: OPS, 2016. ISBN 978-92-75-31894-2 http://iris.paho.org/xmlui/bitstream/handle/123456789/28234/9789275318942_spa.pdf?sequence=1&isAllowed=y.
12. Organización Panamericana de la Salud - Organización Mundial de la Salud. Actualización Epidemiológica, 29 de diciembre de 2016, Washington, D.C. OPS/OMS. 2016. Disponible en: http://www.paho.org/hq/index.php?option=com_docman&task=doc_view&Itemid=270&gid=37581&lang=es.
13. Centro Nacional de Epidemiología, Prevención y Control de Enfermedades. Equipo técnico Enfermedades Transmitidas por Vectores y Alerta Respuesta. Vigilancia de la enfermedad por virus Zika en el Perú a la SE 35; 25 (37): 833 - 834 Disponible en: www.dge.gob.pe/portal/docs/vigilancia/boletines/2016/37.pdf. [ Links ]
14. Boletín Epidemiológico del Perú. Del 09 al 15 de Octubre del 2016. Volumen 25 – Semana epidemiológica N° 41 MINSA www.dge.gob.pe/portal/docs/vigilancia/boletines/2016/41.pdf. [ Links ]
15. Boletín Epidemiológico Nacional SE 52- 2016 - Dirección General de Epidemiología Volumen 25 – Semana epidemiológica N° 52 Diciembre 2016. ISSN versión electrónica: 2415-0762 http://www.dge.gob.pe/portal/docs/vigilancia/boletines/2016/52.pdf. [ Links ]
16. Padrón nominal de gestantes con Zika – Estrategia Salud Sexual y reproductiva de la Sub Región de Salud Jaén. Octubre del 2016. [ Links ]
17. DISA Jaén inicia plan de contingencia contra el Zika http://www.disajaen.gob.pe/sites/default/files/documentos/articulos/DISA%20JA%C3%89N%20INICIA%20PLAN%20DE%20CONTINGENCIA%20CONTRA%20EL%20ZIKA.pdf. [ Links ]
18. Sala Situacional De Zika Sub Región De Salud Jaén SE. 46–2016 Hasta 17-11-16 http://www.disajaen.gob.pe/sites/default/flles/documentos/boletines/SALA%20SITUACIONAL%20DE%20ZIKA%20JAEN%20SE%2046-2016%20-17-11-16.pdf. [ Links ]
19. Rodríguez-Morales A, Willamil-Gómez W. El reto de Zika en Colombia y América Latina: Una urgencia sanitaria internacional. Infectio Asociación Colombiana de Infectología. 2016;20 (2):59-61 Editorial Asociación Colombiana de Infectología [ Links ]
20. OPS PAHO Quinta reunión del Comité de Emergencias establecido en virtud del Reglamento Sanitario Internacional (2005) acerca de la microcefalia, otros trastornos neurológicos y el virus del Zika. Noviembre 21 2016. http://www.paho.org/hq/index.php?option=com_content&view=article&id=12761%3Av-meeting-emergency-committee-ihr-2005-microcephaly-neurological-dis-zika&catid=1443%3Aweb-bulletins&Itemid=135&lang=es.
Fuente de financiamiento: autofinanciado
Conflicto de interés: ninguno
Correspondencia:
Dr. Daniel Aspilcueta
daspilcueta25@gmail.com
Recibido: 17 noviembre 2016
Evaluado: 20 diciembre 2016
Aceptado: 6 de enero 2017













