Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Ginecología y Obstetricia
versión On-line ISSN 2304-5132
Rev. peru. ginecol. obstet. vol.63 no.4 Lima oct./dic. 2017
ARTÍCULO ORIGINAL
Labetalol o alfa-metildopa oral en el tratamiento de la hipertensión severa en preeclámpticas
Oral labetalol or alpha-methyldopa in the treatment of severe hypertension in preeclamptic patients
Verónica Morales-Avendaño1,a, Eduardo Reyna-Villasmil1,b, Jorly MejiaMontilla2,c, Joel Santos-Bolívar1,b, Duly Torres-Cepeda1,b, Nadia Reyna-Villasmil2,c, Andreina Fernández-Ramírez2,c
1. Servicio de Obstetricia y Ginecología, Maternidad "Dr. Nerio Belloso , Hospital Central "Dr. Urquinaona , Maracaibo, Estado Zulia, Venezuela
2. Facultad de Medicina, La Universidad del Zulia, Maracaibo, Venezuela
a Médico Residente del Postgrado de Ginecología y Obstetricia b Médico Especialista en Ginecología y Obstetricia c Docente
RESUMEN
Objetivo. Comparar la eficacia del labetalol oral con alfa-metildopa oral en el tratamiento de la hipertensión severa en preeclámpticas. Diseño. Estudio de casos y controles. Institución. Hospital Central "Dr. Urquinaona", Maracaibo, Venezuela. Participantes. 200 preeclámpticas que fueron asignadas al azar para ser tratadas con labetalol oral (grupo A) o con alfa-metildopa oral (grupo B). Principales medidas de resultado. Eficacia del tratamiento de la hipertensión, tasa de persistencia de la hipertensión y efectos adversos relacionados con el uso de los fármacos. Resultados. No se encontraron diferencias entre los grupos con relación a edad materna, edad gestacional al momento de la inclusión en el estudio e índice de masa corporal (p = ns). Tampoco se observaron diferencias estadísticamente significativas en los valores de presión arterial sistólica, diastólica y media entre los grupos (p = ns). Se observó que las pacientes tratadas con labetalol oral presentaron valores significativamente más bajos de presión arterial sistólica, diastólica y media comparadas con las pacientes tratadas con alfa-metildopa oral (p < 0,0001). Ninguna paciente en el grupo A presentó persistencia de la hipertensión comparado con 17 pacientes en el grupo B (p < 0,0001). El síntoma más común en el grupo A fue la cefalea y en el grupo B, las náuseas, que mostraron ser significativamente más frecuentes (p = 0,006). Conclusión. El labetalol oral fue más efectivo que la alfa-metildopa en el tratamiento de la hipertensión severa en preeclámpticas.
Palabras clave. Labetalol, alfa-metildopa, Preeclampsia severa, Hipertensión.
ABSTRACT
Objective: To compare the efficacy of oral labetalol with oral alpha-methyldopa in the treatment of severe hypertension in preeclamptic patients. Design: Case-control study. Institution: Hospital Central "Dr. Urquinaona", Maracaibo, Venezuela. Participants: 200 preeclamptic patients who were randomly assigned to be treated with oral labetalol (group A) or with oral alpha-methyldopa (group B). Main outcome measures: Hypertension treatment efficacy, rate of persistence of hypertension and adverse effects related to drug use. Results: There were no differences between groups regarding maternal age, gestational age at the time of inclusion, and body mass index (p = ns). There were also no statistically significant differences in systolic, diastolic and mean arterial pressure between groups (p = ns). We observed that patients treated with oral labetalol had significantly lower values of systolic, diastolic and mean arterial pressure compared to patients treated with oral alphamethyldopa (p < 0.0001). No patient in group A had persistent hypertension, while 17 patients in group B did present it (p < 0.0001). The most common symptom in group A was headaches; in group B, nausea was significantly more frequent (p = 0.006). Conclusion: Oral labetalol is more effective than alpha-methyldopa in the treatment of severe hypertension in preeclamptic patients.
Keywords: Labetalol; Alpha-methyldopa; Severe preeclampsia; Hypertension.
Introducción
Los desórdenes hipertensivos del embarazo, entre ellos la preeclampsia, se encuentran entre las complicaciones médicas más comunes del embarazo y de acuerdo a múltiples informes afectan 10 a 15% de todos los embarazos, siendo causa principal de morbilidad y mortalidad(1,2). Este grupo de desórdenes es una de las cuatro principales causas de muerte materna en el mundo y las pacientes de la región no son una excepción.
El principal objetivo del tratamiento antihipertensivo es prevenir o tratar la hipertensión severa y sus complicaciones asociadas, y prolongar el embarazo tanto como sea seguro(3-5). Un elemento en contra del tratamiento es que la hipertensión por un corto periodo puede aparentemente no tener algún riesgo para la madre; pero, la disminución marcada de la presión arterial puede afectar la perfusión fetal. En estudios clínicos, los beneficios del tratamiento antihipertensivo han sido inconsistentes(6-9). Sin embargo, muchos de estos estudios han incluido poblaciones heterogéneas, incluyendo pacientes con hipertensión crónica, y han presentado fallos al ajustar los potenciales factores de confusión. Por esta razón, el inicio del tratamiento, al igual que las metas de tratamiento, continúa siendo controversial.
El labetalol y la alfa-metildopa son considerados como fármacos de primera línea para tratar los trastornos hipertensivos por vía oral. Ambos son seguros en las embarazadas y son comúnmente utilizados en el manejo de varios desórdenes hipertensivos del embarazo(10-12). El labetalol es una combinación de α- y β-bloqueadores y tiene la ventaja sobre otros β-bloqueadores por su acción vasodilatadora arteriolar adicional, que ayuda a disminuir la resistencia con poco o ningún efecto sobre el gasto cardiaco. La alfa-metildopa es un antagonista adrenérgico de acción central que actúa por estimulación de los receptores α-2 centrales, produciendo dilatación arterial y disminución de la actividad nerviosa simpática y de la presión arterial. Algunos estudios que compararon labetalol y alfa-metildopa en el manejo de la hipertensión leve a moderada no encontraron diferencias significativas en los efectos clínicos o seguridad entre los fármacos(10,13,14). Sin embargo, la experiencia con ambos fármacos es limitada y se desconoce su perfil de eficacia en el tratamiento de la preeclampsia severa
El objetivo de la investigación fue comparar la eficacia del labetalol oral con alfa-metildopa oral en el tratamiento de la hipertensión severa en preeclámpticas.
Métodos
La investigación se realizó entre enero de 2014 y mayo de 2016, e incluyó embarazadas con diagnóstico de preeclampsia severa que fueron atendidas en el Hospital Central "Dr. Urquinaona", Maracaibo, Venezuela. La investigación fue aprobada por el Comité de Ética e Investigación del hospital y se obtuvo consentimiento por escrito de todas las pacientes.
Se seleccionó un total de 200 preeclámpticas que fueron asignadas al azar para ser tratadas con labetalol oral (grupo A) o con alfa-metildopa oral (grupo B). Para obtener una distribución igual del uso de los medicamentos en cada uno de los grupos, se asignaron sobres sellados con una distribución al azar entre los diferentes grupos. Antes de la administración del tratamiento se realizó un examen físico en el cual se evaluó edad materna, edad gestacional, peso, talla, índice de masa corporal y presión arterial.
Se excluyó a las embarazadas con polihidramnios, hemorragia del tercer trimestre (desprendimiento prematuro de placenta, placenta previa), sospecha de restricción del crecimiento intrauterino del feto (circunferencia cefálica, circunferencia abdominal y longitud del fémur menor del percentil 10 de referencia con confirmación posnatal de peso menor al percentil 10 de referencia), síndrome de HELLP, alteraciones de la frecuencia cardiaca fetal, gestaciones múltiples, presencia de infección intrauterina o materna activa, enfermedad hipertensiva crónica (hipertensión antes de las 20 semanas de embarazo), enfermedad cardiaca, hematológicas, hepática, renal o sistémica crónica, diabetes mellitus pre o gestacional, hábito tabáquico, aquellas embarazadas en las cuales no se pudo obtener muestras de sangre y en las que hubieran utilizado tratamiento con antihipertensivos previamente. También se excluyó a las pacientes que se negaron a participar en la investigación.
La preeclampsia se definió como presión arterial sistólica de 140 mmHg o más, o presión arterial diastólica de 90 mmHg o más, confirmada por 6 h o más de diferencia. La proteinuria se definió como 300 mg o más de proteína en una muestra de 24 h, o 1 a 2 cruces de proteinuria en un examen cualitativo después de las 20 semanas de gestación. Las mediciones de presión sanguínea se realizaron en posición sentada después de 15 minutos de descanso, usando un esfigmógrafo de mercurio estándar con manguito de 14 cm. La presión arterial sistólica y diastólica (tomada en relación con el quinto ruido de Korotkoff) se ubicó con relación al punto de 2 mmHg más cercano. El método palpatorio se utilizó para verificar las lecturas auscultatorias de la presión arterial sistólica. Las presiones arteriales sistólica y diastólica se calcularon del promedio de la presión arterial de cada brazo.
El grupo de preeclámpticas tratadas con labetalol (grupo A) recibió 400 mg por vía oral dos veces al día, y si no se lograba el control de la presión arterial se aumentó 100 mg en cada una de las siguientes dosis. Las pacientes tratadas con alfa-metildopa (grupo B) recibieron 500 mg tres veces al día, y se aumentó en 250 mg en la dosis siguiente si no se conseguía el control de la tensión arterial. La dosis máxima de labetalol fue 2 400 mg/día y de alfa-metildopa, 2 500 mg/ día. Sin importar el grupo estudiado, a todas las pacientes se les preguntó sobre la presencia o ausencia de los efectos adversos relacionados al uso del fármaco en cada dosis.
El protocolo del estudio estableció que si se alcanzaba la dosis máxima sin un control adecuado de la presión arterial (presión arterial sistólica menor de 159 mmHg y/o presión arterial diastólica menor de 110 mmHg) se utilizó un segundo antihipertensivo. En ese caso, se usó nifedipino oral (10 mg por un máximo de 5 dosis) cada 15 minutos hasta que se logró el control de la presión arterial, y la paciente era excluida del seguimiento. El manejo posterior de los fármacos antihipertensivos quedó a discreción del médico tratante. La persistencia de la hipertensión se consideró cuando la paciente mostraba valores de presión arterial sistólica mayor de 160 mmHg y presión arterial diastólica mayor de 100 mmHg después de la administración consecutiva de las dosis máximas de cualquiera de los fármacos antihipertensivos.
Para la medición de los parámetros de laboratorio se recolectaron 10 mL de sangre de la vena antecubital en todas las pacientes antes del inicio del tratamiento y 6 horas después de la última dosis administrada del antihipertensivo. Estas muestras se colocaron en un tubo de vidrio seco, estéril y almacenado a temperatura ambiente y protegidos de la luz ultravioleta. Posteriormente fueron centrifugados a 1 600 rpm por 10 minutos y separados en alícuotas y almacenadas a -70º C hasta el momento del análisis.
Las mediciones de hemoglobina y plaquetas se realizaron utilizando un analizador cuantitativo automático de hematología LH75 (Beckman Coulter Inc®., EE.UU.). Las concentraciones séricas de ácido úrico y creatinina también se determinaron por espectrofotometría con un kit comercial (DiaSys Diagnostic Systems®, Alemania) con una sensibilidad de 0,01 mg/dL y 0,1 mg/dL, respectivamente.
Las concentraciones de aspartato aminotransferasa y alanino aminotransferasa se midieron por el método de espectofotometría usando kits comerciales (DiaSys Diagnostic Systems®, Alemania) con sensibilidad de 4 UI/L y 2 UI/L, respectivamente. Las determinaciones de las concentraciones séricas de DHL se realizaron con una prueba comercial cuantitativa, usando una prueba enzimática de lactato a piruvato (Roche Diagnostics Corp®, EE.UU.) con coeficientes de variación intra e inter ensayo de 8,7% y 7%, respectivamente. Los valores de referencia para cada prueba fue: aspartato aminotransferasa 10 a 40 UI/L, alanino aminotransferasa 10 a 45 UI/L, y LDH 300 a 600 U/L. Los coeficientes de variación inter e intraensayo fueron menores del 8% y 10%, respectivamente.
Durante la duración del tratamiento, se realizó el monitoreo electrónico fetal en forma continua. La frecuencia cardiaca materna también se midió en forma inicial cada 15 minutos en las cuatro primeras horas después del inicio del tratamiento y posteriormente cada hora. Si se presentaba algún caso de sufrimiento fetal o alguna alteración materna de cualquier tipo, la paciente fue excluida de la investigación y se tomaron las medidas adecuadas para el tratamiento de acuerdo al médico tratante.
Los parámetros que se evaluaron fueron eficacia de los fármacos en el tratamiento de la hipertensión, tasa de persistencia de la hipertensión (presión arterial sistólica menor de 159 mmHg y/o presión arterial diastólica menor de 110 mmHg), parámetros de laboratorio antes y después del tratamiento y efectos adversos relacionados con el uso de los fármacos.
Los datos se presentan como valores absolutos y relativos. El análisis estadístico entre los dos grupos se realizó con la prueba t de Student para datos no relacionados, de manera de comparar las características demográficas y valores de presión arterial. Los datos cualitativos de la persistencia de hipertensión y frecuencia de efectos adversos fueron analizados con la prueba chi cuadrado. Se fijó la significancia estadística en p < 0,05.
Resultados
Se seleccionaron 250 pacientes preeclámpticas, las cuales fueron asignadas al tratamiento con labetalol oral (grupo A; n = 125) o para ser tratadas con alfa-metildopa oral (grupo B, n = 125). Se excluyeron del análisis 11 pacientes del grupo A y 17 pacientes del grupo B, porque durante el periodo de estudio tuvieron que ser tratadas con nifedipino. También, se eliminaron del análisis 23 pacientes (14 pacientes del grupo A y 8 pacientes en el grupo B) por carecer de datos clínicos o de laboratorios completos durante el tratamiento. En total, para el análisis final estaban disponibles los datos de 100 pacientes en cada uno de los grupos.
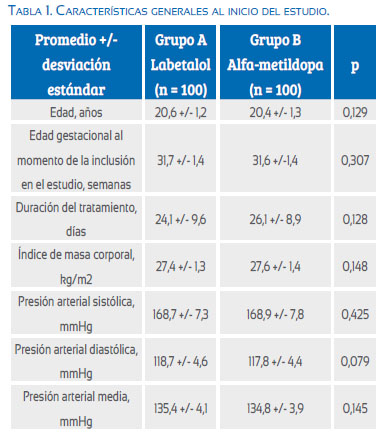
En la Tabla 1 se muestran las características generales de ambos grupos de pacientes al inicio del estudio. No se encontraron diferencias entre los grupos con relación a la edad, edad gestacional al momento de la inclusión en el estudio, y el índice de masa corporal (p = ns). Tampoco se observaron diferencias estadísticamente significativas en los valores de presión arterial sistólica, presión arterial diastólica y presión arterial media entre los grupos (p = ns). La duración del tratamiento fue de 24,1 +/- 9,6 días para el grupo A y 26,1 +/- 8,9 días para el grupo B (p = 0,128).
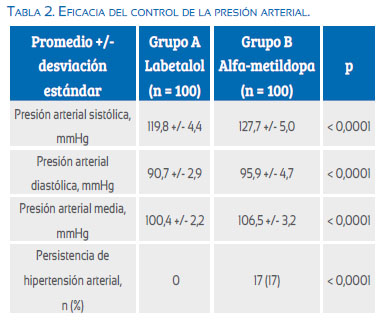
En la Tabla 2 se muestra la eficacia antihipertensiva del labetalol y la alfa-metildopa en cada uno de los grupos. Se observó que las pacientes tratadas con labetalol presentaron valores significativamente más bajos de presión arterial sistólica (119,8 +/- 4,4 mmHg) comparadas con las pacientes tratadas con alfa-metildopa (127,7 +/- 5,0 mmHg; p < 0,0001). De igual forma, se observó disminución significativa de la presión arterial diastólica en las pacientes del grupo A (90,7 +/- 2,9 mmHg) comparadas con las pacientes del grupo B (95,9 +/- 4,7 mmHg; p < 0,0001). También se observó una disminución significativa en los valores de presión arterial media en las pacientes del grupo A (100,4 +/- 2,2 mmHg) comparadas con las pacientes del grupo B (106,5 +/- 3,2 mmHg; p < 0,0001). Ninguna paciente en el grupo A tuvo persistencia de la hipertensión después del tratamiento, comparado con 19 pacientes en las cuales la hipertensión fue considerada persistente en el grupo B. Esta diferencia fue considerada significativa (p < 0,0001).
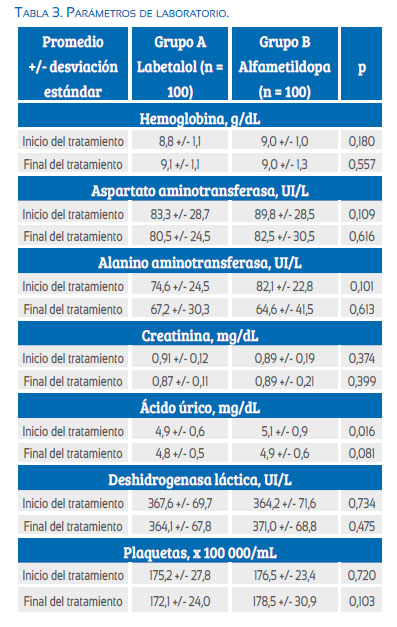
En la Tabla 3 se muestran los valores de los parámetros de laboratorio al inicio y al final del tratamiento en cada uno de los grupos de estudio. No se encontraron diferencias en los valores de hemoglobina, aminotransferasas, creatinina, ácido úrico, deshidrogenasa láctica y contaje de plaquetas, entre los grupos de tratamiento (p = ns).
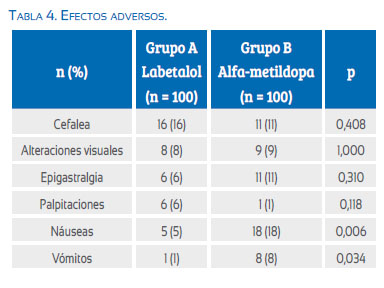
El efecto adverso más común en el grupo A fue cefalea (Tabla 4). Sin embargo, no mostró diferencia estadísticamente significativa con las pacientes del grupo B (p = 0,408). El síntoma más común en el grupo de pacientes tratadas con al-fa-metildopa fueron las náuseas, lo cual mostró ser significativamente mayor al compararlas con las pacientes tratadas con labetalol (p = 0,006). También se encontraron diferencias estadísticamente significativas en la frecuencia de vómitos en las pacientes del grupo B comparadas con las pacientes del grupo A (p = 0,034). No se encontraron diferencias significativas en la incidencia de alteraciones visuales, epigastralgia y palpitaciones entre los dos grupos (p = ns).
Discusión
Cuando se necesita utilizar el tratamiento farmacológico para la hipertensión severa en la preeclampsia severa, el fármaco de elección está limitado por los efectos maternos y fetales que presentan la mayoría de los antihipertensivos comúnmente utilizados(15). Generalmente, la presión arterial sistólica debe mantenerse entre 140 y 160 mmHg y la presión arterial diastólica entre 90 y 110 mmHg. Con estos valores no se produce disminución del flujo sanguíneo feto-placentario o de la presión de perfusión cerebral(15-17). El labetalol y la alfa-metildopa son dos de los fármacos más comúnmente utilizados, ya que tienen efectividad clínica en el manejo de la hipertensión durante el embarazo. Los resultados de la presente investigación confirman que el labetalol oral es más efectivo que la alfa-metildopa oral para el control de la presión arterial severa en pacientes con preeclampsia. También se encontró que su uso se asocia con menor frecuencia de persistencia de hipertensión arterial y escasos efectos adversos.
Diferentes estudios clínicos han comparado labetalol con diferentes drogas anti-hipertensivas en el tratamiento de la preeclampsia severa, encontrando que su uso se asociaba con una disminución de la persistencia de hipertensión y menor uso de otros agentes antihipertensivos para el control de las crisis hipertensivas(18-21). El uso de otros antihipertensivos se asocia con mayor frecuencia de hipotensión y efectos adversos (cefalea, palpitaciones y taquicardia).
En el embarazo, iniciar el tratamiento antihipertensivo con un único agente puede ser apropiado dada la depleción del volumen intravascular asociada tanto a la hipertensión severa como a la preeclampsia y el potencial de compromiso fetal si la presión arterial es disminuida demasiado rápido(23). El labetalol oral puede ser administrado por vía oral antes de tomar una vía intravenosa, y pueden ser administradas varias dosis si no se observa respuesta después de 30 minutos(24).
En esta investigación se observaron marcadas diferencias en los efectos clínicos del labetalol y alfa-metildopa. Ambos fármacos produjeron disminuciones en la presión arterial sistólica, diastólica y media, luego del tratamiento. Sin embargo, las pacientes tratadas con labetalol presentaron disminuciones significativas de la presión arterial comparada con las pacientes tratadas con alfa-metildopa, con una frecuencia similar de efectos adversos. El labetalol presentó otro aspecto favorable, ya que ninguna paciente de ese grupo de tratamiento mostró persistencia de la hipertensión después de iniciado el tratamiento.
En este estudio se seleccionó un límite de presión arterial de 150 / 110 mmHg para considerar el éxito terapéutico. Este ‘blanco’ terapéutico está basado en las sugerencias de mantener la presión arterial sistólica entre 140 y 155 mmHg y la presión arterial diastólica entre 90 y 105 mmHg en las preeclámpticas severas(5). Este límite de presión arterial es consistente con diferentes revisiones sobre el tratamiento con drogas antihipertensivas(25).
Una de las principales limitaciones de esta investigación es no tener un grupo de pacientes tratadas con placebo como grupo control. Por razones metodológicas, el presente estudio tenía que ser de tipo abierto para la comparación de ambos grupos y es posible que existan diferencias o errores inherentes al diseño. También se obtuvo los datos de hipertensión arterial de las preeclámpticas en un periodo muy estrecho. Pero esta limitación es debida al imperativo clínico de iniciar el proceso de interrupción del parto (inducción del parto o cesárea), tan pronto como la presión arterial es controlada en forma adecuada.
Se concluye que el uso labetalol oral fue más efectivo que la alfa-metildopa oral en el tratamiento de la hipertensión severa en preeclámpticas.
Responsabilidades éticas y conflictos de interés
Reconocimiento de autoría: Todos los autores declaran que han realizado aportes a la idea, diseño del estudio, recolección de datos, análisis e interpretación de datos, revisión crítica del contenido intelectual y aprobación final del manuscrito que estamos enviando
Responsabilidades éticas: Protección de personas. Los autores declaramos que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki de 1975 en su versión más actual.
Confidencialidad de los datos: Los autores declaramos que hemos seguido los protocolos establecidos por sus respectivos centros sanitarios para acceder a los datos de las historias clínicas del Hospital Central "Dr. Urquinaona , Maracaibo, Venezuela sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado: Los autores hemos obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo a los fines de poder realizar este tipo de publicación con finalidad de investigación/divulgación en soporte papel y en Internet para la comunidad científica. Este documento obra en poder del autor de correspondencia.
Financiamiento: Los autores certificamos que no hemos recibido apoyos financieros, equipos, en personal de trabajo o en especie de personas, instituciones públicas y/o privadas para la realización del estudio,
Conflicto de intereses: Los autores declaramos no tener ningún conflicto de intereses.
Referencias Bibliográficas
1. Knight M. Severe maternal morbidity - Actions are more important than definitions. BJOG. 2016;123(6):954. doi: 10.1111/1471-0528.13699. [ Links ]
2. Jayaratnam S, Burton A, Connan KF, de Costa C. Maternal ‘near miss’ at Royal Darwin Hospital: An analysis of severe maternal morbidity at an Australian regional tertiary maternity unit. Aust N Z J Obstet Gynaecol. 2016;56(4):381-6. doi: 10.1111/ajo.12436.
3. Leone M, Einav S. Severe preeclampsia: what’s new in intensive care? Intensive Care Med. 2015;41(7):1343-6. doi: 10.1007/s00134-015-3701-9.
4. Staff AC, Andersgaard AB, Henriksen T, Langesæter E, Magnussen E, Michelsen TM, et al. Chapter 28. Hypertensive disorders of pregnancy and eclampsia. Eur J Obstet Gynecol Reprod Biol. 2016;201:171-8. doi: 10.1016/j.ejogrb.2016.04.001. [ Links ]
5. Shields LE, Wiesner S, Klein C, Pelletreau B, Hedriana HL. Early standardized treatment of critical blood pressure elevations is associated with a reduction in eclampsia and severe maternal morbidity. Am J Obstet Gynecol. 2017;216(4):415. e1-415.e5. doi: 10.1016/j.ajog.2017.01.008. [ Links ]
6. Elhassan EM, Mirghani OA, Habour AB, Adam I. Methyldopa versus no drug treatment in the management of mild pre-eclampsia. East Afr Med J. 2002;79(4):172-5. [ Links ]
7. Magee LA, Duley L. Oral beta-blockers for mild to moderate hypertension during pregnancy. Cochrane Database Syst Rev. 2003;(3):CD002863. [ Links ]
8. Pickles CJ, Broughton Pipkin F, Symonds EM. A randomised placebo controlled trial of labetalol in the treatment of mild to moderate pregnancy induced hypertension. Br J Obstet Gynaecol. 1992;99(12):964-8. [ Links ]
9. Phippard AF, Fischer WE, Horvath JS, Child AG, Korda AR, Henderson- Smart D, et al. Early blood pressure control improves pregnancy outcome in primigravid women with mild hypertension. Med J Aust. 1991;154(6):378-82. [ Links ]
10. Lamming GD, Broughton Pipkin F, Symonds EM. Comparison of the alpha and beta blocking drug, labetalol, and methyl dopa in the treatment of moderate and severe pregnancy-induced hypertension. Clin Exp Hypertens. 1980;2(5):865-95. [ Links ]
11. Olson-Chen C, Seligman NS. Hypertensive emergencies in pregnancy. Crit Care Clin. 2016;32(1):29-41. doi: 10.1016/j. ccc.2015.08.006. [ Links ]
12. von Dadelszen P, Menzies JM, Payne B, Magee LA; PIERS (Pre-eclampsia Integrated Estimate of RiSk) Study Group. Predicting adverse outcomes in women with severe pre-eclampsia. Semin Perinatol. 2009;33(3):152-7. doi: 10.1053/j. semperi.2009.02.009. [ Links ]
13. Molvi SN, Mir S, Rana VS, Jabeen F, Malik AR. Role of antihypertensive therapy in mild to moderate pregnancy-induced hypertension: a prospective randomized study comparing labetalol with alpha methyldopa. Arch Gynecol Obstet. 2012;285(6):1553-62. doi: 10.1007/s00404-011-2205-2. [ Links ]
14. Magee LA; CHIPS Study Group, von Dadelszen P, Singer J, Lee T, Rey E, et al. Control of Hypertension In Pregnancy Study randomised controlled trial-are the results dependent on the choice of labetalol or methyldopa? BJOG. 2016;123(7):1135- 41. doi: 10.1111/1471-0528.13568. [ Links ]
15. Martin JN Jr, Thigpen BD, Moore RC, Rose CH, Cushman J, May W. Stroke and severe preeclampsia and eclampsia: a paradigm shift focusing on systolic blood pressure. Obstet Gynecol. 2005;105(2):246-54. [ Links ]
16. Berzan E, Doyle R, Brown CM. Treatment of preeclampsia: current approach and future perspectives. Curr Hypertens Rep. 2014;16(9):473. doi: 10.1007/s11906-014-0473-5. [ Links ]
17. Begum MR, Akhter S, Begum A, Khatun M, Quadir E, Choudhury SB. Conservative management of eclampsia and severe pre-eclampsia--A Bangladesh experience. Medscape Wom ens Health. 2002;7(1):1. [ Links ]
18. Vest AR, Cho LS. Hypertension in pregnancy. Cardiol Clin. 2012;30(3):407-23. doi: 10.1016/j.ccl.2012.04.005. [ Links ]
19. Firoz T, Magee LA, MacDonell K, Payne BA, Gordon R, Vidler M, et al. Oral antihypertensive therapy for severe hypertension in pregnancy and postpartum: a systematic review. BJOG. 2014;121(10):1210-8. doi: 10.1111/1471-0528.12737. [ Links ]
20. Duley L, Meher S, Jones L. Drugs for treatment of very high blood pressure during pregnancy. Cochrane Database Syst Rev. 2013;(7):CD001449. doi: 10.1002/14651858.CD001449. pub3. [ Links ]
21. Vigil-De Gracia P, Ruiz E, López JC, de Jaramillo IA, Vega-Maleck JC, Pinzón J. Management of severe hypertension in the postpartum period with intravenous hydralazine or labetalol: a randomized clinical trial. Hypertens Pregnancy. 2007;26(2):163-71. [ Links ]
22. Stocks G. Preeclampsia: pathophysiology, old and new strategies for management. Eur J Anaesthesiol. 2014;31(4):183-9. doi: 10.1097/EJA.0000000000000044. [ Links ]
23. Verdonk K, Visser W, Van Den Meiracker AH, Danser AH. The renin-angiotensin-aldosterone system in pre-eclampsia: the delicate balance between good and bad. Clin Sci (Lond). 2014;126(8):537-44. doi: 10.1042/CS20130455. [ Links ]
24. Tuffnell DJ, Jankowicz D, Lindow SW, Lyons G, Mason GC, Russell IF, et al. Outcomes of severe pre-eclampsia/eclampsia in Yorkshire 1999/2003. BJOG. 2005;112(7):875-80. [ Links ]
25. Abalos E, Duley L, Steyn DW. Antihypertensive drug therapy for mild to moderate hypertension during pregnancy. Cochrane Database Syst Rev. 2014;(2):CD002252. doi: 10.1002/14651858.CD002252.pub3. [ Links ]
Correspondencia:
Dr. Eduardo Reyna-Villasmil , Hospital Central "Dr. Urquinaona" Final
Av. El Milagro, Maracaibo, Estado Zulia, Venezuela N 584162605233 m sippenbauch@gmail.com
Recibido: 13 julio 2017
Aceptado: 20 setiembre 2017