Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Ginecología y Obstetricia
versión On-line ISSN 2304-5132
Rev. peru. ginecol. obstet. vol.63 no.4 Lima oct./dic. 2017
ARTÍCULO ORIGINAL
Correlación citohistológica de ASC-H en el Hospital Nacional Guillermo Almenara Irigoyen durante el período enero 2013 a julio 2015
Cyto-histological correlation of ASC-H at Hospital Nacional Guillermo Almenara Irigoyen, January 2013 - July 2015
Caddie Laberiano Fernández1,a, María Fabiola Gamarra Chevarría1,b, Sandra Velazco Cabrejos1,b
1. Hospital Nacional Guillermo Almenara Irigoyen (HNGAI)
a Médico anatomopatólogo asistente del Servicio de Citopatología
b Médico cirujano residente de Anatomía Patológica
RESUMEN
En nuestro país, el cáncer de cuello uterino es aún la neoplasia maligna más frecuente en mujeres. Como prueba de tamizaje se utiliza el examen de Papanicolaou o citología cérvico-vaginal, el cual es informado utilizando el Sistema de Bethesda. En dicho sistema, la categoría ASC-H (atypícal squamous cells – cannot exclude HSIL-high grade squamous epithelial lesions, por sus siglas en inglés) designa los casos con presencia de células escamosas atípicas en las cuales los cambios son sugestivos de una lesión intraepitelial escamosa de alto grado pero insuficientes para una interpretación citopatológica definitiva, por lo que es importante determinar la correlación citohistológica de esta categoría. Objetivo. Correlacionar los resultados citopatológicos informados como ASC-H con los diagnósticos histopatológicos. Diseño. Estudio de tipo descriptivo, transversal y retrospectivo. Material. Citología cérvico-vaginal e histopatología. Métodos. Se revisó los casos con estudio citopatológico realizado entre enero de 2013 y julio de 2015, y con estudio histopatológico hasta un año después. Mediante la base de datos se determinó la cantidad poblacional y los diagnósticos. Se consideró como prueba de oro el diagnóstico histopatológico. Principales medidas de resultados. Correlación cito-histológica en casos de ASC-H. Resultados. Durante el período de estudio se realizaron 53 716 estudios de citología cérvico-vaginal convencional; de estos, 119 fueron catalogados como ASC-H; finalmente, 43 casos (0,07%) cumplieron los criterios de inclusión. El rango de edad de las pacientes fue de 22 a 70 años, siendo la media 43,8 años. El 42% de casos de ASC-H tuvo el diagnóstico de NIC2 y NIC3 en el estudio histopatológico. Conclusión. Se encontró una correlación entre los resultados de ASC-H y las lesiones intraepiteliales de alto grado (NIC II y NIC III), que concuerda con la encontrada en la bibliografía.
Palabras clave. Citología cérvico-vaginal, ASC-H, Neoplasia intraepitelial cervical.
ABSTRACT
Cervical cancer is the most prevalent neoplasm in women in our country. The Papanicolaou test is used as a screening test, and is reported using the Bethesda System. In this system, the ASC-H (atypical squamous cells – cannot exclude HSIL-high grade squamous epithelial lesions) category designates cases with atypical squamous cells, where the changes are suggestive of a high grade squamous intraepithelial lesion but insufficient for a definitive cytopathologic interpretation. It becomes important to determine the cyto-histological correlation in this group. Objective: To correlate cytopathologic results reported as ASC-H with histopathological diagnoses. Designs: Descriptive, cross sectional retrospective study. Material: Cervicovaginal cytology and histology. Method: We reviewed the cases with a cytologicalpathological study between January 2013 and July 2015 and with a histopathological study until a year later. The population and diagnoses were determined using the database. Histopathological diagnosis was considered as the gold standard. Main outcome measures: Cyto-histological correlation in ASC-H cases. Results: Out of the total of 53 716 cervical cytology studies performed during the study period, 119 were classified as ASC-H; 43 (0.07%) cases met the inclusion criteria. The age ranged between 22 and 70 years, with an average of 43.8 years; 42% of ASC-H cases were diagnosed as presenting CIN2 and CIN3 in the histopathological study. Conclusion: This study showed correlation between ASC-H results and high-grade intraepithelial lesions (CIN2 and CIN3), in line with findings in the literature.
Keywords: Cervical Cytology; ASC-H; cervical intraepithelial neoplasia.
Introducción
El cáncer de cuello uterino es la segunda neoplasia más frecuente en mujeres a nivel mundial. En países desarrollados, gracias al programa de tamizaje basado en la citología cervicovaginal, las tasas de incidencia han disminuido, por lo que la prueba de Papanicolaou (PAP) sigue siendo el principal método para la detección temprana y prevención del cáncer de cuello uterino.
Sin embargo, en nuestro país el cáncer de cuello uterino continúa siendo la neoplasia más frecuente, especialmente en las mujeres de recursos bajos.
Para realizar el informe citopatológico se utiliza el Sistema de Bethesda para el reporte de la citología cervical; en este se encuentra la categoría de atipia de células escamosas en la que no se puede descartar lesión intraepitelial escamosa de alto grado (ASC-H), la cual podría predecir lesiones preneoplásicas. Es por ello que se recomienda la colposcopia y biopsia para el estudio histopatológico de estos casos.
Por lo anteriormente descrito se plantea la siguiente pregunta: ¿Cuál es la correlación citohistológica de los resultados catalogados como ASC-H en el Hospital Nacional Guillermo Almenara Irigoyen (HNGAI) durante el período enero 2013 a junio 2015?
El objetivo del presente trabajo tuvo como objetivo principal correlacionar los resultados citopatológicos informados como ASC-H con los diagnósticos histopatológicos en el HNGAI durante el período enero 2013 a junio 2015.
Métodos
El estudio fue de tipo descriptivo, transversal y retrospectivo, de los casos de pacientes con resultado de ASC-H en el estudio de citología cervicovaginal convencional durante el período enero 2013 a junio 2015. Se les obtuvo de la base de datos informatizada del Departamento de Anatomía Patológica del HNGAI. Posteriormente se recopilaron los resultados del estudio histopatológico, excluyendo aquellos casos con diagnóstico de muestra inadecuada, con fecha de diagnóstico mayor al año desde el estudio citopatológico y/o pacientes con antecedente de carcinoma de cérvix.
Para definir ASC-H se utilizaron los criterios del sistema de Bethesda para el reporte de citología cervical: presencia de células aisladas o en pequeños grupos menores de 10, células del tamaño de células metaplásicas con núcleo de 1,5 a 2,5 veces más grande de lo normal, relación núcleo citoplasma similar a una lesión intraepitelial escamosa de alto grado (LIEAG), células escamosas en lámina densa con núcleos con características atípicas, pérdida de la polaridad o que sean difíciles de visualizar.
Resultados
Durante el período de enero de 2013 a junio de 2015 se realizaron 53 716 estudios de citología cérvico-vaginal en el HNGAI; de estos, 119 (0,22%) fueron catalogados como ASC-H, de los cuales se excluyó 72 casos debido a que no contaban con estudio histopatológico dentro del período de un año posterior al estudio citopatológico y 2 casos debido a que la muestra para el estudio histopatológico fue insuficiente. Finalmente, 43 casos (36, o 13% de los casos de ASC-H) cumplían con los criterios de inclusión y constituyeron el total de la población de estudio.
El rango de edad de las pacientes fue 22 a 70 años, la media 43,8 años y 14% menores de 30 años; la mayoría se encontró en el grupo etario de 40 a 49 años, y las pacientes con edad mayor o igual a 60 años constituyeron el 12% de la población.
El estudio histopatológico se realizó en el 100% de los casos, siendo el procedimiento de biopsia incisión el más frecuente (91%). En solo 3 casos se realizó conización y en 1 caso histerectomía.
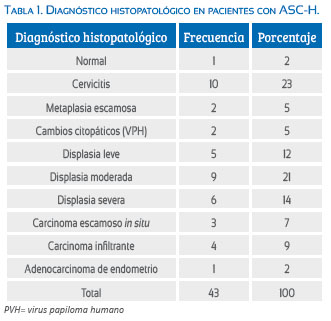
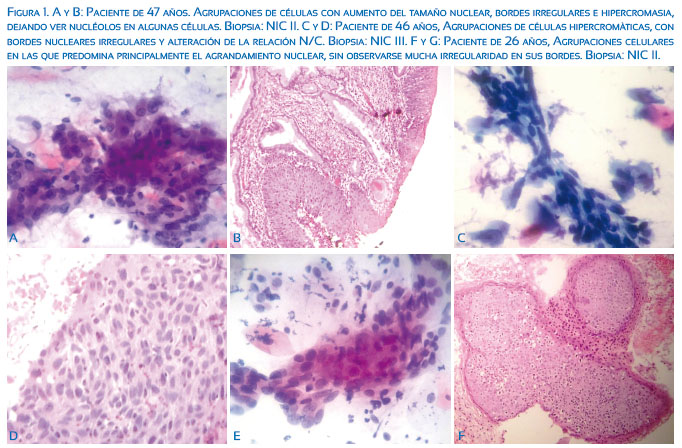
El diagnóstico histopatológico (Tabla 1 y Figura 1) más frecuente fue cervicitis crónica (23%). Sin embargo, considerando la definición de LIEAG, que comprende el diagnóstico de displasia escamosa moderada (NIC2), displasia escamosa severa y carcinoma escamoso in situ (NIC3), se desprende que 42% de los casos de ASC-H en la citología cervicovaginal correspondieron a LIEAG en el estudio histopatológico posterior. En 9% de los casos se diagnosticó carcinoma infiltrante, tanto carcinoma escamoso como adenocarcinoma de cuello uterino. Solo hubo un caso que fue catalogado como normal en el estudio histopatológico.
Discusión
Durante los años 2006 al 2011 se notificó al Ministerio de Salud un total de 109 914 casos de cáncer en nuestro país. Estos datos fueron obtenidos por medio de la vigilancia epidemiológica del cáncer a nivel nacional, donde se concluye que el cáncer más frecuente en general es el de cuello uterino, constituyendo el 14,9% de casos. Aunque se hayan dado lineamientos de parte del Ministerio de Salud, el cáncer de cuello uterino sigue siendo el más frecuente en nuestro país(1).
Dada la importancia de este tipo de cáncer, se ha tratado de estandarizar criterios para poder hacer una mejor aproximación diagnóstica. Es por ello, que se utiliza el sistema Bethesda para el reporte de citología cervical, el cual considera la categoría de atipias de células escamosas (ASC) y las divide en dos subgrupos: atipia de células escamosas de significado indeterminado (ASC-US) y las atipias de células escamosas en las que no se puede excluir lesión intraepitelial escamosa de alto grado (ASC-H)(2-4). Esta categoría designa los casos con presencia de células escamosas atípicas en las cuales los cambios citológicos son sugestivos de una lesión intraepitelial escamosa de alto grado, pero insuficientes para una interpretación citopatológica definitiva(2,5,6). Estas atipias pueden estar relacionadas a cambios benignos, pero que no llegan a cumplir todos los criterios necesarios para poderles dar una categoría diagnóstica.
En nuestro estudio se halló una frecuencia de ASC-H de 0,22%, lo cual concuerda con la literatura, que la reporta entre 0,13 y 1,49%. El Colegio Americano de Patólogos (CAP) en los Estados Unidos, en 2002-2003 comenta que la categoría ASC-H debe pertenecer al 0,2% del total de las interpretaciones citopatológicas; estos mismos resultados se encontraron en la India, Brasil(7,8) y en un estudio realizado en Venezuela, con 0,21%(5). Sin embargo, el estudio realizado por López-Alegría y col. muestra el resultado de 0,11% del total de Papanicolaous(9).
Los rangos de edades en los diferentes estudios oscilan entre 19 a 71 años. En nuestro estudio, el rango de edad de las pacientes con ASC-H fue de 22 a 70 años, siendo la media 43,8 años, lo cual guarda relación con la bibliografía revisada, donde la edad media se encuentra entre los 38,2 y 47,3 años(2,3,10). Es importante considerar que las pacientes con edad mayor o igual a 60 años constituyeron el 12% de los casos, ya que la mayoría de mujeres posmenopáusicas con ASC-H y estudio de virus papiloma humano de alto riesgo (hrHPV) negativo, tienen cambios relacionados a atrofia en el estudio histopatológico final(11); por lo tanto, es difícil la discriminación de las células displásicas debido a la inmadurez que presentan las células parabasales en un extendido atrófico(12).
La interpretación diagnóstica de ASC-H tiene un elevado valor predictivo positivo para LIEAG, es decir que, 24 a 94% de pacientes podrían tener este diagnóstico durante el seguimiento, en comparación con los casos de ASC-US, de los cuales solo 5 a 17% presentarán LIEAG(13). Según el estudio de Srodon y colaboradores, en 41% de los casos se detecta una lesión de alto grado(14).
En nuestro estudio encontramos que los resultados concuerdan con los de la literatura, el 42% de casos de ASC-H correspondió a LIEAG. Nogara y col. informaron una prevalencia de 23,7%(17), menor a la descrita por Kietpeerakool (61,2%)(15). Por su parte, Barreth y col. encontraron 65,6% de lesión intraepitelial escamosa de alto grado(16), y según el estudio de Nogara, 54,9% de las pacientes con ASC-H tuvieron LIEAG(17).
Morin y col. describen que el 16,1% de ASC-H correspondieron a NIC1 en comparación del 12% de nuestro estudio y que solo el 5,3% tuvo lesiones de alto grado(4). Un estudio en Colombia realizado por Hernández y col. obtuvo resultados distintos, ya que 52,6% de sus casos tuvieron resultado negativo en la biopsia, solo 26,5% pertenecieron a casos de alto grado y 3,47% a carcinoma invasor(3,6,10). En ese respecto, se considera que la colposcopia y la toma de muestra pueden ser principales factores(18) asociados a la discordancia citohistológica, además de la interpretación de la citología.
La importancia de conocer esta interpretación diagnóstica radica en el manejo que realizará el ginecólogo. La Guía de Manejo de la American Society of Colposcopy and Cervical Pathology (ASCCP) para Mujeres con Anormalidades Citológicas de Cérvix, del 2012, comenta que los casos con NIC2 y NIC3 son precedidos por una interpretación de ASC-H en la citopatología. Por esta razón, el manejo ante este resultado es la colposcopia y biopsia como si se tratara de una LIEAG(5,6), conducta avalada por la Organización Mundial de la Salud (OMS), la American Society of Clinical Oncology (ASCO) y la resolución gerencial de EsSalud del 2016 a nivel nacional(19-21).
La ASCCP comenta que el estudio molecular de VPH es positivo en la mayoría de mujeres con ASC-H; por esta razón se considera inadecuado indicarlo(20). Sin embargo, la guía del Ministerio de Salud de la Nación de Argentina sí considera la presencia de VPH para realizar o no la colposcopia y biopsia; en caso de esta ser negativa, se continúa según protocolo de tamizaje. En el caso de las mujeres posmenopaúsicas, es adecuado mejorar el trofismo antes de la siguiente citología(21).
Los estudios realizados en relación al tema en nuestro país son escasos. Estos no se encuentran en revistas indexadas y/o presentan limitaciones metodológicas.
Si bien se cuenta con una gran cantidad de muestras de citología cérvico-vaginal, la falta de un sistema de base de datos actualizado y un óptimo sistema de archivo de láminas hace que el presente estudio tenga limitaciones, las cuales podrían subsanarse de preferencia con un estudio prospectivo.
Finalmente se concluye que la correlación entre los resultados de ASC-H y las lesiones intraepiteliales de alto grado (NIC2 y NIC3) en nuestro estudio concuerda con la bibliografía revisada.
Se recomienda ampliar la población con la casuística de diversas instituciones, para descentralizar la información. Se debe utilizar el Sistema de Bethesda para el informe citopatológico a fin de estandarizar resultados y permitir hacer los estudios comparables.
Agradecimientos
A la Dra. Gloria Campoverde, Dr. Rubén Sáenz, Dra. Rosa Meléndez, Departamento de Anatomía Patológica del HNGAI.
Las autoras de este material declaran que el presente estudio no ha sido publicado por alguna otra revista.
Se obtuvo el consentimiento de la institución para tomar los datos de la presente investigación.
Este estudio fue financiado por las autoras.
Conflictos de interés
Las autoras declaran no tener conflictos de interés
Referencias Bibliográficas
1. Venegas Ojeda D, Medina Osis JL, Guerrero León PC, Cruz Martínez A. Análisis de la situación del cáncer en el Perú 2013. Lima: MINSA/DGE (2013). [ Links ]
2. Mokhtar GA, Delatour NL, Assiri AH, Gilliatt MA, Senterman M, Islam S. Atypical squamous cells, cannot exclude highgrade squamous intraepithelial lesion: Cytohistologic correlation study with diagnostic pitfalls. Acta Cytol. 2008 Mar- Apr;52(2);169-77. [ Links ]
3. Haratian N, Izadi Mood A. Atypical squamous cells of undetermined significance: A cytohistologic study. Acta Med Iránica, 2004;42(4):195-299. [ Links ]
4. Barcelos AC, Michelin MA, Adad SJ, Murta EF, et al. Atypical squamous cells of undetermined significance: Bethesda classification and association with human papillomavirus. Infect Dis Obstet Gynecol. 2011;2011:904674. Doi: dx.doi. org/10.1155/2011/904674. [ Links ]
5. López de Sánchez M. Infección por virus papiloma humano en pacientes con células escamosas atípicas de un programa de pesquisa de cáncer cervical. Obstet Ginecol. 2012;72(4):19-27. [ Links ]
6. Tangjitgamol S, Kaimook G. Significance of atypical squamous cells and atypical glandular cells: similar but dissimilar. Thai J Obstet Gynaecol. 2011;19(2):81-7. [ Links ]
7. Gupta S, Sodhani P, Chachra KL, Singh V, Sehgal A. Outcome of "Atypical squamous cells" in a cervical cytology screening program: implications for follow up in resource limited settings. Diagn Cytopathol. 2007;35(11):677-80. Doi: 10.1002/ dc.20719. [ Links ]
8. Okonda S, Wright C, Michelow P. The status of cervical cytology in Swaziland, Southern Africa: a descriptive study. Cytojournal. 2009;6:14. Doi: 10.4103/1742-6413.54916. [ Links ]
9. Lopez-Alegria F, Soares De Lorenzi D, Poblete Quezada O. Follow-up of women with atypical squamous cells cannot exclude high-grade squamous intraepithelial lesions (ASC-H). Sao Paulo Med J. 2014;132(1):15-22. Doi: dx.doi. org/10.1590/1516-3180.2014.1321597. [ Links ]
10. Hernández-Tiria M C, Castillo-Zamora MF. Prevalencia del resultado de citología de células escamosas atípicas que no excluye lesión intraepitelial de alto grado (ASC-H), en dos instituciones de Bogotá (Colombia), 2006-2013. Rev Colombiana Obstet Ginecol. 2015;66(1):32-6. Doi: dx.doi.org/10.18597/ rcog.5. [ Links ]
11. Barreth D, Schepansky A, Capstick V, Johnson G, Steed H, Faught W. Atypical squamous cells-cannot exclude highgrade squamous intraepithelial lesion (ASC-H): a result not to be ignored. J Obstet Gynaecol Can. 2006 Dec;28(12):1095-8. [ Links ]
12. Nayar R, Wilbur D. El Sistema de Bethesda para informar la citología cervical. Buenos Aires. Ediciones Journal. 2016:110. [ Links ]
13. Liman AK, Giampoli EJ, Bonfiglio TA. Should women with atypical squamous cells, cannot exclude high-grade squamous intraepithelial lesion, receive reflex human papillomavirus- DNA testing? Cancer (Cancer Cytopathology). 2005 Dec 25;105(6):457-60. [ Links ]
14. Srodon M, Parry Dilworth H, Ronnett BM. Atypical squamous cells, cannot exclude high-grade squamous intraepithelial lesion: diagnostic performance, human papillomavirus testing, and follow-up results. Cancer. 2006 Feb 25;108(1):32-8. [ Links ]
15. Kietpeerakool C, Srisomboon J, Tantipalakor C, Suprasert P, Khunamornpong S, Nimmanhaeminda K, Siriaunkqui S. Underlying pathology of women with "atypical squamous cells, cannot exclude high-grade squamous intraepithelial lesion" smears, in a region with a high incidence of cervical cancer. J Obstet Gynaecol Res. 2008 Apr;34(2):204-9. doi: 10.1111/j.1447-0756.2008.00758.x. [ Links ]
16. Barreth D, Schepansky A, Capstick V, Johnson G, Steed H, Faught W. Atypical squamous cells-cannot exclude highgrade squamous intraepithelial lesion (ASC-H): a result not to be ignored. J Obstet Gynaecol Can. 2006 Dec;28(12):1095-8. [ Links ]
17. Nogara PRB, Manfroni LAR, Consolaro MEL. Cervical cytology of atypical squamous cells cannot exclude high-grade squamous intraepithelial lesion (ASC-H): histological results and recurrence after a loop electrosurgical excision procedure. Oct 2011;284(4):965–71. DOI 10.1007/s00404-010-1731-7. [ Links ]
18. Ramzan A, Meneses T, Sharifian M, Ren X, Yan L, Barr N, et al. Clinical factors that predict discrepancy between cervical cytology and colposcopically directed biopsies. Intern J Gynecol Obstet Reprod Med Res. 2014;1(1):23-5. Doi : dx.doi. org/10.1016/j.ygyno.2014.07.023. [ Links ]
19. Directiva Nº2 EsSalud 2016. Detección temprana del cáncer de cuello uterino en EsSalud.Lima-Perú. 2016. [ Links ]
20. Massad LS, Einstein MH, Huh W, Katki HA, Kinney WK, et al. Guidelines for the management of abnormal cervical cancer screening tests and cancer precursors. American Society for Colposcopy and Cervical Pathology. J Lower Genital Tract Dis, 2014;17(5):S1-S27. [ Links ]
21. Arrossi S, Paul L, Thouyaret L. Prevención del cáncer cervicouterino: Recomendaciones para el tamizaje, seguimiento y tratamiento de mujeres en el marco de programas de tamizaje basados en el test de VPH. Actualización 2015. Ministerio de Salud de la Nación (Argentina) . Instituto Nacional del Cáncer. [ Links ]
Correspondencia:
Dra. Caddie Dy Laberiano Fernández , Av. Domingo Orue 908- Surquillo
• 242 4812
Citar como: Laberiano Fernández C, Gamarra Chevarría MF, Velazco Cabrejos S. Correlación citohistológica de ASC-H en el Hospital Nacional Guillermo Almenara Irigoyen durante el periodo enero 2013 a julio 2015. Rev Peru Ginecol Obstet. 2017;63(4):547-551
Recibido: 4 mayo 2017
Aceptado: 13 setiembre 2017