Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Ginecología y Obstetricia
versión On-line ISSN 2304-5132
Rev. peru. ginecol. obstet. vol.63 no.4 Lima oct./dic. 2017
ARTÍCULO DE REVISIÓN
Diagnóstico de preeclampsia: antiangiogénesis, el nuevo estándar
Diagnosis of preeclampsia: Antiangiogenesis, the new standard
Rommel Omar Lacunza Paredes1
1. Médico Gineco-Obstetra, Hospital Nacional Daniel Alcides Carrión, Callao, Perú; Centro de Medicina Fetal CENMEF, Lima, Perú; Grupo de Medicina Materno Fetal Fetalia
RESUMEN
El reciente valor que han tomado los factores antiangiogénicos en la fisiopatología de la preeclampsia y por ello en el entendimiento de las manifestaciones multisistémicas de esta enfermedad nos está acercando a la aplicación clínica de los valores laboratoriales, tanto para el diagnóstico, valoración de gravedad y predicción o descarte de la preeclampsia. Revisaremos brevemente algunos alcances recientemente propuestos para la aplicación clínica.
Palabras clave. Preeclampsia, Angiogénesis, sFlt-1, PlGF.
ABSTRACT
The recent importance of antiangiogenic factors in the pathophysiology of preeclampsia and in the understanding of the multisystem manifestations of this disease is bringing closer the clinical application of laboratory values for the diagnosis, assessment of severity and prediction of preeclampsia. We will briefly review some recent examples in clinical application.
Keywords: Preeclampsia, Angiogenesis, sFlt-1, PlGF.
Introducción
Dada la gran complejidad de las alteraciones moleculares en la preeclampsia, es difícil entender por qué su definición es en la actualidad tan 'simple' al basarse en los clásicos criterios de hipertensión y proteinuria, que en realidad reflejan el daño endotelial tanto en el sistema vascular como en el glomérulo(1). Sabemos bien que la preeclampsia afecta otros órganos y por ello recientemente el American College of Obstetricians and Gynecologists ACOG(2) intenta reflejar la naturaleza multisistémica de la enfermedad incluyendo en la definición las alteraciones a niveles renal, hepático, hematológico, neurológico y pulmonar. Sin embargo, no podemos dejar de mencionar que esta definición aun está enfocada únicamente en la etapa más tardía de la enfermedad, cuando la sintomatología es florida y por ende el daño endotelial está establecido, situándonos en una posición que únicamente nos permitirá el control de las complicaciones. El reto es entonces encontrar una mejor definición de preeclampsia, basada en reflejar los estadios iniciales de la disfunción endotelial (estadio asintomático) y no ya el estadio clínico.
Basados en la teoría que propone a los factores antiangiogénicos como el origen de la disfunción endotelial en la preeclampsia, distintos estudios comenzaron a evaluar las alteraciones laboratoriales tanto de la sFlt-1 (soluble Fms-like tyrosine kinase), la endoglina soluble y el PlGF (placental growth factor) en las pacientes con preeclampsia. Sabemos que los valores de sFlt-1 son bajos en la gestación normal hasta que empiezan a elevarse entre las 33 y 36 semanas; conjuntamente con ello vemos un descenso del PlGF progresivamente hasta el término(3). En las gestantes con preeclampsia existe un aumento de la producción placentaria de sFlt-1, posiblemente en relación a hipoxia placentaria, así como también una rápida normalización luego del parto de la placenta(3,4). Se ha encontrado que la elevación de los factores antiangiogénicos precede a la aparición de los síntomas y signos clínicos de la preeclampsia en varias semanas, brindándonos una oportunidad para un diagnóstico muy precoz(5-8).
Criterio diagnóstico
Surge entonces la pregunta ¿es mejor diagnosticar la preeclampsia antes que sea clínicamente evaluable? ¿son los factores antiangiogénicos una mejor prueba que los criterios actuales?
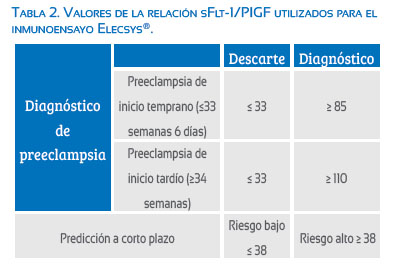
En un estudio multicéntrico en 351 pacientes se evaluó el rendimiento de sFlt-1, PlGF y sFlt-1/PlGF como pruebas diagnósticas en la preeclampsia, encontrando que el área bajo la curva ROC fue respectivamente 0,91, 0,92 y 0,95, por lo que se evidencia que es mejor la relación sFlt-1/PlGF que la medida de los factores angiogénicos aislados en el diagnóstico de la preeclampsia(9). Así mismo el estudio multicéntrico de Verlohren(10) en 1 149 gestantes que utilizó el inmunoensayo automático de Elecsys (Roche), demuestra que un punto de corte de 85 de la relación sFlt-1/PlGF tiene un buen rendimiento para el diagnóstico de preeclampsia en cualquier edad gestacional (sensibilidad 75,6%, especificidad 95,5%), además de diferenciar tanto la preeclampsia de inicio temprano (≤ 34 semanas) como la de inicio tardío (≥ 34 semanas). Queda en evidencia que la relación de sFlt-1/PlGF tiene mejor rendimiento en la preeclampsia de inicio temprano (sensibilidad 88%, especificidad 99,5%), recomendando que el punto de corte para el diagnóstico de preeclampsia de inicio tardío debería ser 110. Se toma en cuenta que estos valores buscan diagnosticar preeclampsia cuando aun no se cumplen los criterios clínicos convencionales de la preeclampsia. Entonces, ¿cuáles podrían ser las pacientes candidatas a ser testadas? Se puede tomar en cuenta los criterios utilizados por el estudio PROGNOSIS como una aproximación a la aplicación clínica(11,12) (tabla 1).
En otro estudio, Verlohren muestra que los trastornos hipertensivos gestacionales, como hipertensión gestacional e hipertensión crónica, tienen valores promedio de sFlt-1/PlGF mayores a las gestantes normales (53 y 31, respectivamente), pero siendo siempre menores al punto de corte ≥85 propuesto para el diagnóstico de la preeclampsia(13). Esto pone de manifiesto que existe en estas patologías desequilibrio antiangiogénico, pero muy leve en comparación a la preeclampsia. Adicionalmente, permite establecer como punto de corte 85 para una adecuada diferenciación de la preeclampsia de otros trastornos hipertensivos de la gestación, en un posible escenario de aplicación clínica en el cual es necesario estos diagnósticos diferenciales(12).
Predicción de severidad
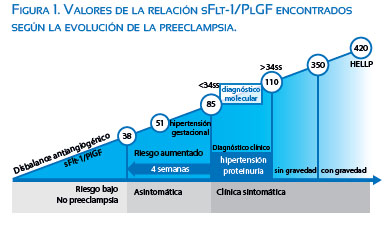
También se ha podido observar que los valores de la relación sFlt-1/PIGF se correlacionan con la gravedad de la enfermedad. Así por ejemplo, el estudio Verlohren encuentra que la media hallada en la preeclampsia sobreagregada fue 75,4, en la preeclampsia sin severidad 116, en preeclampsia con severidad 350 y en el síndrome HELLP 420, lo que motiva a pensar que a mayor desequilibrio antiangiogénico mayor severidad de la enfermedad(10).
Rana(14), en 616 gestaciones únicas con sospecha de preeclampsia, determinó que la elevación de sFlt-1/PlGF ≥85 en la evaluación inicial predijo mejor el resultado materno adverso (hipertensión sostenida, alanino aminotransferasa (ALT) ≥80, plaquetas ≤100 000, coagulación intravascular diseminada (CID), desprendimiento prematuro de placenta (DPP), edema agudo de pulmón, hemorragia cerebral, convulsiones, falla renal aguda o muerte materna). También muestra que la predicción de morbilidad únicamente tomando en cuenta hipertensión + proteinuria llega a 0,84 del área bajo la curva ROC. Pero, si se adiciona a estos la relación sFlt-1/PlGF, la predicción llega a 0,93 en las gestaciones menores de 34 semanas. En los casos con valores de sFlt-1/PlGF ≥85, el parto ocurrió en 86% en las siguientes dos semanas en comparación a valores ≤85, donde solo ocurrió en 15% en las gestantes con menos de 34 semanas. Estos hallazgos abren una oportunidad de poder identificar pacientes con riesgo alto de complicaciones antes de las 34 semanas, tributarias de corticoterapia, traslado a centros de alta complejidad y término de la gestación.
En la misma línea de hallazgos, se ha encontrado que valores de la relación sFlt-1/PlGF por encima de 655 en la preeclampsia de inicio temprano o mayores de 201 en la preeclampsia de inicio tardío se asocian con la necesidad de terminar la gestación en las próximas 48 horas, expresando así la severidad de la enfermedad y la morbilidad asociada(12,13).
Predicción a corto plazo
El estudio PROGNOSIS(11) buscó determinar si la a relación sFlt-1/PlGF puede predecir o descartar que las gestantes desarrollaran preeclampsia. Para ello enroló a 1 273 gestantes con sospecha de preeclampsia y determinó el riesgo de padecer de preeclampsia en una o cuatro semanas siguientes. El punto de corte de la relación sFlt-1/ PlGF para desarrollar preeclampsia en la primera semana fue 87,8 y para cuatro semanas, 59,4. Cuando se evaluó un punto de corte ≤ 38 para descartar la enfermedad, se encontró un valor predictivo negativo muy alto (99,3 IC95: 97,9 a 99,9) para desarrollar preeclampsia en la semana siguiente. En la práctica clínica esto podría permitir descartar fácilmente preeclampsia al menos con una semana de anticipación, evitando hospitalizaciones e intervenciones innecesarias.
Dragan(15) aplicó en población con riesgo bajo el punto de corte de 38 para la predicción de preeclampsia, intentando determinar la mejor edad para el tamizaje. Analizó 8 063 gestantes con 31 a 34 semanas y 3 703 gestantes con 35 a 37 semanas, evaluando el momento del parto con preeclampsia en ≤ 1 semana, ≤ 4 semanas o ≥ 4 semanas. La prevalencia de preeclampsia en esta población fue baja (3%), la tasa de detección fue mejor entre 35 y 37 semanas en comparación con 31 a 34 semanas (80% y 75,9%, respectivamente), presumiblemente debido al normal aumento de la relación sFlt-1/PlGF con la edad gestacional. La tasa de detección entre las 35 a 37 semanas fue 85,7% para el desarrollo de preeclampsia en ≤ 1 semana y de 79,5% para ≤ 4 semanas. El aporte de este estudio radica en abrir la oportunidad de identificar gestantes con sFlt-1/PlGF ≥38 que se constituirían como población de riesgo alto y que deberían requerir control estrecho en las próximas 4 semanas.
Conclusión
Con estos resultados es muy prometedor el uso de los factores antiangiogénicos en las pacientes en riesgo de desarrollar preeclampsia. Así lo reconoce la guía NICE(16), que considera su aplicación en estas circunstancias, aunque aun no recomienda su uso en sustitución de las definiciones vigentes de preeclampsia y nos propone también valores a tomar en cuenta para la interpretación de los resultados (tabla 2).
Al ver los valores de sFlt-1/PlGF en perspectiva, entendemos fácilmente que es el grado de desequilibrio antiangiogénico lo que determinará el momento de la evolución de la enfermedad en que nos encontramos (figura 1).
En definitiva, la futura definición de la disfunción endotelial en la gestación denominada actualmente preeclampsia va camino a ser propuesta de una forma mucho más molecular (acorde al momento histórico de la medicina) buscando detectar estadios asintomáticos con predicción a corto y largo plazo, no solo de la ocurrencia de la sintomatología, sino también la severidad de las complicaciones.
Fuente de financiamiento: autofinanciado
Conflicto de interés: ninguno
Referencias Bibliográficas
1. Li Z, Zhang Y, Ying Ma J, Kapoun AM, Shao Q, et al. Recombinant vascular endothelial growth factor 121 attenuates hypertension and improves kidney damage in a rat model of preeclampsia. Hypertension. 2007;50:686-92. doi: 10.1161/hypertensionaha.107.092098. [ Links ]
2. American College of Obstetricians and Gynecologists. Task force on Hypertension in pregnancy. Hypertension in pregnancy. Report of the American College of Obstetricians and Gynecologists' Task Force on Hypertension in Pregnancy. Obstet Gynecol. 2013 Nov;122(5):1122-31. doi: 10.1097/01.AOG.0000437382.03963.88. [ Links ]
3. Schrey-Petersen S, Stepan H. Anti-angiogenesis and preeclampsia in 2016. Curr Hypertens Rep. 2017;19:6 doi: 10.1007/s11906-0170706-5. [ Links ]
4. Nevo O, Soleymanlou N, Wu Y, Xu J, Kingdom J, Many A, Zamudio S, Caniggia I. Increased expression of sFlt-1 in in vivo and in vitro models of human placental hypoxia is mediated by HIF-1. Am J Physiol Regul Integr Comp Physiol. 2006;291(4):1085-93. Doi: 10.1152/ajpregu.00794.2005. [ Links ]
5. Maynard S, Epstein FH, Karumanchi SA. Preeclampsia and angiogenic imbalance. Annu Rev Med 2008;59:61-78. Doi: 10.1146/annurev.med.59.110106.214058. [ Links ]
6. McKeeman GC, Ardill JE, Caldwell CM, Hunter AJ, McClure N. Soluble vascular endothelial growth factor receptor-1 (sFlt-1) is increased throughout gestation in patients who have preeclampsia develop. Am J Obstet Gynecol. 2004;191:1240-6. doi: 10.1016/j. ajog.2004.03.004. [ Links ]
7. Levine RJ, Maynard SE, Qian C, Lim KH, England LJ, Yu KF, Schisterman EF, et al. Circulating angiogenic factors and the risk of preeclampsia. N Engl J Med. 2004;350:672-83 doi: 10.1056/NEJMoa031884 . [ Links ]
8. Lai J, Garcia-Tizon Larroca S, Peeva G, Poon LC, Wright D, Nicolaides KH. Competing risks model in screening for preeclampsia by serum placental growth factor and soluble fms-Like tyrosine kinase-1 at 30-33 weeks' gestation. Fetal Diagn Ther. 2014;35(4):240-8. doi: 10.1159/000359968. [ Links ]
9. Verlohren S, Galindo A, Schlembach D, Zeisler H, Herraiz I, et al. An automated method for the determination of the sFlt-1/PIGF ratio in the assessment of preeclampsia. Am J Obstet Gynecol. 2010;202:161.e1-11. Doi: 10.1016/j.ajog.2009.09.016. [ Links ]
10. Verlohren S, Herraiz I, Lapaire O, Schlembach D, Zeisler H, et al. New gestational phase-specific cutoff values for the use of the soluble fms-like tyrosine kinase-1/placental growth factor ratio as a diagnostic test for preeclampsia. Hypertension. 2014;63(2):346-52. doi: 10.1161/hypertensionaha.113.01787. [ Links ]
11. Zeisler H, Llurba E, Chantraine F, Vatish M, Staff AC, et al. Predictive value of the sFlt-1:PlGF ratio in women with suspected preeclampsia. N Engl J Med. 2016;374(1):13-22. doi: 10.1056/nejmoa1414838. [ Links ]
12. Stepan H, Herraiz I, Schlembach D, Verlohren S, Chantraine F, et al. Implementation of the sFlt1/PIGF ratio for prediction and diagnosis of pre-eclampsia in singleton pregnancy: implications for clinical practice. Ultrasound Obstet Gynecol. 2015;45(3):241-6. doi: 10.1002/uog.14799. [ Links ]
13. Verlohren S, Herraiz I, Lapaire O, Schlembach D, Moertl M, et al. The sFlt1/PIGF ratio in different types of hypertensive pregnancy disorders and its prognostic potential in preeclamptic patients. Am J Obstet Gynecol. 2012;206:58.e1-8. Doi:10.1016/j.ajog.2011.07.037. [ Links ]
14. Rana S, Powe CE, Salahuddin S, Verlohren S, Perschel FH, et al. Angiogenic factors and the risk of adverse outcomes in women with suspected preeclampsia. Circulation. 2012;125(7):911-9. doi: 10.1161/circulationaha.111.054361. [ Links ]
15. Dragan I, Wright D, Fiolna M, Leipold G, Nikolaides KH. Development of pre-eclampsia within 4 weeks of sFlt1/PIGF ratio ≥38: comparison of performance at 31-34 vs 35-37 weeks gestation. Ultrasound Obstet Gynecol. 2017;49:209-12. doi:10.1002/uog.17310. [ Links ]
16. National Institute for Health and Care Excellence NICE. PlGF-based testing to help diagnose suspected preeclampsia (Triage PlGF test, Elecsys immunoassay sFlt-1/PlGF ratio, DELFIA Xpress PlGF 1-2-3 test, and Brahms sFlt-1 Kryptor/BRAHMS PlGF plus Kryptor PE ratio). Published May 2016, N. Guidelines, Editor. https://www.nice. org.uk/guidance/dg23. [ Links ]
Correspondencia:
Dr. Rommel Omar Lacunza Paredes
Av. Guardia Chalaca 2176, Bellavista. Callao
985 436 784
drrlacunza@hotmail.com
Citar como: Lacunza Paredes RO. Diagnóstico de preeclampsia: anti-angiogénesis, el nuevo estándar. Rev Peru Ginecol Obstet. 2017;63(4):623-626
Recibido: 22 agosto 2017
Aceptado: 10 octubre 2017