Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Ginecología y Obstetricia
versión On-line ISSN 2304-5132
Rev. peru. ginecol. obstet. vol.64 no.1 Lima ene./mar. 2018
CASO CLÍNICO
Síndrome en espejo como manifestación del desequilibrio angiogénico. Apropósito de un caso
The mirror syndrome as a manifestation of angiogenic imbalance, a propos of a case
Rommel Omar Lacunza Paredes1,2,3,a, Arturo Paucarchuco Tapara1,b
1. Hospital Nacional Daniel Alcides Carrión, Callao, Perú
2. Centro de Medicina Fetal, CENMEF, Lima, Perú
3. Grupo de Medicina Materno Fetal: Fetalia
a. Médico Gineco-Obstetra
b. Médico residente de GinecoObstetricia Universidad Nacional Mayor de San Marcos, Lima, Perú
RESUMEN
El síndrome en espejo es una entidad obstétrica poco frecuente, cuya triada clásica es hidropesía fetal, edema materno generalizado y placentomegalia. Presentamos el caso de una gestante de 25 semanas, con diagnóstico de hidropesía fetal por anemia severa y criterios de preeclampsia severa con óbito fetal, en el contexto del síndrome en espejo. Revisamos la literatura con énfasis en la anti-angiogénesis como origen fisiopatológico de la enfermedad.
Palabras clave. Síndrome en espejo, Angiogénesis, Hidropesía fetal.
ABSTRACT
The mirror syndrome is a rare obstetric condition whose classical triad is fetal hydrops, generalized maternal edema and placentomegaly. We present the case of a 25 weeks pregnant woman with diagnosis of fetal hydrops due to severe anemia presenting criteria of severe preeclampsia with fetal death, in the context of mirror syndrome. We review the literature with emphasis on anti-angiogenesis as the pathophysiological origin of the disease.
Keywords: Mirror syndrome, Angiogenesis, Fetal hydrops.
Introducción
El síndrome de Ballantyne es una enfermedad poco frecuente, también conocida como síndrome en espejo (mirror syndrome), término acuñado por O´Driscoll en 1956, al observar que la sintomatología materna (edema generalizado) reflejaba la patología fetal (hidropesía). El primer caso fue descrito en 1892 por John W. Ballantyne, con la triada clásica caracterizada por hidropesía fetal, edema materno generalizado y placentomegalia. Es diagnosticado en el segundo e inicios del tercer trimestre y conlleva elevada morbimortalidad perinatal. Las manifestaciones clínicas son variables, pero generalmente las pacientes presentan edema periférico, rápida ganancia de peso, disnea progresiva, hipertensión y anemia dilucional(1,2). En el presente reporte revisamos la literatura con énfasis en la angiogénesis como origen fisiopatológico del síndrome en espejo.
Presentación del caso
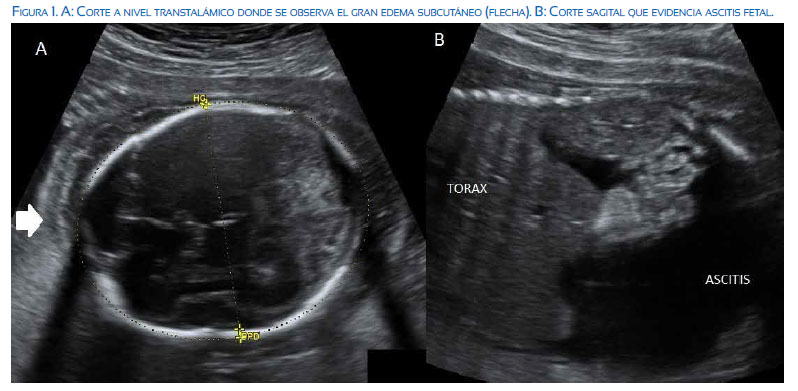
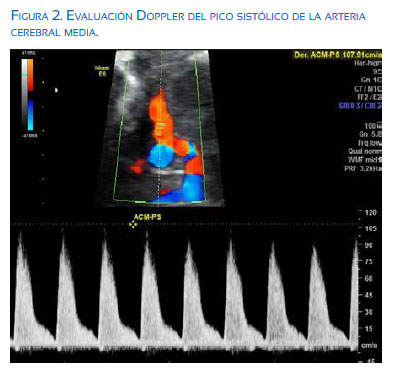
Paciente de 19 años, G2 P1011, sin antecedentes de importancia. Grupo sanguíneo O Rh +, virus de inmunodeficiencia no reactivo, VDRL no reactivo. Gestación de 24 semanas 5 días por ecografía del primer trimestre, referida con el diagnóstico de hidropesía fetal, fue hospitalizada para estudios. Al examen físico de ingreso presentó presión arterial (PA) 110/70 mmHg, frecuencia cardiaca 84 por minuto, altura uterina 25 cm, latidos fetales 136 por minuto. La ecografía mostró gestación única de 26 semanas por biometría fetal, ponderado fetal de 915 g, edema subcutáneo en todo el cuerpo, derrame pericárdico, ascitis masiva, sin anomalías estructurales cardiacas, visión de cuatro cámaras del corazón con dilatación leve de la aurícula derecha y reflujo tricuspídeo holosistólico, velocidad pico de 94 cm/s, ductus venoso IP 0,49, arteria cerebral media con pico sistólico de 107 cm/seg (mayor 1,5 Mom para la edad gestacional), placenta engrosada de 66 mm, líquido amniótico normal. Se diagnosticó hidropesía y anemia fetal (figuras 1 y 2) y se solicitó serología TORCH y parvovirus B19, no realizados por falta de recursos económicos. En las siguientes 48 horas cursó con picos de hipertensión PA 140/90 mmHg, hemoglobina 8 g/ dL, urea 21 mg/dL, creatinina 0,71 mg/dL, TGO 35, DHL 386, bilirrubina total 0,28 y proteinuria en 24 horas de 294 mg. Al tercer día inició tos productiva, fiebre 38°C, hemoglobina 6,6 g/dL; se auscultaron crépitos basales en el hemitórax izquierdo. Los neumólogos la catalogaron como neumonía intrahospitalaria, pasó a su servicio para manejo por 5 días, sin mostrar cambios. Retornó a obstetricia al sexto día, con cefalea, PA 150/100 mmHg, oliguria con diuresis de 0,33 mL/kg/h, proteinuria en 24 horas de 2 251 mg, hemoglobina 8,3 mg/dL (post transfusión de un paquete globular), plaquetas 145 000, TGO 32, TGP 12, DHL 531, creatinina 0,87 y ecografía que mostró óbito fetal. Frente a estos hallazgos, se decidió culminar la gestación por preeclampsia severa. El recién nacido muerto de sexo masculino de 1 000 g de peso, tenía hidropesía, placenta edematizada de gran tamaño, líquido ascítico materno con volumen aproximado de 1 000 mL. Pasó a UCI por hipertensión arterial de difícil control (PA: 178/106 mmHg), hemoglobina 6,7 mg/dL, plaquetas 172 000, creatinina 0,69, TGO 20 y DHL 528. Se transfundió dos paquetes globulares y pasó a las 48 horas a hospitalización de obstetricia. Fue dada de alta con evolución favorable al tercer día postoperatorio, manteniendo presiones arteriales normales con el tratamiento antihipertensivo. La placenta pesó 730 g, con vellosidades hidrópicas e inmaduras. No se realizó la necropsia fetal a solicitud de paciente.
Discusión
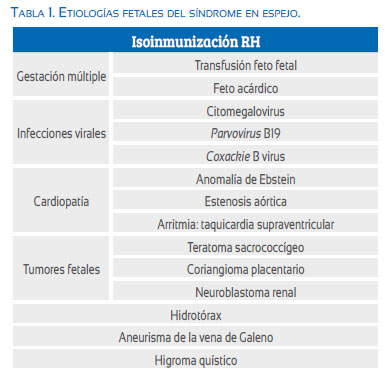
La hidropesía fetal es expresión final de falla cardiaca y son muchas las patologías fetales que la pueden producir. En los últimos años se han descrito varias enfermedades fetales asociadas al síndrome en espejo (tabla 1), siendo las más frecuentes la anemia fetal por isoinmunización Rh (17%), síndrome de transfusión feto-fetal (13%) e infección por Parvovirus B19 (12%)(1,2). La gran diversidad de etiologías descritas no contribuye al esclarecimiento del origen de los síntomas maternos; por ello debemos centrarnos en la afectación común en todos los casos: edema placentario por hidropesía fetal.
Es difícil establecer un cuadro clínico constante en el síndrome en espejo al variar mucho la sintomatología materna: edema-aumento de peso (84%), hipertensión (60%), anemia dilucional (51%), disnea-edema de pulmón (30%), elevación del ácido úrico-creatinina (20%), alteración de enzimas hepáticas (19%), insuficiencia renal-oliguria (15%), ascitis, proteinuria, cefalea, trastornos visuales, trombocitopenia y náuseas-vómitos(1,2). Este conjunto de signos y síntomas asemejan en mucho a la clínica de la preeclampsia, pero con menor intensidad. Como podemos ver en el caso presentado, la evolución mostró el lento establecimiento del síndrome en espejo con empeoramiento progresivo, hasta llegar a cumplir criterios de preeclampsia severa.
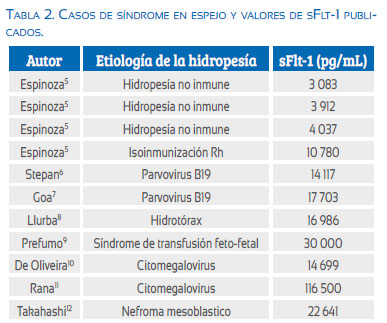
Dada la similitud de síntomas maternos, podemos proponer que estas dos patologías comparten fenómenos fisiopatológicos comunes que conlleven en ambas a la producción de disfunción endotelial. Actualmente se conoce que el origen de la disfunción endotelial en la preeclampsia radica en el desequilibrio antiangiogénico, el cual es producido por la hipoxia a nivel del espacio velloso(3). Basados en el concepto que los fetos con hidropesía desarrollan gran edema placentario (por ende, de las vellosidades coriales), recientemente se propone que este edema a nivel del espacio velloso generaría fenómenos hipóxicos con alteración en el intercambio de oxígeno, generando desequilibrio angiogénico(4). Inicialmente, Espinoza(5) encuentra elevación en suero materno de los niveles de sFlt-1(soluble Fms-like tyrosine kinase) por encima del percentil 95 en cuatro casos de hidropesía, con edema de las vellosidades coriales y sobreexpresión de mARN para sFlt-1 en el trofoblasto; proponiendo al edema de las vellosidades coriales como origen del desequilibrio antiangiogénico en el síndrome en espejo.
Posteriores comunicaciones han documentado este fenómeno de forma más fehaciente. Stepan(6) presenta un caso de hidropesía por parvovirus B19 con anemia severa que al ser sometido a dos transfusiones intrauterinas revierte la hidropesía y la sintomatología materna (hipertensión severa y proteinuria), encontrando en el control a las 10 semanas reducción marcada de los niveles de sFlt- 1. Goa(7) de igual forma en un caso por parvovirus B19 con anemia severa, luego de dos transfusiones intrauterinas logró resolución de la hidropesía y la desaparición de los síntomas maternos (edema, proteinuria, anemia dilucional, hiperuricemia, elevación de las enzimas hepáticas), con reducción paulatina de los niveles de sFlt-1 y elevación de PlGF (placental growth factor) a niveles normales y la resolución de los síntomas maternos. Llurba(8) comunica un feto afectado por hidrotórax bilateral que desarrolló hidropesía; luego de la colocación de shunt pleuro-amniótico se resolvió la hidropesía y los síntomas maternos desaparecieron, asociándose a un descenso de los niveles de sFlt-1 y endoglina, con elevación significativa del PlGF. Otros reportes refuerzan estos hallazgos (tabla 2)(5-12). Esta serie de casos permiten sugerir que el síndrome en espejo sería una manifestación del desequilibrio antiangiogénico generado por el edema placentario; al corregir la causa fetal que ocasiona la hidropesía se revierten los fenómenos fisiopatológicos y se restituye el equilibrio angiogénico. Lamentablemente, en el caso presentado no se logró determinar la causa de hidropesía y el fallecimiento del producto empeoró el cuadro, siendo necesario el inmediato término de la gestación.
El pronóstico fetal en el síndrome en espejo es pobre, con una mortalidad global de 67%, muerte intrauterina de 57% y mortalidad neonatal hasta de 34%. El pronóstico mejora ostensiblemente cuando se logra el tratamiento para la patología fetal específica (mortalidad luego de tratamiento fetal 28%)(1,2).
En conclusión, el verdadero manejo del síndrome en espejo debe basarse en un adecuado diagnóstico de la patología fetal que lo produce, lo que permitirá establecer tratamientos fetales (reversión del edema placentario) que conlleven a la resolución del cuadro materno.
Fuente de financiamiento: Autofinanciado
Conflicto de interés: ninguno
El material contenido en el manuscrito no ha sido publicado previamente o remitido a otra revista biomédica.
Citar como: Lacunza Paredes RO, Paucarchuco Tapara A. Síndrome en espejo como manifestación del desequilibrio angiogénico. A propósito de un caso. Rev Peru Ginecol Obstet. 2018;64(1):99-102
Referencias Bibliográficas
1. Allarakia S, Khayat HA, Karami MM, Aldakhil AM, Kashi AM, et al. Characteristics and management of mirror syndrome: a systematic review (1956-2016). J Perinat Med. 2017. DOI: 10.1515/jpm-2016-0422. [ Links ]
2. Braun T, Brauer M, Fuchs I, Czernik C, Dudenhausen JW, Henrich W, et al. Mirror syndrome: a systematic review of fetal associated conditions, maternal presentation and perinatal outcome. Fetal Diagn Ther. 2010;27:191- 203. DOI: 10.1159/000305096. [ Links ]
3. Espinoza J. Angiogenic imbalances in the pathogenesis of pregnancy complications. Fetal Matern Med Review. 2014;25:42-58. doi: 10.1017/S0965539514000096. [ Links ]
4. Carbillon L, Oury JF, Guerin JM, Azancot A, Blot P. Clinical biological features of Ballantyne syndrome and the role of placental hydrops. Obstet Gynecol Surv. 1997;52:310-4. DOI: 10.1097/00006254-199705000-00023. [ Links ]
5. Espinoza J, Romero R, Nien JK, Kusanovic JP, Richani K, Gomez R,et al. A role of the anti-angiogenic factor sVEGFR-1 in the "mirror syndrome" (Ballantyne's syndrome). J Matern Neonatal Med. 2006;19:607-13. DOI: 10.1080/14767050600922677. [ Links ]
6. Stepan H, Renaldo F. Elevated sFlt1 level and preeclampsia with parvovirus-induced hydrops. N Engl J Med. 2006;354:1857-8. DOI: 10.1056/nejmc052721. [ Links ]
7. Goa S, Mimura K, Kakigano A, Tomimatsu T. Normalisation of angiogenic imbalance after intra-uterine transfusion for mirror syndrome caused by parvovirus B19. Fetal Diagn Ther. 2013;34:176-9. DOI: 10.1159/000348778. [ Links ]
8. Llurba E, Marsal G, Sanchez O, Dominguez C, Alijotas-Reig J,Carreras E, et al. Angiogenic and antiangiogenic factors before and after resolution of maternal mirror syndrome. Ultrasound Obstet Gynecol. 2012;40:367-9. DOI: 10.1002/uog.10136. [ Links ]
9. Prefumo F, Pagani G, Fratelli N, Benigni A, Frusca T. Increased concentrations ofantiangiogenic factors in mirror syndrome complicating twin-to-twin transfusion syndrome. Prenat Diagn. 2010;30:378-9. DOI: 10.1002/pd.2461. [ Links ]
10. De Oliveira L, Sass N, Boute T, Moron AF. SFlt-1 and PlGF levels in a patient with mirror syndrome related to cytomegalovirus infection. Euro J Obstet Gynecol Repr Bio. 2011;158:366-7. DOI: 10.1016/j.ejogrb.2011.04.049. [ Links ]
11. Rana S, Venkatesha S, DePaepe M, Chien EK, Paglia M, Karumanchi SA. Cytomegalovirus-induced mirror syndrome associated with elevated levels of circulating antiangiogenic factors. Obstet Gynecol. 2007;109:549-52. DOI: 10.1097/01.aog.0000248538.03280.cf. [ Links ]
12. Takahashi H, Matsubara S, Kuwata T, Ohkuchi A, Mukoda Y, Saito K, et al. Maternal manifestation of Ballantyne's syndrome occurring concomitantly with the development of fetal congenital mesoblastic nephroma. J Obstet Gynaecol Res. 2014;40:1114-7. DOI: 10.1111/ jog.12286. [ Links ]
Correspondencia:
Dr. Rommel Lacunza Paredes,
Av. Guardia Chalaca 2176, Bellavista. Callao
985436784
drrlacunza@hotmail.com
Recibido: 18 enero 2017
Aceptado: 16 marzo 2017