Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Ginecología y Obstetricia
versión On-line ISSN 2304-5132
Rev. peru. ginecol. obstet. vol.64 no.2 Lima abr./jun. 2018
http://dx.doi.org/https://doi.org/10.31403/rpgo.v64i2073
ARTÍCULO ORIGINAL
Epidemiología y manifestaciones neurológicas asociadas a eclampsia en un hospital de referencia del Perú. Serie de casos
Epidemiology and neurological manifestations associated with eclampsia in a Peruvian reference hospital. A case series
Rommel Omar Lacunza Paredes1,3,a, Fernanda Santis Moya1,3,a , Marlon Lluem Jiménez Espinoza2,3,b, Carlos Vera Del Carpio1,3,b
1 Hospital Nacional Daniel Alcides Carrión, Callao, Perú
2 Hospital Cayetano Heredia, Piura, Perú
3 Grupo de Medicina Materno Fetal: Fetalia
a Médico Gineco-Obstetra
b Médico Residente de GinecoObstetricia
RESUMEN
Los síntomas premonitorios de la eclampsia se pueden ver englobados como verdaderos síntomas de afectación cerebral dentro del síndrome de leucoencefalopatía posterior reversible, y la eclampsia como un síntoma severo. Objetivo. Revisar las características epidemiológicas de los casos con eclampsia, enfatizando el análisis de las manifestaciones neurológicas asociadas, en un hospital nacional. Diseño. Serie de casos. Institución. Hospital Nacional Daniel A. Carrión (HNDAC), Lima, Perú. Pacientes. Mujeres con eclampsia. Metodología. Estudio de todas las pacientes con eclampsia en un periodo de 5 años y 6 meses. Se excluyó aquellas con eclampsia extrainstitucional o con datos insuficientes. Principales medidas de resultados. Características generales, síntomas asociados, complicaciones y valores laboratoriales en pacientes eclámpticas. Resultados. Se halló 39 casos. La incidencia fue 0,19% del total de gestantes. La edad media fue 21 años, 75,8% fueron primíparas, 44,4% por debajo de las 34 semanas y en 69,7% ocurrió antes del parto; 51,5% tuvo presión arterial mayor a 160/110 mmHg y 12,1% no presentó hipertensión arterial; 93,9% tuvo síntomas, siendo los más frecuentes cefalea (87,9%), alteraciones visuales (27,2%) y auditivas (12,1%). Hubo dos casos de pacientes con cefalea y presión arterial normal, y 2 casos sin sintomatología. Las complicaciones fueron trastorno de sensorio, desprendimiento prematuro de placenta (15,2%), síndrome HELLP (15,2%) e HTA de difícil control (39,4%). No hubo casos de mortalidad materno perinatal. Conclusiones. La sintomatología neurológica que antecede a la eclampsia en la gestante con preeclampsia es muy variable y su correlación con la severidad de la hipertensión arterial materna no es constante.
Palabras clave. Eclampsia, Enfermedad hipertensiva del embarazo, Síndrome de leucoencefalopatía posterior reversible PRES.
ABSTRACT
The premonitory symptoms of eclampsia can be interpreted as actual symptoms of cerebral involvement within the posterior reversible leukoencephalopathy syndrome, and eclampsia as a severe symptom of the same syndrome. Objective: To review the characteristics of women with eclampsia in a national hospital, with emphasis on the associated neurological manifestations. Design: Case series. Institution: Hospital Nacional Daniel Alcides Carrion (HNDAC), Lima, Peru. Patients: Women with eclampsia. Methodology: Study of all patients with eclampsia over a period of 5 years and 6 months. Eclampsia cases that occurred outside the institution or with insufficient data were excluded. Main outcome measures: General characteristics, associated symptoms, complications and laboratory values in eclamptic patients. Results: Thirty-nine cases were reported. The incidence of eclampsia in pregnant women was 0.19%. The mean age was 21 years; 75.8% of the women were primiparous and 44.4% were less than 34 weeks pregnant. 69.7% of them were diagnosed before delivery; 51.5% had blood pressure above 160/110 mmHg and 12.1% had no hypertension. 93.9% presented symptoms, mainly headache (87.9%), as well as visual (27.2%) and auditory (12.1%) disturbances. Two patients had headache and normal blood pressure, and 2 cases were asymptomatic. Complications were: sensory alterations, abruptio placentae (15.2%), HELLP syndrome (15.2%) and difficult-to-control hypertension (39.4%). There were neither maternal nor perinatal deaths. Conclusions: The neurological manifestations that precede eclampsia are variable and do not have a constant correlation with the severity of maternal hypertension.
Keywords: Eclampsia, Hypertensive disorder of pregnancy, Posterior reversible leukoencephalopathy syndrome PRES.
Introducción
La preeclampsia es una de las patologías con mayor morbilidad materna y fetal; el episodio convulsivo de esta enfermedad se define como eclampsia, caracterizada por convulsiones tónico-clónicas generalizadas o coma. Durante mucho tiempo se consideró como la manifestación clínica más grave y por ello dio nombre a la enfermedad(1). Afecta a 2 a 3% de las gestantes con preeclampsia severa y a 0,6% de los casos sin criterios de severidad(1-4).
La fisiopatología de las manifestaciones neurológicas en preeclampsia se explican por la alteración de la permeabilidad de la barrera hematoencefálica (BHE) con el consiguiente edema cerebral, aunado a la pérdida de autorregulación vascular cerebral (consecuencia de la hipertensión arterial), ocasionando un espectro de síntomas antes conocidos como síntomas premonitorios y finalmente convulsión (eclampsia)(5,6). Recientemente estas manifestaciones neurológicas han sido englobadas en el síndrome de leucoencefalopatía posterior reversible (PRES, por sus siglas en inglés)7, revalorando a los síntomas premonitorios como verdaderos síntomas de afectación cerebral y a la eclampsia como un síntoma severo y terminal(8-11).
La sintomatología más común asociada a eclampsia involucra hipertensión (75%), cefalea (66%), alteraciones visuales (escotomas, ceguera cortical, visión borrosa, diplopía, defectos del campo visual, fotofobia - 27%), dolor en cuadrante superior derecho o epigastralgia (25%). Sin embargo, un alto porcentaje de casos de eclampsia (25%) no muestran síntomas previos y otras se dan en ausencia de hipertensión(12).
La mayoría de los casos de eclampsia ocurre antes de las 37 semanas de gestación y 20% antes de las 30 semanas de gestación; habitualmente se presentan antes del parto (59%), siendo menos frecuente durante el parto o puerperio (20% y 21%, respectivamente)(8).
El presente estudio revisa las características epidemiológicas de los casos con eclampsia en un hospital nacional, enfatizando el análisis de las manifestaciones neurológicas asociadas.
Metodología
Se recopiló los casos de eclampsia atendidos en el Hospital Nacional Daniel Alcides Carrión (HNDAC) Callao-Perú, en el periodo junio de 2011 a diciembre de 2016. Con la autorización institucional, se incluyó todas las historias clínicas de las pacientes con trastorno hipertensivo del embarazo que presentaron un episodio convulsivo tónico clónico generalizado relacionado con la preeclampsia; se incluyó únicamente los casos que presentaron la eclampsia de forma intrahospitalaria, excluyéndose aquellos con datos incompletos.
Se consideraron en el análisis factores epidemiológicos como edad, número de controles prenatales, paridad, gestación única o múltiple, antecedente de preeclampsia o hipertensión crónica, edad gestacional al término de la gestación, presencia de restricción de crecimiento y vía de término de la gestación. Los signos y síntomas previos a la ocurrencia de la eclampsia valorados fueron: última presión arterial antes del momento del episodio convulsivo (severa = 160/110 mmHg, no severa 140/90 mmHg a 160/100 mmHg y normal < 140/90 mmHg) y sintomatología neurológica descrita antes del evento (cefalea, epigastralgia, fotopsias, escotomas, pérdida de visión, tinnitus, náuseas y vómitos e hiperreflexia). Se consideró en el análisis las complicaciones maternas posteriores a la eclampsia: síndrome HELLP (anemia hemolítica, elevación de enzimas hepáticas y trombocitopenia), desprendimiento prematuro de placenta (DPP), hipertensión arterial de difícil control (uso de más de un antihipertensivo oral o uno endovenoso), insuficiencia renal aguda, insuficiencia respiratoria, edema agudo de pulmón, accidente cerebrovascular, alteración del sensorio (según registro de historia clínica de escala de Glasgow menor de 15) hemorragia posparto, hipotonía uterina y muerte materna. Los valores laboratoriales posteriores al evento registrados fueron: recuento plaquetario, creatinina, TGO (transaminasa oxalacética), DHL (deshidrogenasa láctica). En el recién nacido se consideró el peso al nacer, puntaje Ãpgar y mortalidad neonatal.
En el análisis estadístico se utilizaron variables cualitativas y cuantitativas (continuas y discretas). Se usó el sistema SPSS 20 para el procesamiento de los datos y posterior análisis de los mismos.
Resultados
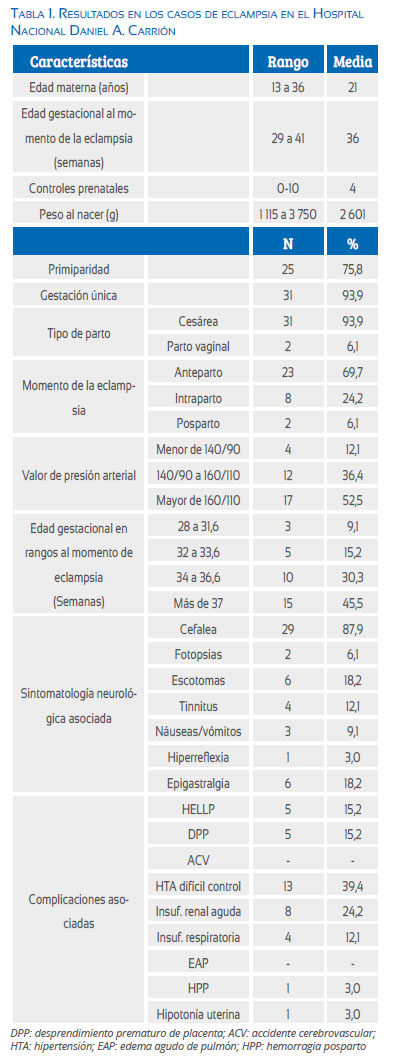
De los 39 casos recolectados, se excluyó 6 por presentar datos incompletos. De los 33 casos analizados, el 72,7% se encontraba en el rango de edad de 18 a 35 años, con media de 21 años. El control prenatal fue deficiente en 33,3% de los casos (menos de 4 controles), 75,8% fueron primíparas y 2 casos con gestación múltiple. El 54% se presentó antes de las 37 semanas, con 44,4% por debajo de las 34 semanas. No hubo caso de restricción de crecimiento. Al ser incompletos en la mayoría de casos, los datos sobre antecedente de preeclampsia e hipertensión pregestacional no fueron considerados en el análisis.
La incidencia global de eclampsia fue 1,9/1 000 partos atendidos en el centro durante el periodo de estudio, representando el 3,5% del total de casos de preeclampsia y 5,7% de los casos con criterios de severidad. El 69,7% de los casos ocurrió antes del parto, 24,2% intraparto y únicamente 6% posparto. En la totalidad de casos fue su primer ingreso a la institución.
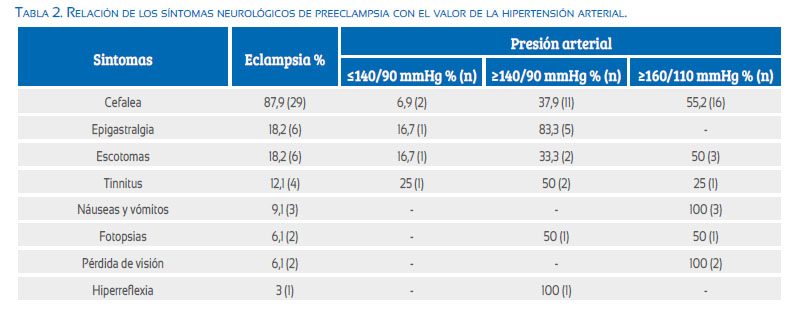
La presión arterial antes del evento fue mayor a 160/110 mmHg en 51,5% y 12,1% no presentó hipertensión. El 93,9% de las pacientes mostró síntomas neurológicos antes de la eclampsia, siendo los más frecuentes cefalea (87,9%), alteraciones visuales (27,2%) y tinnitus (12,1%) (tabla 1). El 93,1% de los casos con cefalea se presentó en pacientes con hipertensión (= 140/90 mmHg), 55% en hipertensión severa (= 160/110 mmHg) y únicamente 2 casos (6,9%) con presión arterial normal (tabla 2). En cuanto a las alteraciones visuales, todos los casos a excepción de uno cursaron con hipertensión. Las pacientes que manifestaron epigastralgia fueron 18,2% y ninguna presentó hipertensión severa. Los otros síntomas neurológicos (reflejos osteotendinosos aumentados, tinnitus, náuseas y vómitos) se presentaron en menos de 12% de los casos. Ninguno de los casos fue sometido a exámenes de imágenes cerebrales. Todas las pacientes fueron tratadas con sulfato de magnesio luego del primer episodio convulsivo; en ningún caso se presentaron nuevos episodios convulsivos luego de la dosis de ataque. No se registraron eventos adversos al uso del sulfato de magnesio. Todas las gestaciones se terminaron por vía cesárea de emergencia, a excepción de un caso (eclampsia intraparto) y pasaron a la unidad de cuidados intensivos. El promedio de peso del recién nacido fue de 2 601 g; en ningún caso la escala de Ãpgar fue anormal y no se registraron casos de mortalidad neonatal.
En las complicaciones posteriores al evento, la mitad de los casos presentó alteración del sensorio, principalmente en los casos asociados a hipertensión severa (64%). Los 5 casos de DPP (15,2%) fueron hallazgos postoperatorios, todos con hipertensión antes de la eclampsia. El síndrome HELLP afectó a 15,2% de las pacientes; dos casos se asociaron a DPP. El 39,4% de las pacientes tuvo presión arterial de difícil control, requiriendo múltiples antihipertensivos (tabla 1). No se halló casos con complicaciones cerebrales como accidente cerebrovascular (ACV). A pesar de que el seguimiento a largo plazo es bajo, no se encontró referencia a déficits neurológicos persistentes. No se registró algún caso de mortalidad por eclampsia o debida a complicaciones posteriores.
El perfil laboratorial no mostro patrón característico, hallando plaquetopenia (= 100 000 mL) en 3 pacientes (9%), transaminasas elevadas (> 70 U/l) en 8 pacientes (24,2%), DHL > 600 U/l en 66,6% y creatinina mayor a 1,1 mg/dL en 1 caso (3%) (tabla 1).
Discusión
La incidencia de eclampsia encontrada es baja, aun siendo el estudio en un centro de referencia nacional, hecho que afectó la proporción de casos de eclampsia en preeclampsia severa (5,7%). Llama la atención la ausencia de mortalidad tanto materna como neonatal de la serie, a diferencia de otros resultados publicados(13, 14).
Los síntomas premonitorios clásicos preceden a la eclampsia entre el 41 y 91% de los casos, según la literatura(13,15). Nosotros encontramos una alta asociación (93%). Inicialmente se propuso que estos síntomas premonitorios manifiestan el daño neurológico que precede fisiopatológicamente a la convulsión; sin embargo, actualmente el conocimiento de la PRES establece que son verdaderos síntomas neurológicos y la convulsión no es necesariamente el estadio final en una cascada de deterioro(6,16). No existe una secuencia sintomática previa a la convulsión y podemos ver casos en los cuales la convulsión es la manifestación clínica inicial del daño cerebral. Un reciente metaanálisis encuentra 25% de casos (7% en nuestra serie) que debutan convulsionando(12). La cefalea es el síntoma más asociado a la inminencia de eclampsia; nosotros la encontramos en 87,9% de los casos; otras series reportan 45 a 80%(12). La alta asociación se explica dentro del contexto de la PRES por el edema cerebral como fenómeno fisiopatológico básico; este es producido por la alteración de la permeabilidad de la BHE en el contexto de la preeclampsia(17,18). Las manifestaciones visuales y auditivas mostraron frecuencias concordantes con otros estudios(12) (27,2% y 12,1%); estas son producidas por la estimulación anormal de grupos neuronales en áreas occipitales y temporales, zonas preferentemente afectadas por edema en los casos de PRES(16-18). Debemos recordar que la afectación cerebral en la preeclampsia involucra no solo edema cerebral sino también neuroinflamación, lo que agrava y perpetúa el edema cerebral; adicionalmente existe una disminución del umbral convulsivo por la internalización de los receptores inhibitorios y la disminución de los receptores ácido d-amino-butírico (GABA)(16,19,20). La eclampsia, por tanto, dentro de la fisiopatología de la PRES constituiría la estimulación anormal de grupos neuronales en áreas motoras.
El endotelio vascular cerebral presenta la capacidad de autorregulación ante los picos hipertensivos, para la protección del cerebro; sin embargo, cuando es afectado (en el contexto de la preeclampsia) se altera la permeabilidad de la BHE y ante picos de hipertensión severa se pierde la autorregulación vascular, transmitiendo la presión a los capilares cerebrales ocasionando barotrauma(17,18), lo que empeora el edema cerebral (vasogénico), pudiendo en casos severos generar edema citotóxico (hipóxico)(16). De ahí la importancia del control de la presión arterial en pacientes con preeclampsia. La hipertensión arterial es un criterio diagnóstico básico de preeclampsia y sabemos actualmente que es una manifestación vascular periférica tardía de la enfermedad. Anteriormente se creía que a mayor hipertensión mayor sería la probabilidad de afectación cerebral y eclampsia, entendiendo la fisiopatología únicamente como un proceso de barotrauma; sin embargo, en la visión de la PRES podemos explicar fácilmente porque en algunos casos no es necesaria la hipertensión severa para la aparición de síntomas neurológicos(6,16). Esto queda evidenciado en los casos de eclampsia sin hipertensión, 12% en nuestra serie. Sibai reportó en 254 casos un 23% de pacientes que convulsionaron con presión arterial normal o hipertensión mínima(21). Berhan(12) en su metaanálisis encontró 25% de casos sin hipertensión y 20% con hipertensión no severa; así también nosotros hallamos casos de convulsión con hipertensión no severa en 36%. Queda claro que la hipertensión no es indispensable en el episodio convulsivo (eclampsia) pero sí un factor precipitante y agravante. De las 4 pacientes con presión arterial normal con eclampsia, 2 manifestaron síntomas neurológicos (cefalea y/o alteraciones visuales) previos al episodio convulsivo, lo que alerta en cuanto a la importancia de valorar la sintomatología neurológica en toda gestante mayor de 20 semanas independiente de la presión arterial. Los otros 2 casos no presentaron síntomas premonitorios, lo que indica que el episodio convulsivo se inició sin clínica previa, destruyendo el paradigma que la eclampsia es el evento final de la preeclampsia. El comportamiento de los otros síntomas neurológicos en relación con la hipertensión severa nos grafica mejor el cuadro: 45% de casos con cefalea, 50% con manifestaciones visuales y 50 % con tinnitus no presentaron hipertensión severa (tabla 2).
La epigastralgia ha sido relacionada a la distensión de la cápsula hepática producida por edema, necrosis hepática o hematoma subcapsular. En estudios anteriores se reporta entre 20 y 40%(22), dato similar a lo encontrado en nuestro estudio, con 18,2%. El estudio PIERS demostró que el dolor epigástrico tiene un OR de 2,92 para predecir resultados adversos de preeclampsia, aunque no específicamente eclampsia(13).
Las complicaciones neurológicas más frecuentemente reportadas en la literatura son: coma, pérdida de la conciencia que se prolonga por más de 12 horas, coma metabólico, enfermedad cerebrovascular, estatus epiléptico o parálisis total. Nosotros no encontramos casos de ACV y no existieron casos de recurrencia de convulsión una vez instaurado el sulfato de magnesio. La alteración del estado de conciencia post evento comprometió a la mitad de los casos principalmente en asociación a hipertensión severa, pero en ningún caso por más de 12 horas. La hipertensión de difícil control fue la complicación más frecuente (39%), especialmente en los casos que convulsionaron con hipertensión severa. El síndrome HELLP se encuentra como complicación común en pacientes eclámpticas(23,24), afectando a 15,2% de los casos en nuestro estudio.
Una de las debilidades de la serie es la ausencia de imagenología, lo cual se explica por la falta de recursos y la política institucional de solicitarlas únicamente ante sospecha de ACV.
En referencia al manejo, está protocolizado el uso de sulfato de magnesio en todos los casos de eclampsia y preeclampsia severa. Actualmente sabemos que el efecto del sulfato de magnesio es más que un simple anticonvulsivo, abarcando múltiples dianas terapéuticas que revierten los efectos de la PRES en la preeclampsia(6,16).
En conclusión, podemos decir que la sintomatología neurológica en preeclampsia que antecede a la eclampsia es muy variable y su correlación con la severidad de la hipertensión arterial materna no es constante.
Fuente de financiamiento: Autofinanciado.
Conflicto de interés: ninguno.
Citar como: Lacunza Paredes RO, Santis Moya F, Jiménez Espinoza ML, Vera Del Carpio C. Epidemiología y manifestaciones neurológicas asociadas a eclampsia en un hospital de referencia del Perú. Serie de casos. Rev Peru Ginecol Obstet. 2018;64(2):163- 168. DOI: https://doi.org/10.31403/rpgo.v64i2073
Referencias Bibliográficas
1. Hypertension in pregnancy: Report of the American College of Obstetricians and Gynecologists Task Force on Hypertension in Pregnancy. Obstet Gynecol. 2013;122:1122. doi: 10.1097/01.AOG.0000437382.03963.88. [ Links ]
2. Douglas KA, Redman CW. Eclampsia in the United Kingdom. BMJ. 1994;309:1395. Doi: 10.1136/bmj.309.6966.1395. [ Links ]
3. Zwart JJ, Richters A, Ory F, de Vries JI, Bloemenkamp KW, et al. Eclampsia in the Netherlands. Obstet Gynecol. 2008;112:820. doi: 10.1097/AOG.0b013e3181875eb3. [ Links ]
4. Liu S, Joseph KS, Liston RM, Bartholomew S, Walker M, León JA, Kirby RS, Sauve R, Kramer MS; Maternal Health Study Group of Canadian Perinatal Surveillance System (Public Health Agency of Canada). Incidence, risk factors, and associated complications of eclampsia. Obstet Gynecol. 2011 Nov;118(5):987-94. doi: 10.1097/AOG.0b013e31823311c1. [ Links ]
5. Marra A, Vargas M, Striano P, Del Guercio L, Buonanno P, et al. Posterior reversible encephalopathy syndrome: the endothelial hypotheses. Med Hypotheses. 2014;82:619-622 DOI: 10.1016/j.mehy.2014.02.022. [ Links ]
6. Lacunza RO, Santis F. Sulfato de magnesio y el cerebro en la preeclampsia. Rev Peru Ginecol Obstet. 2017;63(2):235-40. [ Links ]
7. Brewer J, Owens MY, Wallace K, Reeves AA, Morris R, et al. Posterior reversible encephalopathy syndrome in 46 of 47 patients with eclampsia. Am J Obstet Gynecol. 2013;208:468. e1-6. doi: 10.1016/j.ajog.2013.02.015. [ Links ]
8. Hinchey J, Chaves C, Appignani B, Breen J, Pao L, et al. A reversible posterior leukoencephalopathy syndrome. N Engl J Med. 1996;334(8):494-500. doi:10.1056/NEJM199602223340803. [ Links ]
9. Fugate JE, Rabinstein AA. Posterior reversible encephalopathy syndrome: clinical and radiological manifestations, pathophysiology, and outstanding questions. Lancet Neurol. 2015;14(9):914-25. doi:10.1016/S1474-4422(15)00111-8. [ Links ]
10. Bartynski WS. Posterior reversible encephalopathy syndrome, part 2: controversies surrounding pathophysiology of vasogenic edema. AJNR Am J Neuroradiol. 2008;29(6):1043- 9. doi:10.3174/ajnr.A0929. [ Links ]
11. Lee VH, Wijdicks EF, Manno EM, Rabinstein AA. Clinical spectrum of reversible posterior leukoencephalopathy syndrome. Arch Neurol. 2008;65(2):205-10. doi:10.1001/archneurol.2007.46. [ Links ]
12. Berhan Y, Berhan A. Should magnesium sulfate be administered to women with mild pre-eclampsia? A systematic review of published reports on eclampsia. J Obstet Gynaecol Res. 2015;41:831. doi: 10.1111/jog.12697. [ Links ]
13. Cooray S, Edmonds S, Tong S, Samarasekera S, Whitehead C. Characterization of symptoms immediately preceding eclampsia. Obstet Gynecol. 2011;118(5):995-9. doi: 10.1097/AOG.0b013e3182324570. [ Links ]
14. Thangaratinam S, Gallos I, Meah N, Usman S, Ismail K, et al. How accurate are maternal symptoms in predicting impending complications in women with preeclampsia? A systematic review and meta-analysis. Acta Obstet Gynecol Scand. 2011;90(6):564-73. doi: 10.1111/j.1600-0412.2011.01111.x. [ Links ]
15. France J, Muganyizi P. Characteristics of symptoms of imminent eclampsia: A case referent study from a tertiary hospital in Tanzania. Open J Obstet Gynecol. 2012;02(03):311-7. DOI: 10.4236/ojog.2012.23065. [ Links ]
16. Lacunza RO, Pacheco-Romero J. Implicancias neurológicas de la preeclampsia, más que solo eclampsia. Rev Per Ginecol Obstet. 2015;61(4):407-16. [ Links ]
17. Cipolla MJ. The adaptation of the cerebral circulation to pregnancy: mechanisms and consequences. J Cereb Blood Flow Metab. 2013;33(4):465-78. doi: 10.1038/jcbfm.2012.210. [ Links ]
18. Johnson AC, Cipolla MJ. The cerebral circulation during pregnancy: adapting to preserve normalcy. Physiology (Bethesda). 2015;30(2):139-47. DOI: 10.1152/physiol.00048.2014. [ Links ]
19. Euser AG, Cipolla MJ. Magnesium sulfate for the treatment of eclampsia: a brief review. Stroke. 2009;40(4):1169-75. DOI: 10.1161/STROKEAHA.108.527788. [ Links ]
20. Johnson AC, Tremble SM, Chan SL, Moseley J, LaMarca B, et al. Magnesium sulfate treatment reverses seizure susceptibility and decreases neuroinflammation in a rat model of severe preeclampsia. PLoS One. 2014;19;9(11):e113670. DOI: 10.1371/journal.pone.0113670. [ Links ]
21. Sibai B. Eclampsia. Maternal-perinatal outcome in 254 consecutive cases. Am J Obstet Gynecol. 1990;163(3):1049-54. DOI: http://dx.doi.org/10.1016/0002-9378(90)91123-T. [ Links ]
22. Gudu W. Prodromal symptoms, health care seeking in response to symptoms and associated factors in eclamptic patients. BMC Pregnancy and Childbirth. 2017;17(1). doi: 10.1186/s12884-017-1272-1. [ Links ]
23. Abalos E, Cuesta C, Carroli G, Qureshi Z, Widmer M, et al. Pre-eclampsia, eclampsia and adverse maternal and perinatal outcomes: a secondary analysis of the World Health Organization Multicountry Survey on Maternal and Newborn Health. BJOG. 2014;121:14-24. doi: 10.1111/14710528.12629. [ Links ]
24. Jaatinen N, Ekholm E. Eclampsia in Finland; 2006 to 2010. Acta Obstet Gynecol Scand. 2016;95(7):787-92. doi: 10.1111/aogs.12882. [ Links ]
Correspondencia:
Av. Guardia Chalaca 2176, Bellavista. Callao
985436784
drrlacunza@hotmail.com
Recibido:22 agosto 2017
Aceptado:13 febrero 2018