Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Ginecología y Obstetricia
versión On-line ISSN 2304-5132
Rev. peru. ginecol. obstet. vol.65 no.3 Lima jul./dic 2019
http://dx.doi.org/10.31403/rpgo.v66i2194
CASO CLÍNICO
Meduloblastoma cerebeloso durante el embarazo. Reporte de caso
Cerebellar meduloblastoma during pregnancy. A case report
Gabriel Mayner-Tresol1, Eduardo Reyna-Villasmil 2
1 DoctorenNeurociencias,UniversidadCatólica de Santiago de Guayaquil, Guayaquil, Ecuador
2 Doctor en Ciencias Médicas. Médico Especialista. Hospital Central "Dr. Urquinaona". Maracaibo, Venezuela
ABSTRACT
Maternal malignancies complicate approximately one of every 1 000 pregnancies. These neoplasms arise more frequently from the breasts, cervix and hematopoietic system. Brain tumors in pregnancy are extremely rare. Cerebellar medulloblastomas are the most common malignant brain tumors in childhood. They are considered as embryonic tumors and represent 4% of all intracranial neoplasms; they are extremely rare during pregnancy. We present the case of a 21-year-old patient with a 16-week pregnancy who suffered of intense headache in the occipital region, accompanied by photophobia, slight alteration of coordination, unstable gaits and vomiting. Neurological evaluation was normal but for positive Romberg sign and ataxic gait. Cerebral magnetic resonance imaging showed a complex, ill-defined tumor occupying the cerebellar space. The patient underwent surgical reduction of the tumor. Histopathological analysis revealed grade IV cerebellar medulloblastoma. Adjuvant radiotherapy was administered. Cesarean section was performed at 34 weeks of gestation with live newborn. Following delivery, treatment was completed with external radiation therapy to the craniospinal axis.
Key words: Cerebellar medulloblastoma, Pregnancy, Malignant neoplasms, treatment.
RESUMEN
Las neoplasias malignas maternas complican aproximadamente uno de cada 1 000 embarazos. Estas neoplasias surgen con mayor frecuencia de las mamas, cuello uterino o sistema hematopoyético. Los tumores cerebrales en el embarazo son extremadamente raros. Los meduloblastomas cerebelosos son los tumores cerebrales malignos más comunes de la infancia. Se les clasifica como tumor embrionario y representan el 4% de todas las neoplasias intracraneales; es extremadamente raro que aparezcan durante el embarazo. Se presenta un caso de una paciente de 21 años con embarazo de 16 semanas quien consultó por presentar cefalea intensa en la región occipital, acompañada de fotofobia, alteración ligera de la coordinación, marcha inestable y vómitos. El examen neurológico fue normal, aparte del signo de Romberg positivo y marcha atáxica. La resonancia magnética cerebral mostró tumoración compleja, mal definida, que ocupaba el espacio cerebeloso. La paciente fue sometida a reducción quirúrgica. El análisis histopatológico reveló meduloblastoma cerebeloso de grado IV. Se administró radioterapia adyuvante. La cesárea fue realizada a las 34 semanas de gestación, obteniendo un recién nacido vivo. Después del parto, la radioterapia externa hacia el eje craneoespinal completó el tratamiento.
Palabras clave. Meduloblastoma cerebeloso, Embarazo, Neoplasias malignas, tratamiento.
Introducción
Los tumores cerebrales durante el embarazo son extremadamente raros y solo existen algunos informes en la literatura(1). Durante el embarazo, los síntomas típicos de la eclampsia son cefalea, cambios en el estado mental y convulsiones. Sin embargo, se debe tener en cuenta que estos también pueden ser causados por tumores intracraneales(1,2).
Los meduloblastomas son tumores sólidos, malignos y de crecimiento rápido, que parecen originarse de células madres ubicadas en la matriz germinal subependimaria o en la capa granular externa del cerebelo(3). Están clasificados como grado IV, según la Organización Mundial de la Salud. Representan 15 a 30% de los tumores cerebrales pediátricos y menos del 1% de los tumores cerebrales primarios. Por el contrario, es poco frecuente en la edad adulta. En la mayoría de los casos ocurren entre la tercera y cuarta década de vida, y su incidencia anual varia de 2 a 20/1.000.000(4). Su tratamiento consiste en resección total del tumor, radioterapia adyuvante al eje craneoespinal con dosis aumentadas en el sitio del tumor, con o sin quimioterapia(5). No obstante, las opciones de tratamiento son diferentes en las mujeres embarazadas. Se presenta un caso de meduloblastoma cerebeloso durante el embarazo.
Reporte de caso
Se trata de paciente de 21 años, V gestas, IV paras, con embarazo de 16 semanas, quien consultó por presentar cefalea intensa en la región occipital, acompañada de fotofobia, alteración ligera de la coordinación, marcha inestable, vómitos. Refería antecedentes de meningitis en la infancia y vómitos desde el inicio del embarazo. Negaba antecedentes personales o familiares de cáncer.
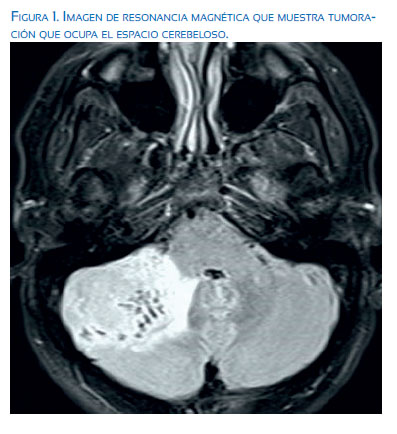
Al examen físico, la paciente estaba en regulares condiciones generales. El examen físico general y la revisión de los sistemas fueron normales. La evaluación neurológica fue normal, aparte del signo de Romberg positivo y marcha atáxica. Las pruebas bioquímicas no presentaron anomalías en las pruebas de rutina y en los valores de marcadores tumorales. Los resultados de la resonancia magnética mostraron una tumoración compleja, mal definida, que ocupaba el espacio cerebeloso, junto a edema vasogénico que causó efecto de masa y herniación de la amígdala cerebelosa derecha a través del foramen magno (figura 1). No se encontró evidencia de afección del neuroeje. Se inició tratamiento con corticoesteroides, para disminuir el edema cerebral. El estudio con tomografía computarizada de tórax, abdomen y pelvis fue negativo para sitios de neoplasias malignas primarias. Se excluyó la diseminación tumoral espinal mediante citología del líquido cefalorraquídeo y resonancia magnética espinal.
La paciente fue referida al servicio de oncología, donde se la programó para craneotomía media suboccipital para resección del tumor. El examen histopatológico del tumor mostró láminas uniformes de células redondeadas, ahusadas, azuladas, densamente empaquetadas con núcleos ovoides y profundamente basófilicos, y citoplasma escaso. Todo junto a áreas extensas de necrosis y focos hemorrágicos. La tinción inmunohistoquímica fue positiva para sinaptofisina y negativa para proteína ácida fibrilar glial, antígeno de membrana epitelial, S-100 y vimentina. Todo esto fue compatible con meduloblastoma cerebeloso grado IV.
La paciente fue informada sobre la naturaleza agresiva del tumor y la necesidad de radioterapia para controlar la progresión. Luego de la recuperación postoperatoria, la paciente fue sometida a radioterapia adyuvante del sistema nervioso central con dosis aumentada en el sitio del tumor. Debido al embarazo, no se pudo realizar la radioterapia del eje craneoespinal. Los ciclos de radioterapia se completaron después de 2 meses, a las 30 semanas de embarazo.
El control prenatal a las 23 semanas reveló embarazo con desarrollo fetal normal. A las 31 semanas, se detectó restricción del crecimiento intrauterino (peso fetal aproximado de 800 gramos) y disminución del volumen de líquido amniótico. El Doppler de los vasos fetales estaba dentro de límites normales. Se seleccionó manejo conservador y se inició inducción de la madurez pulmonar fetal con betametasona. La interrupción del embarazo fue programada para las 34 semanas. La cesárea fue realizada bajo anestesia general, obteniéndose recién nacido vivo masculino, en buenas condiciones generales, de 1 410 gramos, con puntuación Apgar de 6 y 7 puntos al minuto y a los 5 minutos, respectivamente. Durante el seguimiento, el neonato no mostró alteraciones.
Después del parto, la paciente se sometió a radioterapia craneoespinal completa adyuvante. Luego de seis meses de seguimiento, la resonancia magnética cerebral no mostró recaídas tumorales ni metástasis espinales. Actualmente se encuentra en seguimiento por el servicio de oncología, sin evidencia de enfermedad después de 18 meses.
Discusión
El meduloblastoma es el tumor cerebral maligno más común de la infancia; su relación con otros tumores embrionarios del sistema nervioso central es cuestionable. Surge con mayor frecuencia en el vermis cerebeloso, pero su presencia en los hemisferios cerebelosos no es rara, especialmente en adultos. El acueducto de Silvio y la cisterna magna pueden estar afectados mientras crece. Tiene alta capacidad de producir metástasis al espacio subaracnoideo, cerebro y médula espinal, lo cual es más común en niños. En los adultos, aproximadamente la mitad de los tumores se localizan lateralmente en los hemisferios cerebelosos, lo que sugiere una vía patogénica alternativa con una célula de origen diferente(6). Fuera del sistema nervioso central, las metástasis son poco frecuentes y afectan la médula ósea, pulmones e hígado.
Aunque la etiología y patogenia no son conocidas completamente, algunos estudios recientes han proporcionado información sobre posibles mecanismos de la enfermedad. Se ha propuesto que el tumor surge de células madre multipotentes en la región subependimaria-subventricular. Otros investigadores sugirieren que se desarrolla a partir de restos de las células embrionarias que se encuentran en la capa granular externa del cerebelo(2).
Existen cuatro grupos histológicos de meduloblastoma: uno clásico y tres variantes (desmoplásico/nodular, anaplásico y de células grandes). El más común es el desmoplásico, especialmente en adultos, el cual tiene mejor pronóstico que la forma clásica. Además, la nueva clasificación de la Organización Mundial de la Salud los ha clasificado según sus propiedades moleculares. Ahora se identifican cuatro subgrupos, Wingless (WNT), Sonic Hedgehog (SHH), grupo 3 y grupo 4(4). El patrón histológico desmoplásico/nodular se ve casi exclusivamente en el subgrupo SHH, que tiene un pronóstico bueno a intermedio. El subgrupo WNT tiene mejor tasa de supervivencia general, seguida por el SHH y el grupo 4, mientras que el grupo 3 tiene el peor pronóstico y la tasa más alta de metástasis. Las variantes de células grandes y anaplásicas tienen peor pronóstico, en comparación con la forma clásica(2).
Debido a su origen en la fosa posterior, los síntomas del meduloblastoma son inespecíficos. La presentación depende de la ubicación, tamaño y compresión de las estructuras circundantes. Como surgen del cerebelo y tronco cerebral, la primera característica es inestabilidad de la marcha. La ataxia surge a medida que el tumor comprime los hemisferios cerebelosos. Cuando existe compresión del tronco encefálico, aparece más dificultad en los movimientos. El tumor puede bloquear el acueducto de Silvio o las salidas del cuarto ventrículo, produciendo hidrocefalia. Esto a su vez aumenta la presión intracraneal, ocasionando cefalea, náuseas, vómitos, irritabilidad, letargo, alteración del comportamiento, cambio de personalidad y memoria o atención alteradas. Las manifestaciones respiratorias y cardiacas pueden ser debidas al compromiso del centro cardioneumoentérico en el tronco cerebral(2,6).
La baja incidencia de meduloblastoma en la edad adulta dificulta el diagnóstico preoperatorio, que puede presentarse en formas diferentes e inusuales. Tanto la tomografía como la resonancia magnética son herramientas útiles para el diagnóstico de meduloblastoma. En la tomografía computada, el tumor aparece con realce intenso homogéneo y bien definido en vermis o hemisferios cerebelosos. La hidrocefalia puede estar presente en 90% de los casos. La resonancia magnética permite evaluar la ubicación del tumor, infiltración cercana y diseminación subaracnoidea. También permite determinar la cantidad de tumor residual, que se relaciona con el pronóstico. Las imágenes generalmente muestran tumoración isointensa compacta, en ocasiones con componente quístico. El neuroeje debe visualizarse, debido a las altas tasas de diseminación. El análisis citológico del líquido cefalorraquídeo contribuye a definir la diseminación subaracnoidea y debe realizarse junto a la resonancia magnética en todos los casos(6).
Los diagnósticos diferenciales incluyen metástasis, ya que es la lesión de fosa posterior más frecuente en adultos. Otras entidades son astrocitoma pilocítico, ependimoma, tumores teratoides/rabdoideos atípicos, enfermedades inflamatorias, granuloma, glioma del tronco cerebral exofítico y papiloma del plexo coroideo, así como hemangioblastoma en pacientes con síndrome de Von Hippel-Lindau(7).
El manejo de embarazadas con meduloblastoma cerebeloso plantea un difícil dilema. Esto incluye el bienestar de la paciente-feto, asociado con la toxicidad del tratamiento, por lo que es obligatorio el manejo multidisciplinario. Un enfoque conservador, que permite la madurez fetal, es difícil de adoptar, debido a la naturaleza maligna del tumor. El retraso en el parto puede exponer a la madre y al feto a riesgos innecesarios de la enfermedad primaria. Además, la interrupción del embarazo debe ser tan pronto como sea posible, ya que el tratamiento puede afectar el desarrollo fetal(8).
Los procedimientos neuroquirúrgicos ideales para pacientes con meduloblastoma cerebeloso incluyen ventriculostomía y/o resección del tumor. Pero, la cirugía sola se asocia con elevado riesgo de recurrencia(9). Las dosis de radiación deben exceder 52 Gy para lograr un mayor porcentaje de supervivencia sin enfermedad, y debe iniciarse en los 90 días siguientes a la cirugía(5). Las opciones de tratamiento durante el embarazo se reducen, ya que la radioterapia puede causar daño fetal. Los efectos de la radioterapia (retraso mental y malformaciones corporales) parecen surgir solo en dosis superiores de 0,1-0,2 Gy. Generalmente, no se alcanza esta dosis con radioterapia curativa durante el embarazo, siempre que el tumor se encuentre lejos del feto y que se hayan tomado precauciones para protegerlo. Además, el riesgo fetal es mínimo cuando las embarazadas con tumores cerebrales fueron tratadas después de las 26 semanas de gestación(1). Se aconseja a las embarazadas con neoplasias malignas posponer la radioterapia, si es posible, hasta después del parto. La eficacia de la quimioterapia, con o sin radioterapia postoperatoria, ha sido bien establecida en la población pediátrica; sin embargo, no existen datos suficientes para definir su uso en adultos. Por lo tanto, este subconjunto de pacientes es tratada con radioterapia adyuvante sola(2). En el presente caso se observó restricción de crecimiento intrauterino a las 28 semanas y no está claro si la causa fue la radioterapia.
La supervivencia libre de progresión a 5 años es de 47% y 59% en pacientes con y sin diseminación metastásica, respectivamente(10). La diseminación del meduloblastoma dentro de las vías del líquido cefalorraquídeo es de mal pronóstico. Los subtipos histopatológicos y moleculares tienen impacto directo en la tasa de supervivencia general y de supervivencia libre de progresión. A diferencia de los casos de la infancia, cuando los subtipos desmoplásico/nodular han sido relacionados con mejor supervivencia que el meduloblastoma clásico, no parece existir diferencia entre ambos subtipos en adultos. Los tumores con variantes anaplásicas tienen peor pronóstico(3).
En conclusión, el meduloblastoma cerebeloso es un tumor altamente agresivo que debe ser tratado con cirugía y radioterapia craneoespinal. Su baja incidencia dificulta el diagnóstico preoperatorio. Síntomas como cefalea, cambios en el estado mental y convulsiones son manifestaciones comunes de la eclampsia, pero se debe tener en cuenta a los tumores intracraneales durante el embarazo como diagnóstico diferencial importante. Las opciones terapéuticas parecen reducirse en las embarazadas; estas dependen del estado de la paciente y la edad gestacional al momento del diagnóstico.
Declaración de aspectos éticos
Reconocimientodeautoría:Todoslosautores declaramos que han realizado aportes a la idea, diseño del estudio, recolección de datos, análisis e interpretación de datos, revisión crítica del contenido intelectual y aprobación final del manuscrito que estamos enviando.
Responsabilidades éticas: Protección de personas. Los autores declaramos que los procedimientosseguidosseconformaronalas normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datos: Los autores declaramos que han seguido los protocolos del Hospital Central "Dr. Urquinaona" sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado: Los autores hemos obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Financiamiento: Los autores certificamos que no han recibido apoyos financieros, equipos, en personal de trabajo o en especie de personas, instituciones públicas y/o privadas para la realización del estudio.
Citar como: Mayner-Tresol G, Reyna-Villasmil E. Meduloblastoma cerebeloso durante el embarazo. Reporte de caso. Rev Peru Ginecol Obstet. 2019;65(3):349-353. DOI: https://doi.org/10.31403/rpgo.v66i2194
Referencias Bibliográficas
1. Bonfield CM, Engh JA. Pregnancy and brain tumors. Neurol Clin. 2012;30(3):937-46. doi: 10.1016/j.ncl.2012.04.003. [ Links ]
2. de Oliveira F, Landeiro JA, de Castro I. Adult hemispheric cerebellar medulloblastoma. Surg Neurol Int. 2018;9:34. doi: 10.4103/sni.sni_341_17. [ Links ]
3. Zhao F, Ohgaki H, Xu L, Giangaspero F, Li C, Li P, et al. Molecular subgroups of adult medulloblastoma: a long-term single-institution study. Neuro Oncol. 2016;18(7):982-90. doi: 10.1093/neuonc/now050. [ Links ]
4. Gupta A, Dwivedi T. A simplified overview of World Health Organization Classification Update of Central Nervous System Tumors 2016. J Neurosci Rural Pract. 2017;8(4):62941. doi: 10.4103/jnrp.jnrp_168_17. [ Links ]
5. Taylor RE, Bailey CC, Robinson KJ, Weston CL, Ellison D, Ironside J, et al. Impact of radiotherapy parameters on outcome in the International Society of Paediatric Oncology/United Kingdom Children’s Cancer Study Group PNET-3 study of preradiotherapy chemotherapy for M0-M1 medulloblastoma. Int J Radiat Oncol Biol Phys. 2004;58(4):1184-93.
6. Brandes AA, Bartolotti M, Marucci G, Ghimenton C, Agati R, Fioravanti A, et al. New perspectives in the treatment of adult medulloblastoma in the era of molecular oncology. Crit Rev Oncol Hematol. 2015;94(3):348-59. doi: 10.1016/j.critrevonc.2014.12.016. [ Links ]
7. Kaur K, Kakkar A, Kumar A, Mallick S, Julka PK, Gupta D, et al. Integrating molecular subclassification of medulloblastomas into routine clinical practice: A simplified approach. Brain Pathol. 2016;26(3):334-43. doi: 10.1111/bpa.12293. [ Links ]
8. Razak AR, Nasser Q, Morris P, Alcutt D, Grogan L. Medulloblastoma in two successive pregnancies. J Neurooncol. 2005;73(1):89-90. [ Links ]
9. Thompson EM, Hielscher T, Bouffet E, Remke M, Luu B, Gururangan S, et al. Prognostic value of medulloblastoma extent of resection after accounting for molecular subgroup: a retrospective integrated clinical and molecular analysis. Lancet Oncol. 2016;17(4):484-95. doi: 10.1016/S1470-2045(15)00581-1. [ Links ]
10. Zhang N, Ouyang T, Kang H, Long W, Thomas B, Zhu S. Adult medulloblastoma: clinical characters, prognostic factors, outcomes and patterns of relapse. J Neurooncol. 2015;124(2):255-64. doi: 10.1007/s11060-015-1833-y. [ Links ]
Correspondencia:
Dr. Eduardo Reyna-Villasmil
Hospital Central "Dr. Urquinaona", Final Av. El Milagro, Maracaibo, Estado Zulia, Venezuela
584162605233
Recibido: 26 diciembre 2018
Aceptado: 13 mayo 2019
Publicación online: 22 julio 2019