Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Peruana de Ginecología y Obstetricia
On-line version ISSN 2304-5132
Rev. peru. ginecol. obstet. vol.65 no.4 Lima Oct./Dic. 2019
http://dx.doi.org/10.31403/rpgo.v65i2222
CASO CLÍNICO
Rotura hepática en síndrome de HELLP: electrofulguración y uso de malla. Reporte de caso
Hepatic rupture in HELLP syndrome: electrofulguration and use of mesh. A case report
Juan Orestes Ramírez Cabrera1,a, Gerardo Jimmy Campos Siccha1,b, Betsy Micol Zapata Díaz1,a, Patricia Roxana Mendoza Solórzano1,c, Fiorella Suhayl Mejía Cabrera1,c
1 Hospital Docente Materno Infantil San Bartolomé, Lima, Perú
a Médico Gineco-Obstetra
b Médico Gineco-Oncólogo
c Médico Residente en Gíneco-Obstetricia
ABSTRACT
Hepatic subcapsular hematoma is a rare and lethal complication of HELLP syndrome presenting during pregnancy or the postpartum in women with severe preeclampsia or eclampsia. Maternal and perinatal mortality is high, hence the importance of prevention, early recognition, and timely and multidisciplinary treatment. We present a case of spontaneous rupture of subcapsular hepatic hematoma in which treatment consisted in electrofulguration and placement of hemostatic mesh, and a review of the literature.
Key words: Hepatic subcapsular hematoma, HELLP syndrome.
RESUMEN
El hematoma subcapsular hepático es una complicación rara y letal del síndrome HELLP, que se presenta en gestantes o puérperas con preeclampsia severa o eclampsia. La mortalidad materna y perinatal en estos casos es elevada. De ahí la importancia de su prevención, reconocimiento precoz y tratamiento oportuno y multidisciplinario. Se presenta un caso de rotura espontánea de hematoma subcapsular hepático, en el cual se realizó manejo con electrofulguración asociada a la colocación de malla hemostática. Se realiza revisión bibliográfica.
Palabras clave. Hematoma subcapsular hepático, Síndrome HELLP.
Introducción
La rotura espontánea del hígado fue descrita por primera vez por Abercrombie, en 1844. El 90% de las roturas ocurre en la preeclampsia o eclampsia, la mayoría en relación con síndrome HELLP (SH), complicación rara y sumamente severa del síndrome(1). La rotura hepática se presenta entre 1 de 45 000 y 225 000 embarazos y ocurre aproximadamente en 1 a 2% de los casos de SH(2). Gonzales y col., en México(3), han encontrado una frecuencia de 1/11 000 nacidos vivos o 1/511 pacientes con preeclampsia severa. A nivel nacional, Gonzales Carrillo y col. hallaron 1 caso de rotura hepática por cada 6 000 a 9 000 partos(4). El tratamiento en pacientes sin compromiso hemodinámico es generalmente conservador. El tratamiento quirúrgico se reserva para los casos graves asociados a compromiso hemodinámico, siendo el empaquetamiento con compresas la primera opción para controlar la hemorragia hepática; sin embargo, se asocia a la necesidad de reoperación para retirar las compresas. La colocación de mallas hemostáticas es una alternativa al empaquetamiento, que busca comprimir y a su vez reemplazar la cápsula hepática, y por lo tanto prescindir de reintervenciones para su retiro(6).
Caso clínico
Mujer de 35 años, Gesta: 5 Para: 2022, ingresó el día 11/06/17 al Hospital San Bartolomé, Lima, Perú, por dinámica uterina frecuente. Negó síntomas premonitorios y pérdidas vaginales. El diagnóstico fue gestación de 40 semanas, preeclampsia severa. Los antecedentes eran: G1: parto vaginal con preeclampsia; G2: parto vaginal; G3 y G4: abortos espontáneos; G5: actual, control prenatal 11 veces (18 a 39 semanas), cursando con PA entre 90/60 y 130/80 mmHg. Al examen físico al ingreso, PA 150/110 mmHg, pulso 72 x min, albuminuria (++), altura uterina 35 cm, feto en cefálico con 152 latidos/min, contracciones moderadas cada 10 min, Bishop 4. Exámenes auxiliares: hemograma con leucocitos 8 410, Hb 11,6 g/dL, plaquetas 198 000, TGO 16, TGP 110, DHL 312, creatinina 0,9, bilirrubina total 0,21, índice P/C 2,17.
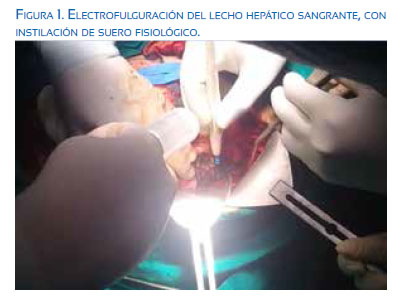
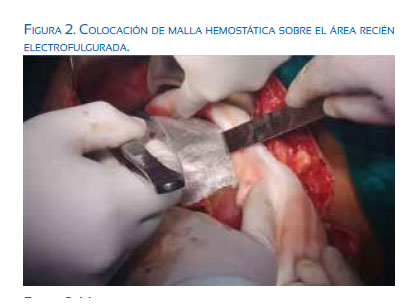
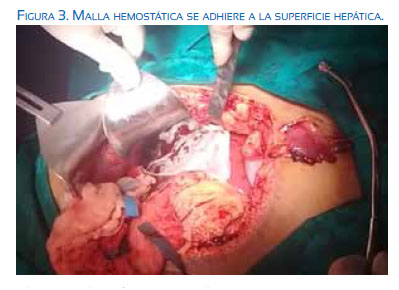
La gestante permaneció con sulfato de magnesio según protocolo Sibai, Se inició Inducción del parto con oxitocina, presentando a las 5 horas de su ingreso epigastralgia y cefalea holocraneana, por lo cual se interrumpió la inducción del parto y se realizó cesárea, sin incidencias. A las 12 horas de operada (PO12), presentó nuevamente cefalea y apareció epigastralgia, PA 170/110 mmHg. Exámenes auxiliares: Hb 8,8 g/ dL, plaquetas 112 000, TGO 386, TGP 246, DHL 1 486; se catalogó como síndrome HELLP. A las PO17 horas, presentó shock hipovolémico, evidenciándose en ecografía abdominal hematoma subhepático de 15 x 8 cm, procediéndose a laparotomía exploratoria. Se encontró útero puerperal de 18 cm, histerorrafia sin alteraciones, líquido libre serohemático, aproximadamente 1 000 mL. Se exploró hígado hiperémico, con hematoma a tensión que disecaba la cápsula de Glisson, comprometiendo segmentos V, VI, VII y VIII, de 15 x 12 cm; resto de órganos intraabdominales aparecían normales. Se realizó lavado de cavidad más empaquetamiento hepático con 14 compresas húmedas y cierre de cavidad. En el intraoperatorio recibió 4 paquetes globulares, 2 unidades de plasma fresco congelado y 6 unidades de plaquetas. Ingresó a UCI con los diagnósticos de shock hipovolémico, hematoma subcapsular hepático roto, síndrome de HELLP, preeclampsia severa. Luego de 72 horas de su ingreso a UCI, presentó oliguria (a pesar de usar diuréticos), distensión abdominal marcada, fiebre, taquicardia persistente, hipotensión y descenso de la Hb a 7,1 g/dL (a pesar de 3 paquetes globulares adicionales), decidiéndose la segunda laparotomía exploratoria. Se halló un gran plastrón sobre las compresas empaquetadas, hemoperitoneo, coágulos organizados con mal olor y burbujas, hígado hiperémico con zonas sangrantes en área de 15 x 15 cm. Cápsula de Glisson desgarrada y retraída, comprometiendo segmentos IV, V, VII, VIII. Se procedió a desempaque hepático, electrocoagulación con monopolar, logrando fulguración en spray del lecho hepático sangrante. Bajo instilación de suero fisiológico, se colocó malla hemostática sobre la zona cauterizada y se dejó drenaje aspirativo tipo Jackson-Pratt subhepático, por contraabertura. El sangrado intraoperatorio fue 3 000 mL; se transfundió 3 paquetes globulares y 4 paquetes de plasma. La paciente regresó a UCI. En los siguientes días presentó sepsis, injuria pulmonar secundaria e íleo metabólico, de los cuales evolucionó favorablemente y a los 11 días de su ingreso salió de UCI, dándose el alta 4 días después. En el control de 90 días, estaba asintomática, y la ecografía abdominal solo mostró hepatopatía difusa.
Discusión
El SH (hemólisis, elevación de enzimas hepáticas, plaquetopenia) es una seria complicación de la preeclampsia durante la gestación y el puerperio, caracterizado por dolor en epigastrio y/o hipocondrio derecho. Afecta 6 a 12% de gestantes con preeclampsia. Sus complicaciones son graves, tales como edema agudo de pulmón, fallo renal, coagulación intravascular diseminada, encefalopatía hipertensiva, hemorragia cerebral y rotura espontánea de hematoma subcapsular hepático (HSH), siendo esta última complicación de baja prevalencia, pero de mortalidad muy elevada (30%). Su causa precisa es desconocida, siendo más frecuente en multíparas de edad avanzada. En toda gestante que presente SH, se extremará la vigilancia ante la aparición de datos sospechosos de rotura espontánea de un HSH (dolor abdominal, alteraciones de la coagulación o imágenes ecográficas compatibles con HSH)(5).
En nuestro caso, la paciente ingresó con cuadro de preeclampsia severa que rápidamente progresó a SH y en pocas horas presentó epigastralgia y finalmente shock hipovolémico, evidenciándose a la ecografía una imagen sugerente de HSH que obligó a una laparotomía exploradora. La cirugía de estas pacientes tiene el objetivo principal de salvarles la vida. Así, en la primera laparotomía se realizó el empaquetamiento con compresas, lográndose dicho objetivo. Sin embargo, al ocurrir una nueva descompensación hemodinámica, se decidió reintervención ante la sospecha de persistencia de la hemorragia hepática. Una alternativa al empaquetamiento es el uso de malla hemostática, cuya principal ventaja es no requerir reoperación, aunque tiene la desventaja de requerir un cirujano entrenado en cirugía hepatobiliar, por la necesidad de movilizar el hígado rápidamente y fijar la malla hemostática(6). En el caso presentado, se colocó la malla solo sobre el área hepática afectada.
En la tabla 1 se enumera las alternativas del manejo de la rotura espontánea de HSH. El lóbulo derecho es el más frecuentemente afectado (75% de casos), el lóbulo izquierdo en 11% y ambos lóbulos en 14%(4,7). En nuestro caso, los segmentos comprometidos fueron del lóbulo derecho. La fulguración es la llamada coagulación en spray. Para la fulguración se emplea una onda de corriente modulada de alto voltaje que alcanza temperaturas de hasta 200ºC. La aplicación de un electrodo grande a cierta distancia del tejido, permite la ‘pulverización’ de electrones, actuando solo superficialmente. Este tipo de coagulación es preferible para detener sangrados en sábana debidos a sección de capilares, ya que forma un tejido carbonizado de alta resistencia y no calienta las capas titulares profundas(8).
En la segunda laparotomía de nuestra paciente, se decidió el uso de fulguración del lecho hepático comprometido, colocando el asa a escasos milímetros de la superficie hepática, sin llegar a contactarla, bajo instilación de suero fisiológico (figura 1), lográndose así detener el sangrado activo y colocándose a continuación la malla hemostática solo sobre el área fulgurada (figuras 2 y 3). La malla hemostática es un apósito absorbible de origen vegetal hecho de celulosa oxidada regenerada, con efecto bactericida de amplio espectro al reducir el pH de la herida, presentando una interacción mecánica y química, ya que la sangre se deposita con la celulosa y forma un tapón artificial gelatinoso(10).
Producido un caso de rotura espontánea de HSH, las complicaciones maternas descritas son absceso hepático, trombosis venosa, necrosis tubular renal aguda, íleo paralítico, neumonía y sepsis. Las tres últimas patologías se presentaron en nuestra paciente, superándolas al término de 15 días y evolucionando favorablemente. De acuerdo a los resultados obtenidos en el presente caso, el uso de electrofulguración más colocación de malla hemostática parece ser efectivo para el manejo de la rotura del HSH, con menor necesidad de reoperaciones, que elevan la morbimortalidad de estas pacientes. Su manejo es multidisciplinario, requiriéndose monitorización continua, cuidados críticos y tratamiento quirúrgico.
Fuente de financiamiento: el estudio se realizó con recursos propios de los autores
Conflicto de intereses:los autores declaramos no tener ningún conflicto de interés
Citar como: Ramírez Cabrera JO, Campos Siccha GJ, Zapata Díaz BM, Mendoza Solórzano PR, Mejía Cabrera FS. Rotura hepática en síndrome de HELLP: electrofulguración y uso de malla. Reporte de caso. Rev Peru Ginecol Obstet. 2019;65(4):537- 540. DOI: https://doi.org/10.31403/rpgo.v65i2222
Referencias Bibliográficas
1. Pérez Hernández M. Hematoma sub-capsular hepático. Grave complicación del embarazo. Rev Electrón Cienc Med Cienfuegos. ISSN:1727-897X Medisur 2010;8(6). [ Links ]
2. Yotsumoto G, Tanaka K, Ishizaki N, Ikoma A, Kawashima S, Taira A. Spontaneous subcapsular hepatic hemorrhage associated with pregnancy: Report of a case. Surg Today Jpn J Surg. 1997;27(7):657—60. [ Links ]
3. Gonzales YE, Ávila EJF. Morbimortalidad materna asociada a ruptura hepática o hematoma subcapsular por preeclampsia-eclampsia y síndrome HELLP. Arch Invest Mat Infantil México. 2010 mayo-ago;2(2):51-5. [ Links ]
4. Gonzales Carrillo O. Hematoma hepático subcapsular en síndrome HELLP en un hospital de referencia de Lima. Rev Peru Ginecol Obstet. 2017;63(2):171-81. [ Links ]
5. Arias M, Prieto Palomino MA, Curiel Balsera E, Mora Ordóñez J, Hernández Sierra B, Muñoz Bono J. Rotura espontánea hepática en el síndrome HELLP, Medicrit Rev Med Int Med Crítica. 2006;3(1):22–5. [ Links ]
6. Butte JM, Jarufe N, Vuletin F, Mortínez J. Tratamiento con malla de poliglactina del hematoma subcapsular hepático roto, Rev Chil Cir. 2006 oct;58(5):377–88. [ Links ]
7. Shaw C, Fattah N, Lynch D, stokes M. Spontaneous rupture of the liver following a normal pregnancy and delivery. Ir Med J. 2005 Jan;98(1):27-8. [ Links ]
8. Couso González A, García García-Porrero A. Conceptos generales de electrocirugía en histeroscopía. Ciencia Ginec. 2008;1:6-11. [ Links ]
9. Martos Cano M, Rodríguez-Piñeiro Cebrian I, Salcedo Mariña A, Merino Ramírez MT, Pérez de Medicna T. Rotura hepática espontánea en el embarazo. Progr Obstet Ginecol. 2016;59(4):226-30. DOI: 10.1016/j.pog.2015.06.003 [ Links ]
10. Bello Rando A. Introducción a la instrumentación quirúrgica. Prensas Universitarias de Zaragoza. 3ª. edición 2011. [ Links ] 540 Rev Peru Ginecol Obstet. 2019;65(4)
Correspondencia:
Juan Orestes Ramírez Cabrera
Av. Alfonso Ugarte 825, Lima 1, Perú
999519246
Recibido: 27 mayo 2018
Aceptado: 3 julio 2018
Publicación online: 14 noviembre 2019