Introducción
La esquizencefalia es una malformación poco común del sistema nervioso central, en la cual existe un defecto encefálico en forma de hendidura que compromete el espacio subaracnoideo hasta los ventrículos laterales; está rodeada de materia gris con aspecto de microgiria1.
Existen múltiples teorías sobre el origen de esta alteración. La teoría genética resalta la importancia del gen regulador del desarrollo estructural del prosencéfalo EMX2; sin embargo, no todos los niños con esquizencefalia tienen mutado este gen. Otra teoría es la del proceso inflamatorio intraútero, por infecciones que causan gran respuesta inflamatoria, como el citomegalovirus. La teoría más aceptada al momento es la alteración en la migración neuronal que forma hendiduras en la corteza cerebral en desarrollo2-4. Algunos eventos asociados a la génesis de la esquizencefalia son el uso de warfarina, drogas recreacionales, exposición a solventes orgánicos, muerte de cogemelo, trombocitopenia aloinmune e injuria cerebral por traumatismo o amniocentesis5.
El diagnóstico prenatal se realiza mediante ultrasonido a partir de la semana 24 de gestación, aunque la mayoría lo describe a partir de la semana 28, cuando se evidencia una lesión tipo cuña que se proyecta desde el ventrículo lateral hacia el espacio subaracnoideo, entrando o no en comunicación los bordes de estas hendiduras. La cavidad del septo pelúcido y el cuerpo calloso pueden estar ausentes hasta en 75% de los casos. Típicamente, los talamos no están fusionados y los ventrículos pueden estar dilatados. También puede existir hipoplasia del nervio óptico6.
Se publica el caso de un feto con esquizencefalia de labio abierto diagnosticado prenatalmente, además de realizar una revisión bibliográfica, y discusión clínica y ultrasonográfica.
Caso clínico
Multigesta de 24 años, con gestación única de 38 semanas 6 días por fecha de última menstruación, con antecedentes de un aborto y un parto vaginal. Fue referida del Hospital Regional Guillermo Díaz de la Vega (Apurímac) al Servicio de Medicina Fetal del Instituto Nacional Materno
Perinatal (INMP) por presentar feto con diagnóstico ecográfico de esquizencefalia de labio abierto. La evaluación ultrasonográfica mostró una imagen anecoica de 44 x 47 mm que ocupaba la porción central del hemisferio cerebral izquierdo y comunicaba la cavidad ventricular con el espacio subaracnoideo, en relación a esquizencefalia de labio abierto. El peso fetal se estimó en el percentil 5. La velocimetría Doppler de la arteria umbilical fue normal, a considerarse una restricción de crecimiento intrauterina (RCIU) de tipo malformativa ( y ). La resonancia magnética (RM) fetal informó amplio defecto de 30 x 35 mm en el parénquima cerebral del hemisferio izquierdo (fronto-parieto-temporal), que comunicaba el espacio subaracnoideo con el ventrículo lateral izquierdo, y cuyos bordes mostraban sustancia gris definida; colpocefalia de los ventrículos laterales con dilatación de la asta occipitotemporal izquierda. Tercer y cuarto ventrículos de configuración normal. Cuerpo calloso y septo pelúcido ausentes. Ganglios basales, tronco encefálico y cerebelo de caracteres normales. La conclusión fue de esquizencefalia de labio abierto, agenesia del cuerpo calloso ( y ). Dos semanas después (41 semanas) fue hospitalizada para culminar la gestación, procediéndose a inducir el parto, que ocurrió por vía vaginal.
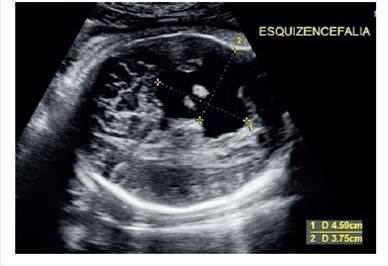
Figura 1 Corte ultrasonográfico transversal de la cabeza fetal, en el cual se puede apreciar la localización y el tamaño de la lesión.
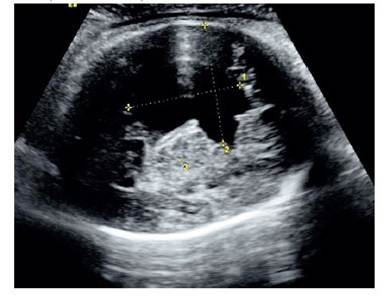
Figura 2 Corte ultrasonográfico transversal de cabeza fetal a diferente nivel, que permite una mejor visualización de la hendidura, cuyos bordes (labios) están ampliamente separados por líquido cefalorraquídeo.
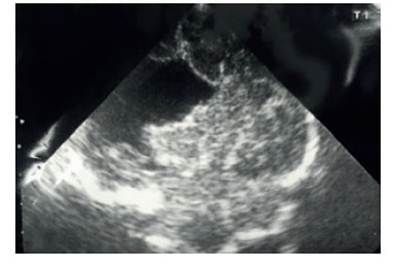
Figura 3 Ecografía transfontanelar realizada al recién nacido, que demuestra solución de continuidad entre el espacio subaracnoideo a nivel fronto-temporal derecho.
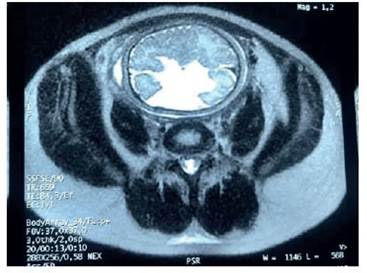
Figura 4 Resonancia magnética fetal (corte transversal), donde se aprecia claramente la comunicación entre el espacio subaracnoideo y los ventrículos laterales.
El recién nacido pesó 3 660 g, talla 50 cm, perímetro cefálico 34,7 cm, Apgar 3 al minuto y 8 a los 5 minutos. Fue hospitalizado en la unidad de cuidados intensivos para soporte ventilatorio, manejo hidroelectrolítico y estudio por hallazgos ecográficos prenatales. Al examen físico, el recién nacido estaba despierto, alerta, postura en flexión de extremidades, hipertónico. Tenía succión débil, facies simétrica, reflejo fotopalpebral presente, pupilas isocóricas. Mediante ecografía transfontanelar, neurología confirmó los hallazgos de la resonancia; oftalmología agregó el diagnóstico de hipoplasia del nervio óptico bilateral. En el primer día de vida se halló hiperbilirrubinemia en rango de fototerapia, y vómitos lácteos que cedieron sin ingesta oral por un día. Al tercer día se le retiró de fototerapia, con buena tolerancia oral, siendo dado de alta al sexto día. Reingresó dos días después con cuadro convulsivo, falleciendo dos horas después. No se pudo realizar la necropsia por falta de consentimiento de los padres.
Discusión
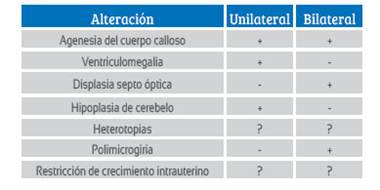
El hallazgo ecográfico prenatal de esquizencefalia es el de lesión tipo cuña que comunica el espacio subaracnoideo con el ventrículo lateral. Su prevalencia en estudios poblacionales es 1,5 por cada 100 000 nacidos vivos, según estimado en cuatro millones de nacimientos en California y 1,48 por 100 000 nv en población de más de 2,5 millones, en el Reino Unido5,7,8. Puede estar asociado a otras malformaciones evidenciables mediante ultrasonografía, como agenesia de la cavidad del septo pelúcido, agenesia del cuerpo calloso, alteraciones del nervio óptico, entre otros9 (). En nuestro paciente, la RM demostró agenesia del cuerpo calloso e hipoplasia de nervio óptico. El examen posnatal con ecografía transfontanelar confirmó los hallazgos.
El diagnóstico prenatal de esta patología es por ultrasonografía. La edad gestacional promedio de sospecha es a partir de las 24 semanas. En el caso presentado, el diagnóstico fue recién a la 32a semana, con referencia tardía a nuestra institución. La esquizencefalia es una entidad evolutiva, en la cual la injuria sobre el sistema nervioso central puede establecerse desde el primer trimestre, pero las alteraciones producidas son visibles después de las 20 semanas. No existen reportes de identificación de esquizencefalia por ultrasonido antes de las 20 semanas8, y la revisión de la literatura inglesa hasta el año 2012 da un total de 52 casos diagnosticados prenatalmente en 24 publicaciones. La revisión de las bases de datos latinoamericanas (Scielo, Redalyc, Alicia, Latindex), hasta el año 2018, solo muestra 3 publicaciones de diagnóstico prenatal10-12, que añaden 8 casos a la literatura mundial. No hemos encontrado caso o serie de casos publicados en el Perú.
La sensibilidad del diagnóstico prenatal depende de la calidad de la evaluación ultrasonográfica. Pero, en líneas generales, ha mejorado en la última década, de 1 en 63 casos según Curry8, en el año 2005, a 12 en 19 casos según Howe5, en el año 2012, gracias a la introducción de la resonancia magnética fetal. En el diagnóstico prenatal, la RM durante el segundo trimestre y ultrasonido 3D permiten mejorar la evaluación cerebral13, permitiendo el diagnóstico diferencial con otras patologías, como la holoprosencefalia, hidranencefalia, quiste aracnoideo y porencefalia.
Se ha identificado como factor asociado a esta patología la edad materna menor de 24 años5,8, dato que coincide con la edad de nuestra paciente. El uso de medicamentos o drogas recreacionales como la cocaína, también asociadas a la génesis de esta patología, no estuvieron presentes en la paciente.
El manejo obstétrico debe contemplar exámenes complementarios como la RM fetal y TORCH. En el caso presentado, se desconoce su exposición al CMV. Se recomienda el parto por vía vaginal si la paciente presenta condiciones obstétricas. El pronóstico neonatal dependerá del tipo y ubicación de la lesión, siendo de mejor pronóstico las lesiones unilaterales y de labio cerrado. Según Halabuda14, las esquizencefalias bilaterales son las más frecuentes, y 60% de ellas son a labio abierto, mientras que, en las unilaterales, 60% son a labio cerrado. El paciente presentado fue diagnosticado con esquizencefalia unilateral de labio abierto, cuyo pronóstico es reservado y que al nacer se acompaña de convulsiones y/o retardo psicomotor. Un tratamiento precoz y control adecuado, juntos con estimulación y rehabilitación, pueden dar una buena calidad de vida15. El tratamiento quirúrgico se realiza únicamente en casos complicados con hidrocefalia o hipertensión endocraneana16. El hallazgo adicional de signos de displasia septo óptica (ausencia del septo pelúcido más hipoplasia del nervio óptico) se asocia a peor pronóstico, por la posibilidad de hipopituitarismo y consecuentes trastornos hidroelectrolíticos que podrían ser la causa del desenlace fatal del presente caso.
Concluyendo, se comunica un caso de esquizencefalia de labio abierto diagnosticado prenatalmente mediante ultrasonografía, resaltando su baja prevalencia y mal pronóstico perinatal. Se recomienda complementar los estudios con resonancia magnética fetal y serología para TORCH.