Introducción
Se define el embarazo abdominal como una implantación embrionaria ectópica que ocurre en la cavidad peritoneal. Es una condición muy rara, con incidencia estimada en 1 / 10 000 nacimientos y 1,4 % de los embarazos ectópicos1. La mayoría son resultado de la reimplantación de un aborto tubárico (secundarios), y el sitio de implantación más frecuente es paraanexial1. Los síntomas asociados a esta patología son múltiples e inespecíficos y dependen de la ubicación y de la edad gestacional del producto fetal, desde casos asintomáticos que progresan hacia o más allá del segundo trimestre, y los que presentan sintomatología inespecífica o dolor abdominal y hasta shock hipovolémico por rotura de vasos placentarios anómalamente implantados2-4.
El estándar de oro diagnóstico es la ecografía y su especificidad y sensibilidad son 94 % y 87 %, respectivamente2. La resonancia magnética bien interpretada ayuda a orientar el compromiso de órganos adyacentes.
El manejo dependerá de la sintomatología materna y el estado fetal. En muchos casos, el inicio de la sintomatología es agudo por hemorragia intrabadominal debida a la separación placentaria del lecho de implantación. El abordaje es la laparotomía de urgencia apenas realizado el diagnóstico, por el riesgo de complicación y mortalidad materna asociada de hasta 5 por cada 1 000 casos4,5. Los casos de manejo conservador son aislados6, bajo criterios estrictos de observación. La mortalidad fetal puede alcanzar más del 50 %. El embarazo abdominal se asocia a malformaciones congénitas en cerca del 20 % de los casos7.
El presente estudio comunica los últimos dos casos de embarazo abdominal de 16 y 26 semanas en nuestro hospital y revisa la literatura disponible con respecto al abordaje y tratamiento.
Comunicación de los casos
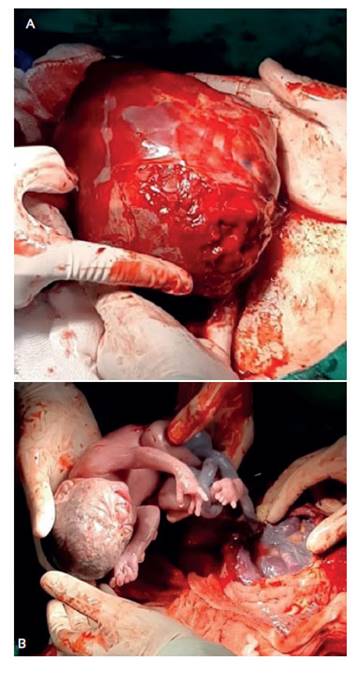
Caso 1. Paciente de 35 años, G2P1001, que acudió por dolor abdominal y amenorrea de 16 semanas. La ecografía transvaginal y abdominal detectó un útero vacuo miomatoso de 13 x 7 cm y adyacente a él estructuras óseas fetales sin vitalidad. Los hallazgos de la resonancia se contemplan en la Figura 1. En la laparotomía se halló una masa aplastronada parauterina derecha. Se realizó liberación del capullo corioamniótico y se extrajo un feto óbito de 120 g. La placenta fue liberada del epiplón con restos coriodeciduales muy adheridos al anexo y al útero, siendo necesaria la histerectomía total. La evolución fue favorable, con alta al sétimo día.
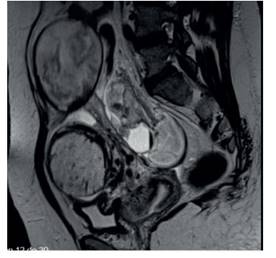
Figura 1 Caso 1. resonancia pélvica: imagen compatible con embarazo extrauterino abdominal con invasión de la placenta a la superficie pélvica.
Caso 2. Mujer de 37 años, G6P2032, que ingresó como gestante de 24 semanas con síndrome doloroso abdominal por colecistitis. El servicio de cirugía general planteó manejo expectante y luego fue evaluada por el servicio de ginecología por persistencia del dolor abdominal y presencia de anemia severa (hemoglobina 6,9 g%). La ecografía obstétrica mostró feto activo de 26 semanas por biometría, en flanco derecho, con placenta posterior sin recubrimiento miometrial; el útero de 13 cm se mostró vacuo, con presencia de líquido libre (Figura 2). Los hallazgos de la resonancia se contemplan en la Figura 3. Se optimizó la hemoglobina, y se administró corticoide para neumoprotección fetal. En la laparotomía se halló hemoperitoneo (2 L), feto mujer con peso de 710 g, Apgar 61 y 75, envuelto en capullo coriónico de 18 cm. La placenta posterior yacía sobre el ligamento ancho, que presentaba rotura de 6 cm en la cara posterior alta, con sangrado activo del vaso nutricio uterino, sin compromiso de los órganos abdominales (Figura 4); se extrajo en bloque. El servicio de cirugía reintervino a la paciente para practicar colecistectomía al sexto día postoperatorio, por persistencia del dolor abdominal. Tuvo evolución favorable y se dio el alta al sexto día. La neonato presentó un cuadro de enterocolitis necrotizante y displasia broncopulmonar. Además, persistencia del conducto arterioso, hemorragia intraventricular y retinopatía por prematuridad extrema, falleciendo lamentablemente a los 4 meses 4 días por sepsis tardía.
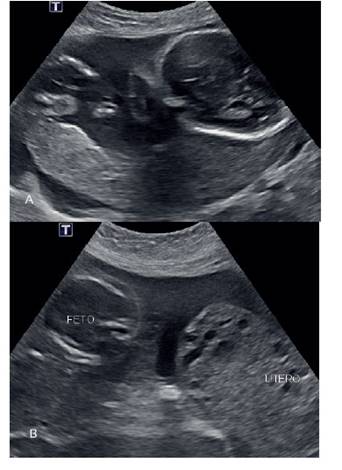
Figura 2 caso 2: a: feto y placenta sin miometrio circundante, con hemoperitoneo. b: feto y útero en sagital, vacuo.
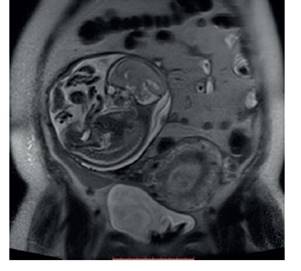
Figura 3 Caso 2. resonancia t2 plano coronal materno: saco corioamniótico en posición extrauterina, con contenido fetal en sagital de forma normal. útero con cavidad endometrial sin producto del embarazo.
Discusión
Se presenta dos casos de embarazo ectópico abdominal. El primero con un feto óbito de 16 semanas y el segundo con un feto vivo de 26 semanas, ambos con similitud con respecto al cuadro clínico, la disponibilidad de imágenes y la forma de abordaje. Siguiendo los criterios de Studdiford, establecidos en 1946, ambos se trataron de embarazos abdominales secundarios, pues existió compromiso tubárico y fístula uteroplacentaria.
En cuanto a la clínica, la amenorrea y el dolor abdominopélvico fueron los principales síntomas maternos, confundiéndose incluso en el segundo caso con la patología biliar, motivo de la referencia. La ecografía es básica en el diagnóstico y los signos guía son el útero vacuo, la mala definición placentaria y una actitud fetal inusual, presentes en ambos casos. Además, resulta esencial evaluar la ausencia de tejido miometrial entre el embarazo y la vejiga y órganos adyacentes, sobre todo en casos avanzados8.
La resonancia magnética ha mostrado su utilidad en estos casos para evaluar la extensión del compromiso placentario a los órganos adyacentes9. Solo el segundo caso se trató de un embarazo abdominal avanzado, definido como el que sobrepasa las 20 semanas; la controversia se relaciona con el manejo de la placenta una vez extraído el feto. Nunyalulendho comunicó 163 casos entre 1946 y 2008, con diagnóstico preoperatorio en menos del 50%7). Masukume publicó 38 casos de embarazos abdominales avanzados con fetos vivos en el periodo de 2008 al 201310 y Minakshi Rohilla hizo la revisión de casos del 2013 al 2018, informando 26 casos con mejor diagnóstico preoperatorio (56 %)11). Los casos a término se han descrito como hallazgos intraoperatorios fortuitos, incluso en nuestro medio12.
En cuanto al manejo de esta patología, no hay un protocolo estandarizado, y si bien se suelen interrumpir en el momento del diagnóstico, la conducta expectante se ha contemplado bajo estricta vigilancia en casos asintomáticos, esperando la viabilidad13. Se alcanza un máximo de 32 a 34 semanas, siendo el consenso no sobrepasar el límite de edad gestacional en que se alcanza viabilidad fetal en el centro de referencia. Entonces se programa una cuidadosa laparotomía exploratoria, considerando incluso la cateterización de los vasos pélvicos para control de la hemorragia intraoperatoria. Las complicaciones más frecuentes son la hemorragia y la infección, con mortalidad materna en 12 % de los casos 7.
Con relación al manejo del tejido placentario, resulta más fácil su exéresis completa mientras más precoz sea el embarazo, e incluso la laparoscopia puede ser considerada en estos casos; se la ha descrito en asociación con embolización de los vasos uterinos14. En el caso de 16 semanas, el compromiso placentario involucró las asas intestinales y la pared uterina, conllevando a la histerectomía, mientras que, en el caso de 26 semanas, la implantación en la hoja peritoneal permitió la evacuación en bloque que comprometía la trompa derecha, conservándose el útero.
Cuando no es posible la extracción placentaria completa, dejar la placenta in situ es una opción, y debe considerarse el seguimiento estricto por la posibilidad de complicaciones maternas como abscesos, hemorragias tardías y obstrucciones de vísceras huecas, producto de fenómenos inflamatorios y necróticos secundarios15. El metotrexato para el manejo postoperatorio de la reducción placentaria es discutido. Por lo cual, en opinión de los expertos, se prefiere intentar la extracción placentaria, la cual es posible en 55 a 70 % de los casos11.
Escobar16 reporta 74 casos de embarazo abdominal avanzado, e incluye 25 casos con manejo expectante (latencia media de 6,1 semanas), con supervivencia neonatal de 56 %; la placenta pudo ser removida en 58 % de los casos y la mortalidad materna debida a hemorragia fue 4 %.
En conclusión, el embarazo ectópico abdominal es una entidad muy rara, con altas tasas de mortalidad materno-fetal y variabilidad con respecto al abordaje terapéutico. El apoyo ecográfico y de la resonancia resultan muy útil para el diagnóstico y para planificar la cirugía. La forma de presentación más frecuente es el abdomen agudo secundario a hemoperitoneo, que convierte el cuadro en una verdadera emergencia ginecoobstétrica que demanda los recursos de un hospital de alta capacidad resolutiva.











 texto en
texto en