Introducción
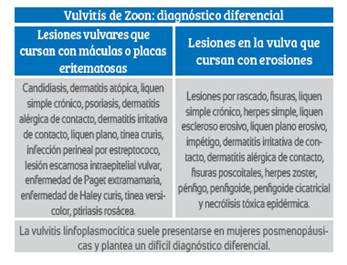
La vulvitis de Zoon o vulvitis de células plasmáticas es una enfermedad inflamatoria crónica infrecuente. Fue descrita por primera vez, en 1954, por Garnier y Zoon1,2, como caracterizada por placas eritematosas bien delimitadas y brillantes que pueden afectar cualquier localización de la vulva, en forma de placas únicas o múltiples. No suele afectar la mucosa vaginal ni otras localizaciones extragenitales. Puede involucrar a las mucosas genitales de vestíbulo, epitelio parauretral, región periclitoroidea o labios menores. Los síntomas más frecuentes son quemazón, prurito, dispareunia y disuria3. Suele presentarse en mujeres posmenopáusicas y plantea un difícil diagnóstico diferencial.
El objetivo de presentar el caso es evidenciar la necesidad de un estudio histológico para el diagnóstico de esta dermatosis vulvar de excepcional observación en la práctica clínica, así como actualizar la mejor opción terapéutica.
Caso clínico
Se presenta el caso de una mujer de 36 años intervenida de quiste sacrococcígeo, con dos embarazos y dos partos eutócicos. Resto de antecedentes sin interés clínico.
La paciente refería prurito vulvar crónico de larga evolución, ardor, disconfort, quemazón y dispareunia. Había consultado en anteriores ocasiones por prurito vulvar, no respondiendo a cremas hidratantes tópicas.
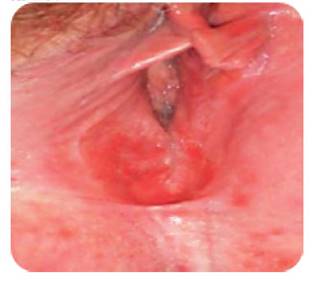
En la exploración se objetivó una placa eritematosa, en labio menor e introito, bien delimitada, de aproximadamente 1 cm (Figura 1).
La primera sospecha diagnóstica fue candidiasis vulvar, debido a la presencia de una placa eritematosa. Se prescribieron antifúngicos tópicos, sin obtener respuesta clínica.
En el control clínico al mes, dada la ausencia de mejoría con antifúngicos tópicos, se realizó estudio de exudado vaginal, que fue negativo, y biopsia vulvar (Figuras 1 y 2), que fue informada como vulvitis de predominio linfoplasmocitario (Figura 2), correspondiéndose con vulvitis de Zoon, entidad que se caracteriza por un ‘patrón de inflamación en mucosas en relación con dermatosis crónicas’.
Tras el diagnóstico, se prescribió tratamiento tópico con corticoides de alta potencia, clobetasol 0,05% crema, tres veces al día durante un mes, con posterior pauta descendente, dos veces al día el segundo mes y una vez al día el tercer mes, refiriendo la paciente una importante mejoría clínica en los controles a los 3 y 6 meses. Actualmente está asintomática, con desaparición de la placa eritematosa.
Discusión
La vulvitis de Zoon es una lesión benigna de la vulva y de baja incidencia, siendo su equivalente en el varón la balanitis de Zoon1,2.
Los síntomas de presentación suelen ser prurito y escozor vulvar, dispareunia y disuria3. En la exploración, los signos típicos son placas eritematosas, brillantes, pudiendo aparecer erosiones y telangiectasias sobre las placas.
Debido a que la clínica es inespecífica, es necesario hacer el diagnóstico diferencial (Tabla 1) con otras dermatosis vulvares (el liquen plano), así como con enfermedades sistémicas (enfermedad de Behçet, Crohn), infecciones y enfermedades de transmisión sexual (candidiasis, virus herpes simple, sífilis), enfermedades precancerosas (la neoplasia vulvar intraepitelial, enfermedad de Paget) o el exantema fijo medicamentoso, siendo un diagnóstico de exclusión. Debido al amplio abanico de enfermedades con las que hay que realizar el diagnóstico diferencial, es obligatorio confirmar el diagnóstico mediante biopsia4.
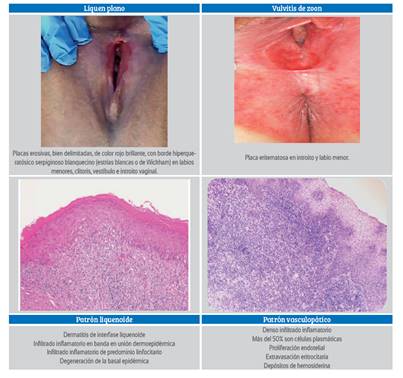
Quizás debido a la similitud en la presentación de las lesiones, el principal diagnóstico diferencial debería de realizarse con el liquen plano, subtipo erosivo (Figura 2), siendo esta su forma más frecuente de presentación (70%). Aparece como erosiones eritematosas brillantes asociadas con estrías blancas o de Wickham, sobre todo en labios menores y el vestíbulo, siendo relativamente frecuente la afectación de otras localizaciones como la mucosa oral (formando parte del síndrome vulvovaginogingival), la piel o el cuero cabelludo5,6. Mientras tanto, la vulvitis de Zoon cursa con placas eritematosas bien delimitadas y brillantes que pueden afectar cualquier localización de la vulva en forma de placas únicas o múltiples. No suele afectar a la mucosa vaginal ni otras localizaciones extragenitales7. Recientemente, se ha propuesto que para realizar el diagnóstico de liquen plano erosivo se requiere la presencia de al menos tres de los nueve criterios clínico-patológicos (Simpson)8: áreas eritematosas bien delimitadas, borde hiperqueratósico y/o estrías de Wickham en la periferia de las lesiones, dolor/quemazón, cambios cicatriciales/ pérdida de la arquitectura normal, inflamación vaginal, compromiso de otras superficies mucosas, infiltrado inflamatorio en banda que compromete la unión dermoepidérmica, infiltrado inflamatorio de predominio linfocitario, signos de degeneración de la basal epidérmica.
La etiopatogenia es desconocida, aunque existen distintas teorías (autoinmune, hormonal, irritativa).
El diagnóstico definitivo es histológico y se caracteriza por la presencia de un denso infiltrado inflamatorio donde más del 50% de las células son células plasmáticas4 (Figura 2). Existe importante proliferación endotelial, con extravasación eritrocitaria y depósitos de hemosiderina.
Según la clasificación de la Sociedad Internacional para el Estudio de Enfermedades de la Vulva, ISSVD 2006, la vulvitis plasmocelular pertenece al patrón vasculopático8, a diferencia del liquen plano que corresponde al patrón liquenoide.
Debido a que la etiología es desconocida, se ha optado por múltiples tratamientos distintos, siendo la respuesta a los mismos inconstante. La primera línea de tratamiento serían los esteroides tópicos de alta potencia como el propionato de clobetasol 0,05%, siendo la cirugía en casos muy refractarios el tratamiento de elección9.
Entre los tratamientos médicos empleados encontramos tratamientos de primera línea como corticoides tópicos de alta potencia10 y corticoides tópicos de media-fuerte potencia, tratamientos de segunda línea como inhibidores de la calcineurina, tacrolimus11. También se ha utilizado imiquimod, inteferón alfa e incluso crioterapia12. En caso de no existir respuesta clínica con los tratamientos previos, se puede recurrir a tratamiento con láser de CO2 escisional e incluso tratamiento escisional en quirófano13.
Dado que la vulvitis de células plasmáticas es una enfermedad inflamatoria crónica y suele asociarse a periodos de remisión y recaída, es fundamental un seguimiento clínico de la paciente.











 text in
text in