Introducción
El condiloma gigante o tumor de Buschke-Löwenstein es un tumor epitelial benigno de origen viral transmitido sexualmente y que raramente puede malignizarse. Los condilomas gigantes en niños han sido poco estudiados. De evolución rápida, consiste en una hiperpapilomatosis exo- y endofítica de origen viral (virus papiloma humano (VPH) - tipos 6 y 11)(1,2,), que asienta en la región perineo-ano-rectal, pero también en la mucosa oral y el pene.
En 1986, Abraham Buschke describió el condiloma acuminado en el Neisser´s Stereoskopischer Atlas1,2. Es más frecuente en hombres que en mujeres, con relación de 3:1, y son escasos las publicaciones en mujeres, con mayor incidencia durante el embarazo, en fumadoras y si ha tenido lesiones cervicales o verrugas genitales previas3,4.
Histológicamente, la lesión muestra masas proliferativas y cavidades, así como papilomatosis, acantosis, hiperqueratosis, paraqueratosis celular variable e infiltración de células inflamatorias de los tejidos subyacentes5,6.
Existen diferentes tratamientos del tumor, siendo más efectiva la resección quirúrgica radical para evitar recidivas, malignidad y mortalidad3,5. La mortalidad se calcula en 20 %.
Presentación del caso
Una niña de 1 año y 8 meses de edad, natural y procedente de Chiclayo, inició la enfermedad un mes antes de la primera consulta, con lesiones verrugosas en labios menores, labios mayores y región inguinal, las cuales evolucionaron progresivamente en número y extensión en las regiones vulvar y perineal. Acudió a un centro de salud de su localidad donde fue evaluada y se tomó biopsia de la lesión, refiriendo a la paciente al Instituto Nacional de Salud del Niño, en Lima, Perú.
Como antecedentes personales, nació de parto vaginal a las 32 semanas de gestación, producto de embarazo gemelar. El peso al nacer fue 3 000 g, con Apgar 9-9, llanto espontáneo, Sufrió de dermatitis de pañal. La madre presentó verruga genital antes de la gestación, sin especificar la ubicación; no se le realizó examen ginecológico cuando acudió a la consulta con la hija.
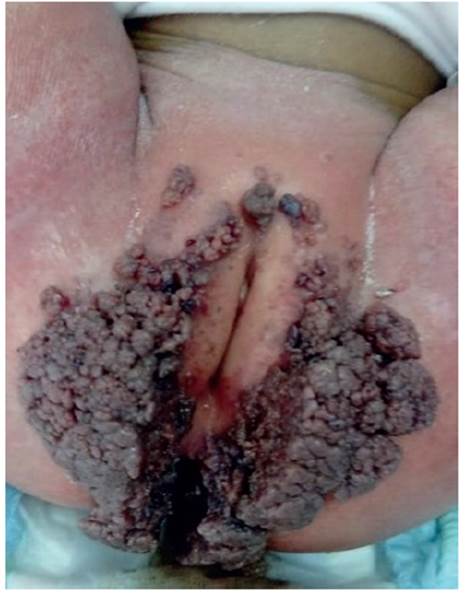
Al examen físico mostraba regular estado general, nutrición e hidratación, con desarrollo mamario y vulvar Tanner I. Se evidenció aumento de volumen y lesiones arborizantes vegetantes, no infiltrantes, que se extendían desde la región perianal hasta región vulvar y ambas regiones inguinales, comprometiendo los labios menores y mayores en toda su extensión (Figura 1). No se halló signos de abuso sexual al examen.
Los exámenes para VIH, hepatitis B y C y RPR fueron negativos. La biopsia vulvar mostró hallazgos consistentes con condilomatosis y se le realizó detección y diferenciación de 28 genotipos del virus papiloma humano. Se encontró el genotipo 6 por reacción en cadena de la polimerasa.
El resultado de los linfocitos T CD3 por citometría de flujo fue 61 %, linfocitos T CD3+ CD4+ 27,9 %, linfocitos T CD3+CD8+ 29,1 %, linfocitos B CD19+ 1 395 y linfocitos NK CD56/16 569, todos con valores dentro de la normalidad.
La intervención quirúrgica bajo anestesia general consistió en extirpar las lesiones condilomatosas hiperpigmentadas, verrugosas, exofíticas, que ocupaban el área vulvar y perineal en una extensión de 12 x 12 cm. La resección fue total, utilizando un electrobisturí monopolar en modo corte y coagulación. La paciente toleró satisfactoriamente el acto quirúrgico y tuvo evolución favorable, permaneciendo hospitalizada por 24 horas.
El resultado de patología confirmó el diagnóstico de condiloma acuminado por virus papiloma humano. Macroscópicamente se observó múltiples fragmentos irregulares de tejido que en conjunto midieron 7 x 6 x 1,3 cm, superficie con lesiones exofíticas de aspecto verrugoso, coloración parduzca y consistencia fibroelástica (Figura 1).
En la microscopia, la epidermis mostró acantosis, papilomatosis, hiperqueratosis y paraqueratosis escasa, presencia de células con núcleos con discreta hipercromasia y halo claro perinuclear que correspondía a coilocitos. En la dermis se observó infiltrado linfoplasmocitario, neovascularización y congestión vascular. (Figura 2).
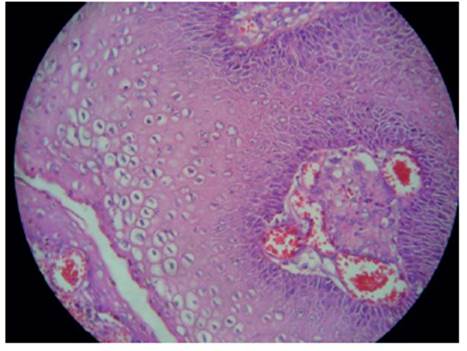
Figura 2: Epitelio escamoso; en la capa intermedia y superficial se observa presencia de células que tienen una forma ovoide o redonda con halo claro perinuclear, núcleos picnóticos o retraídos (coilocitos). En la superficie, células paraqueratósicas.
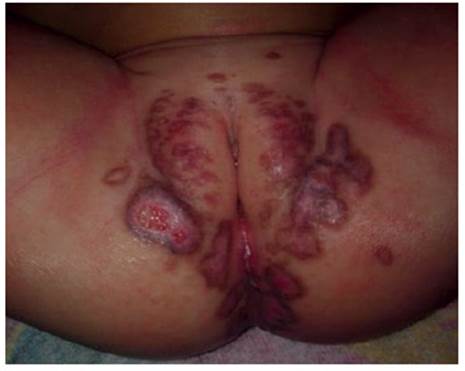
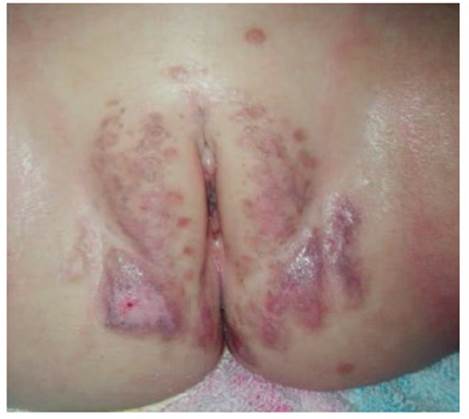
Se realizó control al mes y a los dos meses posteriores a la cirugía, observándose evolución adecuada y cierre de la herida, con ausencia de sangrado e infección. Se indicó vacunación contra virus papiloma humano (VPH). Durante el control mostró adecuada consolidación de la cicatriz, sin recidivas del tumor y con buen resultado estético (Figuras 3 y 4).
Discusión
El tumor de Buschke-Löwenstein es una entidad rara, con incidencia de 0,1 % en la población general. Afecta predominantemente a los hombres, con escasos informes en mujeres, siendo más frecuente durante el embarazo y con escasas publicaciones de casos en niñas o adolescentes. Presenta tasas de hasta 56 % de evolución a carcinoma escamoso, 66 % de recurrencia y 20 % de mortalidad2,3,6. En el presente caso no se halló comportamiento maligno.
Se ha establecido que la transmisión es sexual, más frecuente en varones (relación 3:1), entre la quinta y sexta década de la vida, asociada a infección por el VPH tipos 6 y 11, altamente contagiosos1-5. Valdés informó el caso de una niña de 10 años sin antecedente que explicara la transmisión7. Ambriz y col indican que, en la edad pediátrica, se debe considerar la posible transmisión por abuso sexual8. Y Aydogdu informa que se estima que 50 % de los casos en niños son por abuso; sin embargo, publica 3 casos pediátricos sin evidencia de abuso8.
En el caso presentado no había evidencia de abuso sexual y se presume que se habría adquirido dicha infección durante el parto vaginal, a diferencia de la segunda gemela que nació por cesárea y no presentó la enfermedad. En las niñas, la transmisión vertical del VPH se presenta en alrededor del 20 % de los casos, que incluye la transmisión periparto, no existiendo una relación con la edad. Esto se muestra en el caso de Perez-Elizondo y col, que informan sobre una niña de 3 años con antecedente de abuso sexual repetido6-9.
El tumor de Buschke-Löwenstein tiene características clínicas e imagenológicas poco conocidas y su manejo no está consensuado3,4. Entre los factores de riesgo se señala ser portador de alguna inmunosupresión (infección por VIH, uso de corticoides, inmunomoduladores, diabetes mellitus), la promiscuidad sexual y el tener condilomas de menor tamaño. Las localizaciones más frecuentes en la mujer son la vulva (90 %) y el periné, como en el presente caso. Las adenopatías asociadas son mas bien reactivas a la lesión o por sobreinfección; muy rara vez corresponden a metástasis. El rango de edad de los pacientes es entre 19 y 53 años, sin clara preferencia etaria en otros estudios3. En el presente caso, se trató de una niña de un año.
Respecto al estudio por imágenes, su rol es determinar la extensión de la lesión y el compromiso de las estructuras vecinas, para establecer la posibilidad de resección quirúrgica. Los estudios inmunológicos mostraron que la inmunidad innata era normal, no se veía comprometida la respuesta celular, con disminución de los linfocitos CD4 y CD85. En los casos de condilomas perianales, se debe establecer el compromiso del esfínter anal, para determinar una resección local o resección abdomino-perineal baja (operación de Miles)3.
El tratamiento es eminentemente quirúrgico, sin pauta establecida. Si bien se han descrito tratamientos locales con podofilino, crioterapia, electrocoagulación, fluorouracilo, láser CO2 e incluso radioterapia, su manejo habitual es la resección de la lesión con bordes amplios o procedimientos más invasivos, según el grado de invasión local del tumor. Se ha descrito el uso coadyuvante de quimioterapia (bleomicina, metotrexato). Ninguna de estas conductas ha logrado una menor recurrencia de la lesión. Nuestra paciente fue manejada con escisión quirúrgica, sin verificarse recidiva a la fecha2,7,9-11.
Entre las limitaciones en la presentación del presente caso, no se realizó estudios de detección de virus papiloma en la madre y no se ha podido documentar una fotografía actualizada del caso, por limitaciones de acceso, ya que la paciente proviene del interior del país.
En nuestra paciente, se planificaron controles clínicos cada tres meses durante un año, luego cada seis meses por un año y finalmente anual. Pero, la paciente no acudió con la frecuencia sugerida a sus controles, por limitaciones de distancia geográfica.
Se concluye que, el condiloma gigante (tumor de Buschke-Löwenstein) es una lesión voluminosa con aspecto de ‘coliflor’, poco frecuente en niñas y adolescentes9, que se asocia a estados de compromiso del sistema inmunológico. El tratamiento de elección debe ser siempre quirúrgico, teniendo en cuenta la necesidad de seguimiento y verificar la posibilidad de abuso sexual12,13.











 text in
text in