Sr. Editor. Actualmente, el cáncer continúa siendo un problema vigente con gran impacto en la salud de la mujer en edad reproductiva. En 2016 se diagnosticaron 6,7 millones de nuevos casos a nivel mundial, correspondiendo la décima parte a pacientes por debajo de los 40 años de edad. Al momento del tratamiento, 82 000 fueron menores de 19 años con una supervivencia global del 84%1). Esta mejora de la remisión y sobrevida ha creado la necesidad y la obligación de brindar terapias que les posibilite la opción de ser madres.
Tanto la quimioterapia como la radioterapia generan efectos permanentes en la función reproductiva y endocrinológica de la mujer. Los agentes alquilantes como la ciclofosfamida y el busulfán son los medicamentos más gonadotóxicos, con efectos amenorreicos marcados y afectación de la reserva ovárica(2). El daño ovárico también se produce por la exposición directa a la radiación. Está demostrado que una dosis menor a 4Gy puede destruir el 50% de la población ovocitaria3. Es así como, hace dos décadas, surge el concepto de ‘oncofertilidad’ como la forma de anticipar el impacto de las neoplasias malignas en la reserva ovárica y ofrecer opciones para preservar el futuro reproductivo de la mujer.
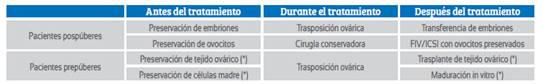
En 2006, la Sociedad Americana de Oncología Clínica (ASCO) publicó los primeros protocolos y guías clínicas para el desarrollo de la oncofertilidad (Tabla 1). Se incluye dos grupos de pacientes con alternativas diferentes de tratamientos de oncofertilidad: pospuberal y prepuberal. En el primero, la preservación de embriones y ovocitos maduros representan el ‘estándar de oro’. Sin embargo, tiene desventajas, como el tiempo prolongado de tratamiento y la contraindicación en pacientes con neoplasias sensibles a hormonas femeninas(4). En el segundo, la criopreservación de tejido ovárico es el tratamiento más prometedor, aunque teniendo como principal desventaja el fracaso de la supervivencia del implante y la posibilidad de reinstaurar células neoplásicas4. Pese al reciente desarrollo de esta especialidad en la medicina reproductiva, los resultados positivos son tangibles en países de primer mundo. Incluso se cuenta con guías clínicas y unidades hospitalarias exclusivas para estas pacientes.
Vistos los resultados prometedores de la oncofertilidad y sus alternativas de tratamiento, existe en nuestro país la necesidad de implementar unidades de reproducción humana avanzadas y protocolos de tratamiento oncológico que incluyan alternativas de preservación de la fertilidad. Como sabemos, la falta de asignación de mayor presupuesto al Ministerio de Salud y la poca capacitación del personal médico en centros del extranjero juegan en contra de la salud reproductiva de la mujer peruana. Obviamente un cambio de dirección conlleva un esfuerzo institucional y económico importante, pero haría posible que nuestras pacientes reciban una atención holística y de calidad.











 texto em
texto em