INTRODUCCIÓN
La hiperplasia endometrial es un espectro de alteraciones morfológicas que van desde cambios benignos hasta enfermedad premaligna caracterizada por cambios hiperplásicos en las estructuras glandulares y estromales del endometrio que recubren la cavidad uterina, con preponderancia de un aumento en la relación glándula/estroma en comparación con el endometrio proliferativo normal1. La importancia clínica de la hiperplasia endometrial radica en el riesgo asociado de progresión a cáncer de endometrio de tipo endometrioide, considerando a las formas atípicas de hiperplasia endometrial como lesiones premalignas2. La mayoría de los casos de hiperplasia resultan de niveles altos de estrógenos con niveles insuficientes de progesterona3-5. Pero, algunos estudios han encontrado que la hiperplasia endometrial atípica / neoplasia intraepitelial endometrioide (AEH/EIN, por sus siglas en inglés) emerge como un proceso clonal que comienza como una lesión localizada generalmente en un contexto de hiperplasia sin atipia6.
Se han propuesto muchas clasificaciones para la hiperplasia endometrial. Sin embargo, la más utilizada es la propuesta por la Organización Mundial de la Salud (OMS), en 1994, basada en la complejidad de la arquitectura glandular (simple o compleja) y en características citológicas (nucleares), como hiperplasia o hiperplasia atípica1, determinando cuatro categorías de hiperplasia endometrial: hiperplasia simple, hiperplasia compleja, hiperplasia simple con atipia e hiperplasia compleja con atipia5. Esta clasificación ha sido criticada por su baja reproducibilidad y falta de soporte patogénico y molecular7-10, por lo cual se propuso un sistema alternativo [la neoplasia intraepitelial endometrial (sistema EIN)] para mejorar el diagnóstico diferencial2,7-9. El sistema EIN separa la hiperplasia endometrial en benigna y EIN, de acuerdo con una combinación de parámetros morfológicos que son evaluables objetiva o subjetivamente11. Se basa en las características nucleares y arquitectónicas de la hiperplasia endometrial, que se evalúan objetivamente a través de un análisis morfométrico computarizado. El análisis de la relación glándula a estroma, perímetro glandular y diámetro nuclear permite el cálculo de una puntuación de pronóstico (puntuación D)7,8) y la clasifica como ‘benigna’ si la puntuación D ≥ 1 y ‘EIN’ si la puntuación D <1(2, 8,12). No obstante, el puntaje D no está muy extendido, debido a los costos de una estación de trabajo de morfometría8. Para una aplicación más simple y amplia de dicho sistema se desarrolló una clasificación sustituta de evaluación subjetiva del sistema EIN. Los criterios subjetivos de EIN para lesión precancerosa incluyen aumento de la proporción de glándula a estroma, diferencias citológicas con el endometrio adyacente, dimensiones de la lesión y la exclusión de condiciones benignas que simulan hiperplasia endometrial, así como también el carcinoma endometrial invasivo11.
La clasificación de la OMS de 1994 fue revisada en 2003, eliminando la categoría de hiperplasia endometrial simple atípica, dejando las de hiperplasia simple, compleja y atípica13,14. Sin embargo, dado el impacto científico del sistema EIN, en 2014 la OMS propuso una clasificación dual de ‘sin atipia’ y atípica, estableciendo la diferencia entre benigna y premaligna (hiperplasia endometrial atípica / neoplasia intraepitelial endometrioide), con base en la atipia citológica14. Esta clasificación reporta ‘EIN’, lo que puede crear confusión, porque no está claro si hace referencia al sistema EIN mencionado anteriormente (aunque la clasificación de la OMS de 2014 no está bien integrada con los criterios de EIN)14).
El sistema de clasificación de la OMS sigue siendo el más utilizado y comunicado en la literatura, pero varias instituciones prefieren el EIN basándose en varios estudios que respaldan una mejor reproducibilidad y precisión en comparación con el sistema de la OMS9,10,15.
Los estudios de tipo metaanálisis que comparan las clasificaciones del sistema de la OMS y EIN, seleccionados a través de la revisión sistemática, se presentan y califican con la herramienta AMSTAR 2, que permite la evaluación crítica de revisiones sistemáticas que incluyen estudios aleatorizados o no aleatorizados, así como aquellos con ambos diseños en intervenciones sanitarias16 (Apéndice A).
MÉTODOS
Se realizó una búsqueda de publicaciones utilizando las palabras clave ‘Endometrial Hyperplasia’ en las bases de datos PubMed y Embase con los filtros de metaanálisis y año (de 2005 a 2021) y Lilacs, con las palabras clave en español y el filtro de revisión sistemática, en diciembre de 2020 y enero de 2021. Los artículos recuperados fueron cribados por el título y el resumen de forma independiente con otro evaluador, acordando leer el artículo completo en caso de discrepancia para tomar la decisión de su escogencia después de la lectura. También se revisaron las listas de referencias de los artículos identificados en esta búsqueda. Los artículos seleccionados de este cribado fueron estudiados por el autor con el artículo completo, determinando su relevancia para la revisión. Los metaanálisis finalmente extraídos se calificaron con la herramienta de evaluación AMSTAR 2.
RESULTADOS
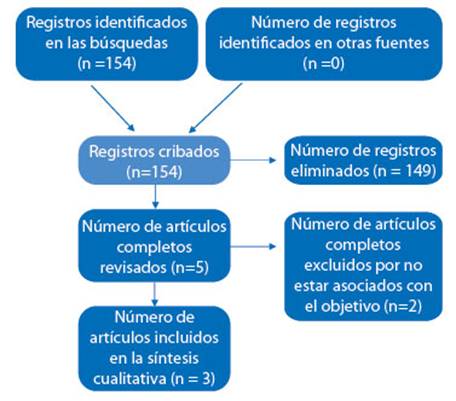
Las búsquedas en las bases de datos encontraron 154 artículos. Todos ellos fueron tamizados, eligiendo cinco publicaciones para revisión completa por parte del autor. Luego de cumplida esta evaluación, finalmente se extrajeron tres metaanálisis para análisis cualitativo (Figura 1).
Las dos exclusiones finales (Travaglino y col.14) y Doherty y col.(17) se hicieron porque estos metaanálisis no compararon las clasificaciones de hiperplasia endometrial.
A continuación, se presentan algunos resultados interesantes de los estudios incluidos. La calificación de los ítems en los estudios analizados con la herramienta de evaluación AMSTAR 2 se presenta en la Tabla 1.
Tabla 1 Valoración de cada dominio en los metaanálisis revisados con la herramienta de evaluación crítica para revisiones amstar 216.

S: Sí; P: parcialmente sí; N: no. CB: críticamente bajo.
En un metaanálisis de estudios que evaluaron la hiperplasia endometrial tanto por la clasificación de la OMS 1994 como por el sistema EIN, se incluyeron ocho estudios (1 352 hiperplasias). La congruencia con los criterios de EIN fue regular en la hiperplasia no atípica, 0,241, y moderada en la hiperplasia atípica, 0,81518.
En otro estudio se evaluó la confiabilidad del sistema de la OMS, la puntuación D y el sistema EIN subjetivo en la gradación del riesgo de progresión a cáncer en la hiperplasia endometrial. Se incluyeron doce estudios en el metaanálisis (se excluyó el único estudio con alto riesgo de sesgo). El RR agrupado para la progresión a cáncer en el sistema de la OMS tuvo RR de 8,74 (IC del 95%: 6,66-11,47). La puntuación D objetiva RR de 29,22 (IC del 95%: 13,24 a 64,51), significativamente más alto que el de la OMS (p = 0,005). El sistema de EIN subjetivo con RR de 19,37 (IC 95% 5,86-64,01) fue intermedio entre la puntuación OMS y D, sin diferencias significativas (p = 0,20 y p = 0,57, respectivamente)12).
Travaglino, y col.10) revisaron las clasificaciones subjetivas de hiperplasia endometrial (OMS o EIN) para determinar su valor pronóstico en la evaluación del riesgo de cáncer coexistente. Los criterios de la OMS mostraron una OR de 11,15 (IC 95% 7,65-16,24), sensibilidad de 0,86 (IC del 95%: 0,82-0,90) y una especificidad de 0,67 (IC del 95%: 0,64-0,70) para el cáncer coexistente. El sistema subjetivo de EIN mostró una OR similar (11,85, IC del 95%: 4,91 a 28,62; p = 0,90), mayor sensibilidad (0,98, IC del 95%: 0,94 a 0,99) y menor specificidad (0,29, IC del 95%: 0,24 a 0,34).
DISCUSIÓN
El sistema de clasificación más utilizado para la hiperplasia endometrial es el propuesto por la Organización Mundial de la Salud (OMS), en 1994, y revisado posteriormente2,7,9. La clasificación de la OMS 2014 identifica la atipia citológica como el criterio crucial de premalignidad, sin tener en cuenta la complejidad de la arquitectura6,10; designa la hiperplasia endometrial atípica (HA) / neoplasia intraepitelial endometrioide (EIN) como premaligna y la hiperplasia endometrial sin atipia como benigna6,12.
La clasificación de la OMS de 2014 reconoció la naturaleza dual de la hiperplasia endometrial propuesta por el sistema EIN. La limitante de dicha clasificación es que, a pesar de referirse al sistema EIN, no establece claramente los cambios en los criterios adoptados para categorizar la hiperplasia endometrial, quedando de esta manera la atipia citológica como el único parámetro importante para reconocer lesiones precancerosas. Sin embargo, se ha demostrado que los cambios citológicos en las lesiones precancerosas de endometrio pueden ser sutiles. Por tanto, una aplicación del sistema de la OMS basada únicamente en la atipia citológica puede pasar por alto muchas de estas lesiones con un riesgo significativo de progresión a malignidad. Por el contrario, un diagnóstico erróneo de lesión precancerosa puede dar lugar a un sobretratamiento. El sistema EIN especifica que el criterio arquitectónico de apiñamiento glandular es necesario para un diagnóstico de lesión precancerosa y propone un método alternativo para evaluar la atipia citológica, basado en la comparación con el endometrio de fondo en lugar de criterios absolutos18).
Aún no está claro qué sistema de clasificación de la hiperplasia endometrial debe usarse globalmente para dirigir el manejo de las pacientes12. La hiperplasia endometrial benigna puede seguirse sin ningún tratamiento cuando es asintomática; de lo contrario, se pueden usar progestágenos. Por otro lado, la hiperplasia endometrial premaligna requiere histerectomía; en casos seleccionados (deseo de preservar la fertilidad, contraindicación para la cirugía), se puede optar por un tratamiento conservador, utilizando progestágenos solos o junto con resección histeroscópica13,19,20.
Para definir si la clasificación de la OMS de 1994 se puede trasladar directamente al sistema EIN, se realizó un metaanálisis(18), encontrando que la clasificación de la OMS de 1994 solo tiene una ligera concordancia con el sistema EIN; aproximadamente una cuarta parte de la hiperplasia sin atipia cumplió los criterios del sistema EIN para lesión premaligna y casi una quinta parte de la categoría de hiperplasia atípica de la OMS de 1994 fue encontrada como benigna según los criterios de EIN, con una concordancia moderada. El estudio concluyó que la clasificación de la OMS de 1994 no es concordante con el sistema EIN y no se puede trasladar directamente a una clasificación dual.
El riesgo de progresión a cáncer en la hiperplasia endometrial se evaluó según la clasificación OMS de 1994 y el sistema EIN (evaluación objetiva y subjetiva)12), concluyendo que los criterios EIN con puntaje D fueron significativamente más confiables que los criterios de la OMS, pero los criterios subjetivos de EIN no mostraron una superioridad significativa sobre la OMS.
Para establecer cuál de las clasificaciones subjetivas de hiperplasia endometrial (OMS o EIN) tiene un mejor valor pronóstico al evaluar el riesgo de cáncer coexistente, se desarrolló un estudio10 que encontró valores pronósticos similares para el sistema de la OMS y el sistema EIN subjetivo. Sin embargo, los criterios EIN parecen ser más sensibles y, por tanto, más adecuados para la identificación inicial de las mujeres que necesitan tratamiento, mientras que los criterios de la OMS, basados en la atipia citológica, parecen ser más específicos para predecir el riesgo de cáncer coexistente; por lo que los autores proponen que se considere una integración del sistema EIN con la atipia citológica.
El papel de los biomarcadores también se ha estudiado en la clasificación de la hiperplasia endometrial. La clasificación AH / EIN de la OMS de 2014 contiene muchos de los cambios genéticos observados en el carcinoma de endometrio de tipo endometrioide. Estos incluyen inestabilidad de microsatélites, inactivación de PAX2 y mutación de PTEN, KRAS y CTNNB1 (β-catenina)6). Sin embargo, ninguno de ellos diagnostica la enfermedad ni es útil en el pronóstico con suficiente precisión para aplicarse en la práctica clínica21.
Las valoraciones de la calidad en los metaanálisis evaluados calificaron la confianza general en los resultados de las revisiones como críticamente bajas según la herramienta AMSTAR 2. Esto significa que las revisiones tienen más de una falla crítica y no se debe confiar en ellas para proporcionar un resumen preciso y completo de los estudios disponibles16.
CONCLUSIONES
Se han propuesto e incluido en la práctica clínica muchos sistemas de clasificación diferentes para la hiperplasia endometrial. La clasificación OMS de 1994 representó un avance importante en la estandarización de la terminología en todo el mundo, pero limitaciones como su escasa reproducibilidad y la falta de base patogénica y molecular promovieron la aceptación del sistema EIN. Los datos muestran que la morfometría objetiva en el sistema EIN es más confiable que los criterios de la OMS para evaluar el riesgo de progresión de la hiperplasia endometrial a cáncer. Un estudio comparativo entre el sistema de la OMS y el sistema EIN subjetivo arrojó valores pronósticos similares, aunque la integración del sistema EIN con la atipia citológica podría obtener un mejor rendimiento. Otro metaanálisis mostró una clara discrepancia entre el sistema de la OMS de 1994 y el sistema EIN. Se requieren biomarcadores útiles en la práctica clínica para el diagnóstico y pronóstico de la hiperplasia endometrial. La evaluación de los metaanálisis con la herramienta AMSTAR 2 mostró que la confianza general en los resultados de los estudios evaluados fue críticamente baja.











 texto en
texto en