Introducción
Los siringomas son tumores anexiales benignos, derivados de la porción ductal de las glándulas sudoríparas ecrinas; sin embargo, frecuentemente se localizan en áreas ricas en glándulas apocrinas (párpados inferiores, axilas, abdomen) y son raramente encontrados en el área genital1,2. Se manifiestan en la adolescencia o durante la tercera y cuarta décadas de la vida y se presentan clínicamente como múltiples pápulas firmes de 1 a 3 mm de diámetro, de color de la piel o con un leve tinte amarillento, disposición simétrica y bilateral3,4.
Comunicamos un caso de siringomas vulvares, debido a su localización infrecuente y al reto diagnóstico con otras patologías de vulva.
Caso clínico
Se presenta el caso de una mujer de 33 años, G2 P2002 cesareada 2 veces, quien acudió al consultorio por presentar múltiples lesiones vulvares desde los 11 años de edad, aumentando en número a partir de los 20 años y en volumen durante los dos periodos de embarazo. En evaluaciones previas se había planteado el diagnóstico de condilomas acuminados, sin indicación de tratamiento.
Durante toda la evolución, no hubo asociación con dermatosis o prurito vulvar y no tuvo antecedente de relevancia para el caso. Tanto la citología cervical como la prueba molecular para virus de papiloma humano fueron negativas.
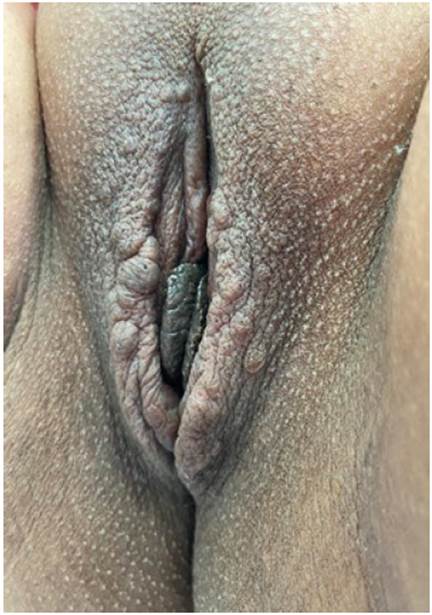
Al examen físico, en ambos labios mayores se observaron múltiples lesiones papulares móviles entre 2 y 6 mm de diámetro, de color parduzco y consistencia blanda, recubiertas por piel (Figura 1). El resto del examen no halló alteraciones. Posteriormente se procedió a realizar una biopsia incisional con punzón de 5 mm, para estudio histopatológico. La descripción microscópica (Figura 2) relata un tejido vulvar con presencia de lesión circunscrita con pequeños ductos y lúmenes estrechos a dilatados y revestidos por un epitelio cuboidal de dos capas de espesor rodeados por un estroma fibroso.
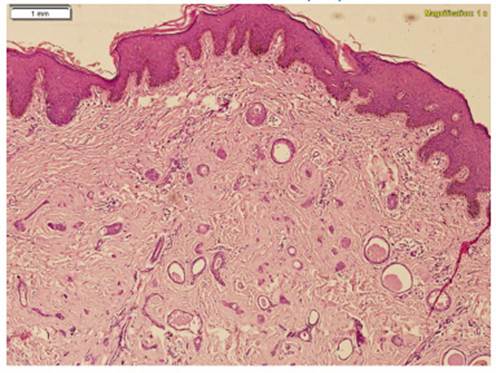
Figura 2 En vista panorámica, se observa múltiples lesiones nodulares benignas, de localización subepitelial. (10x)
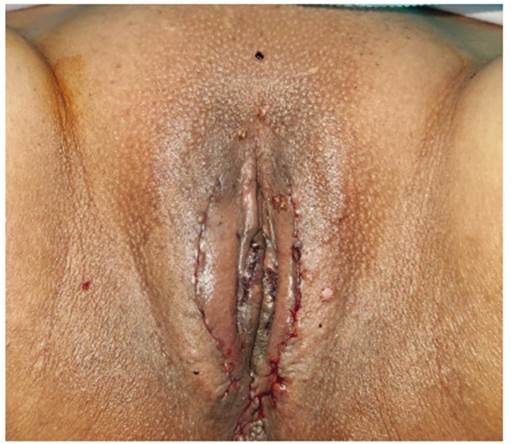
Ante el diagnóstico anatomopatológico, la paciente solicitó tratamiento por fines estéticos. Se programó una escisión quirúrgica bajo sedación y vaporización con láser CO2 de las lesiones satélites (Figura 3). Se envió las piezas a patología y en la descripción microscópica (Figura 4) se observó múltiples lesiones nodulares benignas de localización subepitelial, debidas a proliferación de glándulas ecrinas pequeñas sin atipia celular significativa.
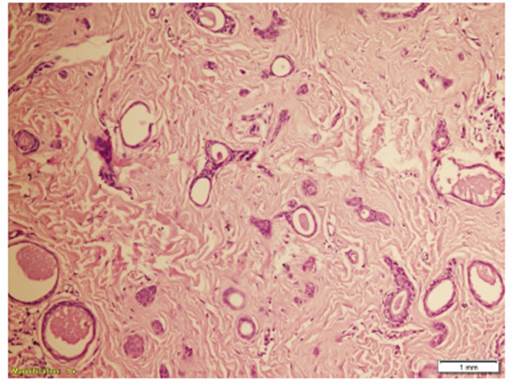
Figura 4 Estructuras revestidas por un epitelio cuboidal, con forma de ‘coma’ o ‘renacuajo’, rodeados por un estroma fibroso. (20x)
La paciente tuvo seguimiento postoperatorio sin complicaciones y adecuada epitelización. Cursó con evolución favorable, manifiesta satisfacción personal y mejora de la autoestima.
Discusión
Los siringomas se presentan con mayor frecuencia en mujeres que hombres (relación 2:1). Se localizan clásicamente a nivel periorbitario y existen pocos casos publicados a nivel vulvar, los cuales pueden manifestarse en forma aislada o asociados a lesiones extragenitales5. Durante la exploración física se puede evidenciar 3 tipos de lesiones cutáneas, como son: múltiples pápulas de color piel o parduzcas (61%), placas liquenificadas (22%) o pápulas de aspecto quístico blanquecinas (17%). Estas suelen presentarse de forma asintomática, siendo difícil el diagnóstico clínico del siringoma vulvar6, aunque pueden tener cambios cíclicos en su tamaño. Las lesiones se exacerban durante el periodo premenstrual, el uso de los anticonceptivos orales y el embarazo, pudiendo presentar prurito genital7. Estos eventos sugieren el papel del entorno hormonal y los receptores de esteroides8. En este caso se hallaron múltiples lesiones papulares de color piel a nivel vulvar, sin lesiones extragenitales, asintomáticas y de larga data, que se incrementaban en número y volumen durante el embarazo, como se ha descrito en la literatura.
El diagnóstico se realiza mediante el estudio histopatológico, en el que se observa una epidermis normal y proliferación dérmica constituida por estructuras tubulares tipo ecrino, algunas de las cuales presentan prolongaciones que se asemejan a una coma o a un renacuajo. El revestimiento epitelial está dado por una doble capa de células cuboideas, rodeadas por estroma de haces de colágeno densamente fibroso1,9.
Una variedad de lesiones pueden afectar la vulva. Estas pueden ser no neoplásicas o representar neoplasias benignas o malignas10. Dentro de los diagnósticos diferenciales se encuentran los quistes epidérmicos, milia, estatocistomas múltiples, enfermedad de Fox-Fordyce, linfangioma circunscrito, condilomas acuminados, moluscos contagiosos, liquen plano y liquen simple crónico1,2,5,9. Por ello será necesario realizar una biopsia. Observamos que la prevalencia de esta entidad puede estar subdiagnosticada al ser poca reconocida y cursar de forma asintomática.
El objetivo del tratamiento del siringoma es mejorar la apariencia estética, porque estas lesiones se consideran benignas, no progresivas y típicamente asintomáticas11. Tanto las intervenciones médicas como las quirúrgicas han sido descritas en la literatura, con éxito variable. Ningún tratamiento ha demostrado ser sistemáticamente eficaz.
Existen tratamientos médicos y quirúrgicos. Dentro del manejo médico, los retinoides se dirigen a la proliferación, diferenciación y queratinización celular, la atropina inhibe la producción del sudor, tranilast puede suprimir la proliferación de tejido conjuntivo estromal del siringoma al inhibir la liberación de interleucina-1 beta de los conductos ecrinos. Los antihistamínicos orales y corticoides tópicos son recomendados en casos de prurito mas no para el tratamiento de siringomas5,11,12.
Desde el punto de vista quirúrgico, se han descrito tratamientos con curetaje, escisión quirúrgica, además de métodos ablativos como electrocoagulación, crioterapia, utilización de láser CO2, láser argón y combinación de aplicación de ácido tricloroacético al 35% más láser CO2 con técnica de perforación múltiple. Esta combinación puede reducir el grado de daño tisular producido cuando solo se usa láser CO2, estimular sinérgicamente la síntesis de colágeno tipo I y promover la regeneración de tejidos. Es importante destacar que la recurrencia, la formación de cicatrices y la despigmentación suelen complicar las intervenciones ablativas7,11.











 text in
text in