Introducción
La rotura prematura de membranas ovulares (RPM) se define como la pérdida de continuidad de la membrana coriamniótica antes del inicio de trabajo de parto a término o pretérmino (PROM, por sus siglas en inglés) antes de las 37 semanas1,2. Su incidencia es del 10% de todos los embarazos3,4. Su etiología es multifactorial, pudiendo ser afectada por factores bioquímicos, fisiológicos, patológicos y ambientales5,6. La RPM conlleva a riesgos maternos y fetales en aproximadamente 8% de los casos7.
El cuadro clínico se caracteriza por salida de líquido amniótico sin contracciones1. El diagnóstico de rotura espontánea de las membranas se realiza mediante la historia materna seguida de un examen con espéculo estéril que demuestre la presencia de líquido franco en el canal cervical; esto diagnostica el 90% de los casos1,8,9. Cuando no se observa claramente un charco de líquido amniótico, debe considerarse la posibilidad de realizar pruebas de IGFBP1 o PAMG-1, si se dispone de ellas12). De los estudios de laboratorio para diagnóstico, el estándar de oro para confirmar RPM es inyectar índigo carmín en el saco amniótico durante la amniocentesis y luego evaluar si hay algún líquido azul que se escapa visiblemente por el cuello uterino o se acumula en la bóveda vaginal, un método invasivo no recomendado para todas las pacientes13. Tradicionalmente, la pH-metría con prueba de nitrazina y la prueba del helecho ( fern test) para visualizar la característica forma en ‘hojas de helecho’ del cloruro de sodio en líquido amniótico, han sido utilizadas como complementos diagnósticos en casos inciertos y poseen una sensibilidad de 42 a 81%7,8). Estas se ven limitadas por su cantidad de falsos negativos y positivos. Después de 48 horas de latencia de RPM, la prueba con nitrazina y la prueba del helecho muestran 9.4% y 13 a 30% de falsos negativos, respectivamente7. Otros métodos como los mencionados dependen también de la toma exitosa de la muestra1,10. No se ha identificado algún estudio que aborde específicamente la ecografía para determinar el volumen de líquido amniótico en mujeres que presentan una sospecha de RPM. El examen ecográfico que muestra el oligohidramnios puede ser útil para apoyar el diagnóstico clínico de la RPM12.
El diagnóstico de RPM se dificulta ante largos períodos de latencia o rotura discreta, debido a una escasa o intermitente descarga de líquido amniótico(1,7,8). Su diagnóstico resulta crucial para la decisión de tratamiento, debido a que el 75% de gestaciones a término iniciarán trabajo de parto espontáneo en 24 horas y el 48% de gestaciones pretérmino lo iniciarán en 72 horas2,11.
Pese a la existencia de métodos diagnósticos alternativos no invasivos, como los mencionados anteriormente, se ha ampliado la búsqueda a una prueba de menor costo y fácil acceso con agentes bioquímicos variados a realizar en líquido amniótico7,8,14,15. Así se han estudiado agentes como la hormona gonadotropina coriónica humana subunidad β (β-hCG), una glicoproteína producida por el sincitiotrofoblasto presente en niveles de 2,000 a 70,000 mIU/mL en líquido amniótico, suero y orina materna(7,9,14,16). La concentración normal de β-hCG en líquido amniótico en el primer trimestre puede ser de 37,9 mIU, en el segundo trimestre 9,5 mIU y en el tercer trimestre 6,3 mIU. En la RPM, la concentración media es de 342,28 mIU/mL. Como punto de corte para el diagnóstico de RPM en el segundo y tercer trimestres se ha establecido el valor de 17,1 mIU/mL17.
El análisis cuantitativo de β-hCG para RPM no resulta práctico1,18,19, pero cualitativamente los resultados sugieren rangos aceptables de sensibilidad y especificidad diagnóstica, mostrando que puede ser potencialmente un método más simple, fácil, rápido y económico(8,14,20,21). Este estudio, pretende analizar cualitativamente la β-hCG en lavado vaginal como herramienta confirmatoria diagnóstica de embarazadas con RPM, con un nivel de corte de 25 mUI/mL.
Metodología
Se realizó un estudio observacional analítico, tipo casos y controles, en el Servicio de Ginecología y Obstetricia del Hospital Dr. Mario Catarino Rivas (HMCR), San Pedro Sula, Honduras, durante noviembre del año 2017 hasta junio del año 2019. El muestreo fue no probabilístico por conveniencia. Se incluyeron 90 pacientes embarazadas, entre 24 y 40 semanas de gestación, divididas en dos grupos. El grupo A (casos), estuvo conformado por 45 pacientes diagnosticadas clínicamente con RPM tras la observación de líquido en vagina en el canal cervical, mediante especuloscopia realizada por el ginecobstetra, complementado con un pH alcalino en la prueba de nitrazina. El grupo B (controles) se conformó con 45 pacientes con membranas íntegras hospitalizadas que cumplieron los mismos criterios de inclusión y exclusión.
Se excluyeron pacientes con edad cronológica menor de 13 años y mayor de 45 años, dilatación cervical uterina mayor a 0 cm, u orificio cervical externo permeable con pérdida de su integridad, ausencia del tapón mucoso cervical, amenaza o trabajo de parto pretérmino, empleo de duchas vaginales, y sangrado vaginal.
Se diseñó una ficha que incluyó datos personales de la historia clínica (edad), antecedentes gineco-obstétricos (gestas, partos, cesáreas, abortos, fecha de última menstruación, fecha probable de parto), control prenatal (Sí/No) y número de controles prenatales, edad gestacional por fecha de ultima menstruación o ultrasonido del primer trimestre de embarazo, resultados de la tira de nitrazina y prueba β-hCG cualitativa en el fluido vaginal.
El diagnóstico de rotura prematura de membrana se estableció en aquellas pacientes que tuvieran salida franca de líquido amniótico en el canal cervical mediante especuloscopia. Previa firma de consentimiento informado, se procedió a la obtención de la muestra, mediante espéculo estéril en vagina y realizándose aspirado vaginal con una jeringa de 10 mL o lavado vaginal con 1 mL de solución salina, en caso que la cantidad de líquido amniótico fuera escaso. Se colocaron cinco gotas de la muestra en el kit comercial de prueba de embarazo con umbral de 25 mUI/mL. Los resultados se anotaron como positivos o negativos según las indicaciones del fabricante. El líquido restante se roció en una tira de nitrazina para la pH-metría. Tanto la prueba cualitativa de β-hCG como la prueba de papel de nitrazina fueron aplicadas a ambos grupos.
Los datos fueron ingresados a una tabla de cotejo, en el programa IBM SPSS versión 25.0. El análisis descriptivo de las variables numéricas se evaluó con los supuestos de normalidad y luego se describieron mediante la mediana y los rangos intercuartiles, las variables categóricas, analizando porcentajes y frecuencias. Las comparaciones entre resultados de prueba cualitativa de ß-hCG y tiras de nitrazina en pacientes que presentaban RPM y el grupo control se realizaron empleando chi cuadrado de Pearson (X2). Para la obtención de los parámetros se utilizó análisis de pruebas diagnósticas, según el estándar de oro (evidencia franca de salida de líquido amniótico). Se eligieron los siguientes parámetros: sensibilidad, especificidad, valor predictivo positivo (VPP), valor predictivo negativo (VPN), precisión diagnóstica (PD) e índice kappa (criterios de Landis & Koch); a todos los anteriores se les calcularon los intervalos de confianza (IC) a 95%. Para la estadística analítica, se consideró una p <0,05 como valor estadísticamente significativo.
Con relación a los aspectos éticos, este estudio se llevó a cabo conforme a las buenas prácticas clínicas derivadas de la conferencia Internacional de Armonización, además de cumplir todas las leyes institucionales vigentes. Contó con la aprobación del comité de ética institucional de la Universidad Católica de Honduras con # COM2017-004. Todas las pacientes dieron su consentimiento firmado para participar.
Resultados
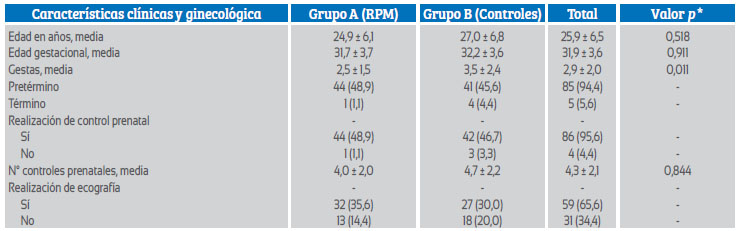
Las característica clínicas y ginecológicas de casos y controles se presentan en la Tabla 1. La edad cronológica de los casos fue levemente mayor en los controles que en los casos (2,1 años). La diferencia en la edad gestacional de ambos grupos fue de 0,5 semana. Comparado a los controles, hubo una mayor incidencia de gestas a término en los casos, así como de realización de control prenatal y ultrasonido.
Tabla 1 Características clínicas y ginecológicas de pacientes para prueba comparativa de β-hcg cualitativa como marcador de rotura prematura de membranas ovulares según grupo a y b.
* Prueba de Levene (homogeneidad de varianzas)
La mediana de edad del estudio fue de 25 años [IQR, 20 a 29], con un rango que oscila con una edad mínima de 18 años y máxima de 43 años. La mediana de edad gestacional, al momento del estudio fue de 32,1 semanas [IQR, 23,3 a 24,9]. El 94,4% de las embarazadas tenía un embarazo pretérmino (85) y 5,6% a término 5. El 95,6% de pacientes había asistido a controles prenatales (86), con una mediana de 4 [IQR, 3 a 6] controles por paciente. Se evaluó la integridad del líquido en la bolsa amniótica mediante ultrasonido en 65,6% de las pacientes (59). Tabla 1.
La β-hCG cualitativa de fluido vaginal fue positiva en 77,8% de las pacientes del grupo A (35) y 17,8% del grupo B (8). El 22,2% (10) de las pruebas fueron falsas negativas (p=<0,001) (Tabla 2). La prueba de papel de nitrazina fue positiva en el 84,4% de pacientes del grupo A (38) y 33,3% del grupo control 15, resultando en 15,6% falsas negativas 7 (p=<0,001).
Tabla 2 Distribución de pacientes en grupo a (diagnóstico clínico de rpm) y grupo b (controles) según prueba de β-hcg cualitatia de líquido vaginal y tiras de nitrazina.
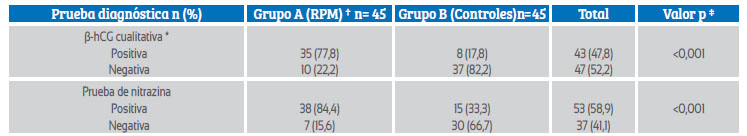
* β-hCG= Prueba cualitativa de subunidad beta de gonadotropina coriónica humana con punto de corte de 25 mUI/mL
† RPM=Rotura prematura de membranas ovulares
‡ Chi cuadrado de Pearson (X2) con nivel de significancia de p=0,05
La sensibilidad de la prueba cualitativa de β-hCG fue de 77,8% (IC95%, 63,7 a 87,5), la especificidad de 82,2% (IC95%, 68,7 a 90,7), valor predictivo positivo (VPP) de 81,4% (35/43), valor predictivo negativo (VPN) de 78,7% (37/47) y una precisión diagnóstica de 80,0% para RPM (índice kappa Landis & Koch 0,6) versus una de 75,6% para la pH-metría en la prueba de papel de nitrazina (Tabla 3).
Tabla 3 eficacia de tiras de nitrazina y medición cualitativa de β-hcg en relación con el estándar de oro (evidencia clínica de salida de líquido amniótico) para la detección de rpm.
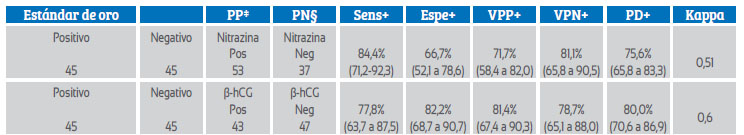
*Los valores en cruces representan intervalos de confianza del 95%. PP‡ = prueba positiva, PN§ = prueba negativa, Sens+ = sensibilidad, Espe+ = especificidad, VPP+ = valor predictivo positivo, VPN+ = valor predictivo negativo, PD+ = Precisión diagnóstica; Kappa = interpretación kappa (Criterios de Landis & Koch): <0,0 pobre (poor), 0,01 a 0,20 leve (slight), 0,21 a 0,40 aceptable (fair), 0,41 a 0,60 moderada (moderate), 0,61 a 0,80 considerable (substantial), 0,80 a 1,0 casi perfecta (almost perfect).
Discusión
Se encontró una sensibilidad de 77,8%, especificidad de 82,2%, VPP de 81,4% y VPN de 80% con un valor de corte de 25 mUI/mL. Otros estudios con el mismo valor de corte obtuvieron una sensibilidad del 44,4%, 87,7% y 93,41%, especificidad del 87,1%, 100% y 73,81%, valor predictivo positivo del 66,6%, 100% y 79,44% y valor predictivo negativo de 72,9%, 65% y 91,18%, respectivamente(7,17,18). Bufalino G y col. (2003), en su estudio con 120 participantes con valor de corte en 17,1 mUI/mL, encontraron valores de sensibilidad de 98,3%, especificidad de 93,3%, valor de predicción positivo 93,6% y valor de predicción negativo 98,5%22). Kim Y y col. (2005) en otro estudio comparativo de 120 pacientes con un valor de corte de 39,8 mUI/mL, determinaron la sensibilidad, especificidad, valor predictivo positivo, valor predictivo negativo en 95,5%, 94,7%, 91,3% y 97,3%, respectivamente(10). Finalmente, el estudio con el valor de corte más alto (100 mUI/mL), realizado por Urdaneta A y col. (2014), presentó valores con una sensibilidad del 97,0% (IC 95%; 92,5 a 99,1%), especificidad del 51,1% (IC 95%; 42,3 a 59,8%), valor predictivo positivo del 66,5% (IC 95%; 59,4 a 73,0%) y valor predictivo negativo del 94,5% en 270 pacientes8.
Se ha mostrado una diferencia relevante entre las concentraciones de hCG en el diagnóstico de RPM en el segundo y tercer trimestre, aconteciendo en propuestas de distintos valores de corte19. La variabilidad en los valores de corte, sensibilidad, especificidad, y valores predictivos para β-hCG en el líquido vaginal podrían deberse a la diferencia en el número de muestras estudiadas y criterios de inclusión considerados.
Pese a ser una de las patologías más comunes en la obstetricia, una intervención oportuna en la rotura prematura de membranas puede verse limitada por incapacidad de diagnosticarla debido a la cantidad de falsos negativos y falsos positivos con las herramientas diagnósticas tradicionales, que resultan en un diagnóstico erróneo o retardado18. Un diagnóstico equívoco conlleva a intervenciones innecesarias como hospitalizaciones, antibioticoterapia e inducción de trabajo de parto, a realizarse únicamente en RPM a término1,2. Si el trabajo de parto no es inducido, 60 a 70% de estos comienzan trabajo de parto espontáneamente en un período de 24 horas y casi el 95% lo hará en menos de 72 h(6). Por otro lado, el subdiagnóstico conlleva a complicaciones como parto pretérmino y coriamnionitis1.
La medición de β-hCG cualitativa es la herramienta más simple y práctica, pudiendo usarse en las emergencias de la mayoría de establecimientos de salud23. Dentro de otras potenciales ventajas, se ha visto involucrada en la predicción de partos prematuros, debido a un nivel vaginal significativamente más alto en pacientes sometidas a parto prematuro sin RPM que en pacientes con partos a término10,24,25. Además, la obtención de líquido amniótico de forma no invasiva mediante un kit de β-hCG comercial podría incluso permitir la evaluación de pacientes con oligohidramnios severos en los que no es posible la amniocentesis, con una tasa de detección confiable(4,10,14).
Se debe considerar el tamaño de la muestra y no generalizar estos resultados a las características nacionales; y que no se sienta una prueba cualitativa de embarazo específica del mercado, pero sí se establece un punto de corte. Aún con los resultados estadísticamente significativos, consideramos que es necesario futuros estudios que incluyan una muestra mayor y la oportunidad de incluir nuevas variables y correlaciones para validar sistemáticamente la medición.
En conclusión, la prueba cualitativa de β-hCG muestra un valor diagnóstico importante y puede corroborar el diagnóstico temprano de RPM, siendo un examen simple, rápido y accesible. Este estudio no pretende establecerlo como método único de diagnóstico, sino como una prueba presuntiva para ser utilizada en localidades donde no se tenga acceso a la totalidad de pruebas complementarias para realizar el diagnóstico certero de RPM. La prueba cualitativa de β-hCG, dada su practicidad, ventaja y fácil acceso, es una herramienta útil de detección de RPM en cualquier parte del territorio nacional donde no se cuente con un servicio de ginecología y obstetricia.











 texto en
texto en 



