Introducción
La mortalidad materna es mayor en los países en desarrollo, por complicaciones del embarazo y/o puerperio1. La rotura hepática es descrita como la más catastrófica complicación en el embarazo2. Su incidencia aumenta al 0,05% en casos de preeclampsia, eclampsia y el síndrome HELLP3,4. Así mismo, la rotura hepática se asocia a una mortalidad materna y fetal de 50% y 80% de los casos, respectivamente5.
La fisiopatología se ha atribuido a la disfunción vascular endotelial a nivel del hígado, lo que lleva a depósitos de trombina y fibrina en las arteriolas y sinusoides hepáticos. Estos depósitos causan obstrucción sinusoidal y congestión vascular intrahepática, aumento de la presión intrahepática, isquemia y necrosis hemorrágica periportal, que finalmente conllevan al hematoma subcapsular hepático3,6,7. La rotura es ocasionada por el aumento de la presión intrabdominal debido a la palpación abdominal, contracciones uterinas durante el trabajo de parto e, inclusive, en el transporte de la gestante. El síntoma más común del hematoma o la rotura hepática es el dolor en el epigastrio o en el cuadrante superior derecho del abdomen, característica de presentación común de la preeclampsia grave; otras manifestaciones clínicas incluyen dolor en el hombro, vómitos e incluso colapso circulatorio repentino y masivo8,9.
El objetivo de esta investigación es describir la caracterización clínica, manejo médico y quirúrgico de los casos de rotura hepática en mujeres con preeclampsia con criterios de severidad y síndrome HELLP atendidas en el Instituto Nacional Materno Perinatal entre los años 2003 y 2020.
Métodos
El presente es un estudio observacional, retrospectivo y descriptivo realizado en el Instituto Nacional Materno Perinatal (INMP) del Ministerio de Salud del Perú, que es un establecimiento del tercer nivel de atención, con categoría III-2, y centro de referencia nacional.
El estudio incorporó gestantes con diagnóstico de preeclampsia con criterios de severidad y/o síndrome HELLP atendidas entre los años 2003 y 2020. Se incluyeron todos los casos de gestantes que presentaron hematoma hepático subcapsular roto y no roto y que tenían registro de sus hallazgos y descripción de los procedimientos en la historia clínica. Se excluyeron aquellas gestantes sin hallazgos confirmados en la historia clínica.
Se definió hematoma hepático subcapsular a la visualización directa del mismo a través de laparotomía y/o por medio de examen de imagen diagnóstica registrada en la historia clínica. Se recogieron los pasos registrados para el manejo quirúrgico del hematoma hepático, así como las imágenes documentadas de la misma.
Para recolectar la información, en la Oficina de Estadística e Informática de la institución se identificó las historias clínicas de gestantes con el diagnóstico de preeclampsia, revisando y verificando los diagnósticos registrados por el médico especialista tratante y aplicando los criterios de inclusión y exclusión. Se recogió información respecto a edad materna medida en años y clasificada como menor a 19, de 19 a 35 años y mayor a 35 años; paridad; morbilidad obstétrica como preeclampsia severa, síndrome HELLP, eclampsia, desprendimiento prematuro de placenta, placenta previa, restricción del crecimiento intrauterino u alguna otra morbilidad especificada en la historia materna; vía de término del embarazo (vaginal, cesárea o cesárea con histerectomía); síntomas y signos clínicos; medio diagnóstico para identificar el hematoma subcapsular hepático (ecográfico, clínico, en la cesárea); exámenes de laboratorio; tratamiento médico recibido, tratamiento quirúrgico realizado; complicaciones posquirúrgicas; reintervenciones; días de hospitalización y ocurrencia de muerte materna.
La información fue recogida en una ficha ad hoc, tomándose los resguardos necesarios para garantizar el anonimato de las participantes, mediante codificación alfanumérica de su identidad.
En el análisis estadístico, para las variables categóricas se realizaron tablas de contingencia con representaciones de frecuencias absolutas y frecuencias proporcionales por columna. Para las variables numéricas se utilizó medidas de tendencia central como media y mediana y, como medidas de dispersión, la desviación estándar y rangos. Los datos fueron procesados en el software estadístico R versión 4.0 y en su plataforma de R estudio.
La investigación contó con la aprobación del Comité de Ética Institucional de Investigación del INMP y con el permiso institucional correspondiente. Se protegió la identidad de las participantes mediante la codificación alfanumérica.
Resultados
En el periodo comprendido entre el 2003 y el 2020 se manejaron en el INMP 53 casos de hematoma hepático subcapsular roto y no roto en pacientes con preeclampsia con criterios de severidad y/o síndrome HELLP. Se produjeron entre 0 y 7 casos por año, con un promedio de 2,9 casos por año. En los años 2014, 2015 y 2017 se manejó el mayor número de casos, 7 por año. En el 2004 y el 2007 no ocurrieron casos (Figura 1).
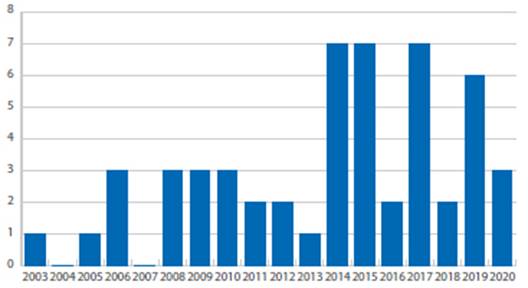
Figura 1 Descripción anual del número de casos de gestantes con hematoma subcapsular hepático. Instituto Nacional Materno Perinatal, 2003 -2020.
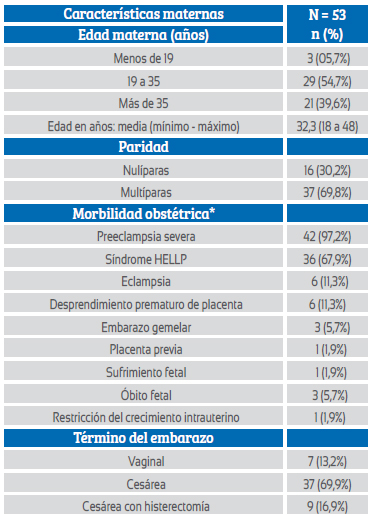
La mayoría de gestantes, 29 casos (54,7%) tuvieron una edad entre 19 y 35 años, seguido de 21 casos (39,6%) de mayores de 35 años y 3 casos (5,7%) de menores de 19 años. La edad promedio fue de 32,3 años, con valores mínimo y máximo de 19 y 48 años. 69,8% de las gestantes fueron multíparas y 30,2% nulíparas. Las principales condiciones obstétricas que presentaron las gestantes con hematoma hepático subcapsular fueron preeclampsia severa (97,2%), síndrome HELLP (67,9%), eclampsia (11,3%) y desprendimiento prematuro de placenta (11,3%). El 69,9% de las gestantes culminaron la gestación vía cesárea y 13,2% por vía vaginal; en nueve gestantes, la culminación fue mediante cesárea con histerectomía (Tabla 1).
Tabla 1 Características maternas de las gestantes con hematoma hepático subcapsular.
Fuente: Elaboración propia
* La condición de morbilidad obstétrica no suma 53 casos, dado que una misma paciente pudo haber desarrollado más de una morbilidad obstétrica.
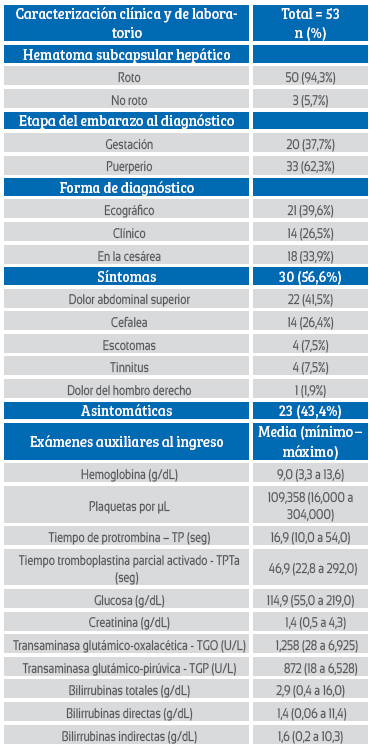
La mayoría de los casos de hematoma hepático subcapsular se produjeron durante el puerperio, con 33 casos (62,3%); los otros 20 casos ocurrieron durante el embarazo (37,7%). El diagnóstico fue mediante ecografía (39,6%), durante la cesárea (33,9%) o mediante la clínica (26,5%). Los síntomas más frecuentes en las gestantes con hematoma subcapsular fueron dolor abdominal superior (41,5%), cefalea (26,4%), escotomas (7,5%); 23 casos no presentaron síntomas (43,4%). Al ingreso de las pacientes, los exámenes de laboratorio de la función hepática (tiempo de protrombina, tiempo parcial de tromboplastina, transaminasas glutámico oxalacética, transaminasas glutámico pirúvica, bilirrubinas totales, bilirrubinas directas e indirectas) y la creatinina se encontraban incrementados, mientras que la hemoglobina y el conteo de plaquetas estuvieron por debajo de los valores normales (Tabla 2).
Tabla 2 Caracterización clínica y de laboratorio de las gestantes con hematoma subcapsular hepático.
Fuente: Elaboración propia
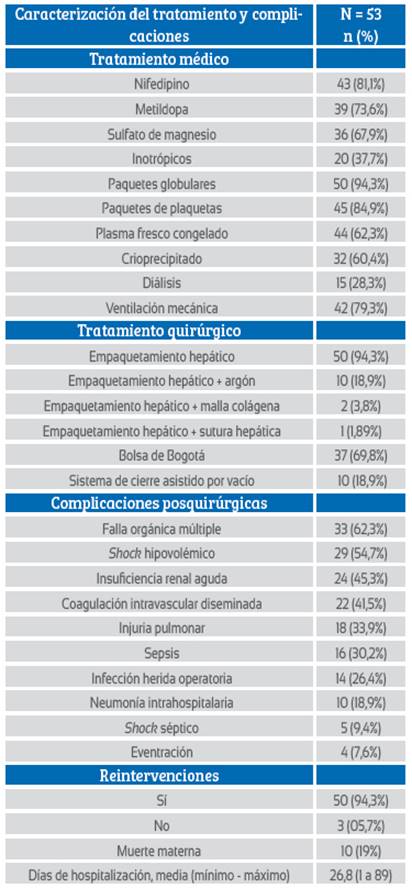
De las 53 gestantes, en tres casos (5,7%) se practicó un manejo conservador y en 50 pacientes (94,3%) fue necesario realizar alguna intervención quirúrgica. La intervención quirúrgica consistió en una laparotomía de salvamento o cirugía de control de daños, siendo la cirugía básica el empaquetamiento hepático (50 casos; 94,3%), para luego realizar el cierre temporal del abdomen (CTA) (Tablas 3 y 4) (Figura 2).
Tabla 3 Procedimientos en el manejo quirúrgico del hematoma hepático en gestantes con preeclampsia con criterios de severidad y síndrome HELLP.

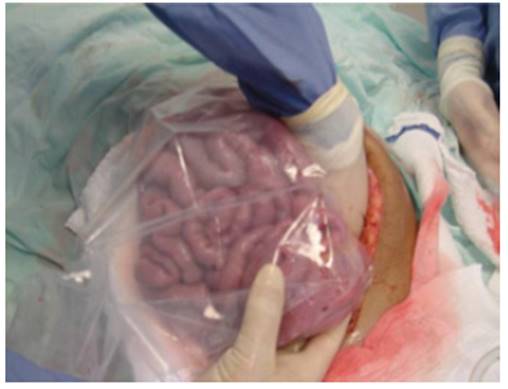
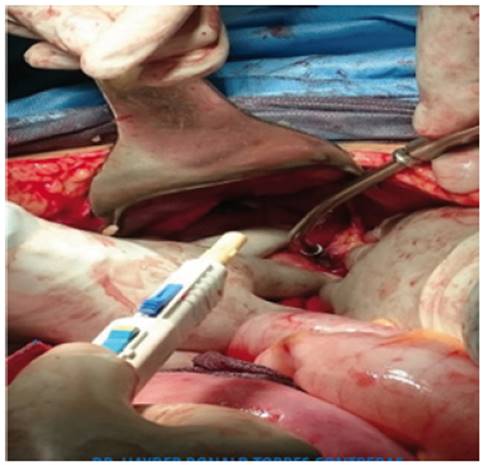
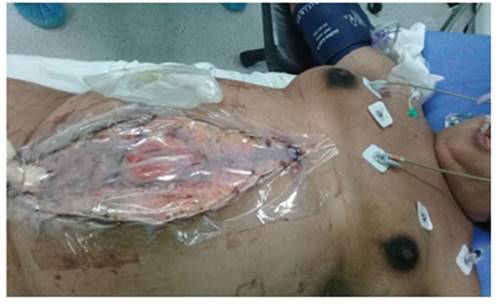
Previo al empaquetamiento hepático, 10 pacientes (18,9%) recibieron electrofulguración con argón (Figura 3), para el control de alguna lesión hepática sangrante. En dos pacientes (3,8%) con sangrado hepático en napa persistente, el primer manejo consistió en la colocación de malla de colágeno y/o esponja de colágeno absorbente, empleadas básicamente para lesiones pequeñas, para continuar luego con el empaquetamiento hepático. En una paciente (1,9%) con lesión sangrante persistente y pobre respuesta a la fulguración con electrocauterio, se practicó sutura hepática en un segmento hepático roto, para continuar luego con el empaquetamiento hepático. En 37 casos (69.8%), después del empaquetamiento hepático se realizó el cierre temporal del abdomen con bolsa de laparostomía (bolsa de Bogotá) (Figura 4), la cual era fijada al tejido aponeurótico o a la piel. En diez pacientes (18,9%), luego del manejo quirúrgico inicial y el empaquetamiento hepático se les practicó el CTA con cierre asistido por vacío (CAV), el cual fue recambiado en algunas ocasiones entre 48 y 72 horas después del packing hepático (Tabla 4) (Figura 5).
De las 47 pacientes (94,3%) a quienes se realizó un CTA, en 37 se utilizó una bolsa de laparostomía y en 10 pacientes un sistema CAV. Estas pacientes fueron reintervenidas en la mayoría de casos entre el 4° a 5° día post empaquetamiento hepático. En los primeros tres años de manejo de este tipo de pacientes, a tres se les hizo el cierre de la pared abdominal post empaquetamiento hepático; estas mujeres tuvieron una evolución tórpida, pues desarrollaron como complicación un síndrome compartimental y falla multiorgánica, terminando días después con el fallecimiento de dos de ellas.
En los 17 años reportados en el presente estudio se logró una sobrevivencia en el 81% de los casos.
Discusión
En el período estudiado, se han presentado 53 casos de hematoma subcapsular hepático roto y no roto, una entidad poco frecuente cuya fisiopatología no ha sido dilucidada. En dicho periodo se tuvieron 342,000 partos, dando una incidencia de hematoma subcapsular de 1 en 6,450 partos. Esto fue superior a lo publicado por Karateke, de 1 en 40,000 a 250,000 partos10, y podría ser explicado porque nuestro estudio fue realizado en un establecimiento de referencia nacional.
La mayor cantidad de casos fue en mujeres menores de 35 años, que representó un 60% del total de casos y cuya media fue de 32 años. Ello fue similar a lo encontrado por Grand'Maison11 de una mediana de 29 años y Escobar7, quien halló una edad media de 32 años. Con respecto a la paridad, la multíparas representaron más del doble de las nulíparas, 70% versus 30%. Esto difiere con la revisión realizada por Dubey y col12, en la que las primíparas fueron el grupo mayoritario con el 56% de los casos. Sin embargo, coincide con lo encontrado por Vigil y col8, donde el grupo mayoritario fueron las multíparas con el 57% de los casos.
La morbilidad obstétrica más asociada a los casos de hematoma hepático subcapsular fue la preeclampsia con signos de severidad, en el 97% de los casos, y el síndrome HELLP en el 68%. Dubey y col12 hallaron que la principal causa asociada fue el síndrome HELLP con un 75%, y la preeclampsia severa solo en el 20%. Esta diferencia se puede deber a diferencias de características poblacionales y tiempos de atención asistencial, dado que la mayoría de datos provienen de estudios realizados en países desarrollados.
El término de la gestación fue en su mayoría por cesárea (87%), cifra superior a la informada por Araujo y col13, con tasa de 60%, pero cercana a lo hallado en la revisión de Dubey y col12 de 82%. Estas diferencias en el tiempo se podrían explicar por el mayor conocimiento que se tiene ahora sobre lo catastrófico que puede representar la evolución del síndrome HELLP o la preeclampsia con signos de severidad, y los médicos ya no deciden esperar más tiempo para la ocurrencia de un parto vaginal.
La rotura hepática aconteció con mayor frecuencia en el posparto, con un 62%. Sin embargo, en la serie de Araujo y col13 encontraron solo 10%; cifra un poco mayor fue comunicada por Henríquez y col14, con 29% de los diagnósticos en el puerperio.
El reconocimiento de los síntomas podría hacer sospechar la presentación de este cuadro. Sin embargo, estos son inespecíficos y en algunos casos superpuestos. El dolor abdominal superior estuvo presente en un 42%, siendo el más frecuente; esto estuvo relacionado con la isquemia hepática. El 26% de casos tuvo cefalea, que pudo deberse a hipertensión e hipovolemia. El dolor abdominal superior y la cefalea fueron síntomas frecuentes comunicados en otros estudios15,16. Por otro lado, este estudio encontró que un 43% de casos no manifestó síntomas, superior a lo hallado por Gonzales y col de 27%17.
La alteración de los exámenes auxiliares se manifestó principalmente en la hemoglobina, con un valor medio de 9 g/dL; la media de las plaquetas fue de 109,358/mL. Araujo y col13 hallaron cifras menores, con mediana de hemoglobina de 7,8 g/dL y plaquetas 91,300/mL. La transaminasa glutámica oxalacética (TGO) y la transaminasa glutámico-pirúvica (TGP) se encontraron elevadas, con medias de 1,258 U/L y 872 U/L, respectivamente; esto concuerda con la mayoría de las series publicadas8,12. La bilirrubina indirecta es un marcador aproximado de hemólisis; la media en nuestro estudio fue de 1,6 g/dL, similar a lo hallado por Gonzales y col17.
Debido a la baja incidencia de la patología, el manejo no está estandarizado; pero, se ha encontrado que la cirugía reduce significativamente la mortalidad8. Esta incluye la embolización de la arteria hepática, la ligadura de la arteria hepática y el taponamiento y drenaje de la lesión hepática, que van a permitir el control del sangrado9,18. En el presente estudio, el principal tratamiento fue el empaquetamiento hepático en el 94% de los casos, que se acompañó del uso de la fulguración directa con argón en el 19%, malla colágena y sutura, ambos, en el 3,8%. En la revisión realizada por Dubey y col12, en 52% de los pacientes se usó esta técnica. En otros estudios, la oclusión de la arteria hepática, tanto por ligadura quirúrgica como por embolización mediante radiología intervencionista, fue el principal modo de resolver el cuadro11. Sin embargo, los resultados fueron exitosos y fallidos durante el embarazo, con complicaciones como enzimas hepáticas elevadas y colecistitis gangrenosa aguda. El empaquetamiento hepático ha sido relacionado con 82% de supervivencia10.
En la literatura mundial se encuentra diversos manejos quirúrgicos en los casos de hematoma subcapsular hepático roto y no roto. Pero, las series publicadas son de muy pocas pacientes, lo que genera dificultad para determinar cuáles son las técnicas quirúrgicas más empleadas. Las cinco series revisadas en la literatura mundial con mayor número de casos, incluyen solo tres a ocho18-22.
Las características del hígado de una gestante y/o puérpera con preeclampsia severa y síndrome HELLP son diferentes a las de una mujer no gestante. Estas características son la presencia de una hepatomegalia fisiológica, mayor congestión venosa y arterial y mayor flujo circulatorio3,6,7. Por estas razones, a las pacientes atendidas en el presente estudio se les realizó el empaquetamiento hepático, con cierre temporal del abdomen, bien sea con bolsa de laparostomía o con sistema de cierre asistido por vacío.
En la revisión de Dubey y col13 se comunica que las principales complicaciones fueron el síndrome de dificultad respiratoria aguda (29%), insuficiencia renal (10%) y absceso (14%). Mientras que, las principales complicaciones observadas en nuestro estudio fueron falla orgánica múltiple, shock hipovolémico, insuficiencia renal aguda y coagulación intravascular diseminada y sepsis, muchas de ellas superpuestas. Por otro lado, la mortalidad en nuestras pacientes fue de 19%, muy similar a la literatura mundial (17%), a pesar de la limitación de los recursos y herramientas para el manejo de esta patología9,23. En el presente estudio se presenta la casuística más grande de manejo del hematoma subcapsular roto y no roto encontrada en la literatura mundial.
Con respecto a las limitaciones de esta comunicación, corresponden a las propias de un estudio retrospectivo en el recojo de la información. Sin embargo, estos datos pertenecen a pacientes con historial médico completo, con supervisión del recojo de información.
Conclusiones
En la población de estudio se evidenciaron 53 casos de hematoma subcapsular hepático en pacientes con preeclampsia con criterios de severidad y síndrome HELLP, observándose una incidencia de 1,65 casos x 10,000 partos y una mortalidad de diez casos (19%). La identificación de rotura hepática/hematoma se debe sospechar en aquellas gestantes con preeclampsia con criterios de severidad que presentan síntomas de dolor epigástrico, cefalea, palidez repentina e hipotensión, ya sea en el período preparto, pero siendo más frecuente en el posparto. La laparotomía y el empaquetamiento del hígado junto con la reposición de volumen contribuyen al manejo de las pacientes con hematoma subcapsular hepático, lo cual debe realizarse prontamente en pacientes inestables.
Se recomienda que las gestantes tengan una adecuada atención prenatal desde el primer trimestre de gestación, para identificar a las gestantes con mayor riesgo de preeclampsia, las cuales deben ser referidas a un establecimiento de salud de mayor nivel de capacidad resolutiva materna y neonatal, de manera de prevenir la morbilidad materna grave y la mortalidad materna y perinatal.











 texto en
texto en