INTRODUCCIÓN
El embarazo múltiple, cuya incidencia ha aumentado en los últimos años, está asociado a diversas complicaciones obstétricas y neonatales1. La edad gestacional es el principal factor de supervivencia de los neonatos prematuros, por lo que es necesario prolongar el mayor tiempo posible el embarazo en gestaciones gemelares que presentan amenaza de parto prematuro2.
Por lo general, el parto de todos los fetos de una gestación múltiple ocurre en un intervalo corto de tiempo; sin embargo, el nacimiento prematuro de un feto puede no necesariamente resultar en el nacimiento de los otros fetos. El parto asincrónico (PA) o parto diferido ocurre cuando un feto de un embarazo múltiple nace por vía vaginal y el -o losfetos restantes se mantienen intraútero y nacen con una diferencia de días o semanas3. Se comunica el caso de gestante con diagnóstico de PA gemelar, de ocurrencia extraña, siendo el primer caso reportado en el Perú.
REPORTE DE CASO
Paciente de 30 años, con antecedente de COVID-19 leve, G3P0020 (abortos espontáneos a las 16 y 20 semanas). Durante el primer trimestre presentó infección urinaria tratada con antibioticoterapia y una vulvovaginitis con tratamiento local. Ingresó por emergencia con una gestación doble biamniótica y bicorial de 20,1 semanas, refiriendo pérdida de líquido y de tapón mucoso. Las funciones vitales eran estables y no había dinámica uterina. A la especuloscopia se evidenció la pérdida de líquido. El cérvix era dehiscente, incorporado y las membranas estaban rotas.
En los exámenes laboratoriales se encontró leucocitos en 11,000, sin desviación izquierda. El resto de los exámenes fueron normales. En la ecografía obstétrica se evidenció ambos fetos con actividad cardiaca normal, anhidramnios en el primer feto (PPF1: 318 g) y líquido amniótico normal en el segundo (PPF2: 278 g); sin otros hallazgos anormales. Se decidió la hospitalización de la gestante con los diagnósticos de: 1. Tercigesta nulípara de 20,1 semanas, y 2. Aborto inevitable.
Durante la hospitalización se produjo la expulsión del primer feto, femenino, de 380 g y sin malformaciones congénitas aparentes. Se clampó y cortó el cordón umbilical, luego de lo cual cesó la dinámica uterina. En la ecografía obstétrica de reevaluación, se evidenció la viabilidad del segundo feto, sin signos de trabajo de parto. Se realizó una junta médica y se le explicó a la paciente de forma clara y comprensible los posibles riesgos y complicaciones fetales y maternas. De forma compartida, se decidió un manejo expectante. Se indicó reposo absoluto y vigilancia de signos de corioamnionitis. Se procedió a cortar el cordón a nivel del orificio cervical.
Al ingreso se administró clindamicina y gentamicina vía intravenosa. En el décimo día de hospitalización, se cambió el régimen antibiótico a cefuroxima y metronidazol, vía oral, y se agregó progesterona micronizada 200 mg vía vaginal por las noches. A las dos semanas de hospitalización, con exámenes de laboratorio normales y asintomática, se decidió su alta médica, con indicación de progesterona micronizada, sulfato ferroso, citrato de calcio, vitamina D y control semanal.
En el primer control semanal, se encontró crecimiento fetal adecuado (PPF percentil 49) y longitud de cérvix de 20,8 mm, por lo que se le calificó como cérvix corto con indicación de reposo absoluto.
Quince días después del alta, la paciente acudió a emergencias por pérdida del tapón mucoso, dolor y contracciones. Las funciones vitales eran normales y se evidenció dinámica uterina. No se visualizó pérdida de líquido. Al tacto vaginal se encontró el cérvix dehiscente, con 30% de incorporación y membranas íntegras.
La prueba de helecho resultó negativa. Los exámenes auxiliares revelaron leucocitos en 12,470, sin desviación izquierda, y sin otras alteraciones. En la ecografía obstétrica se observó al feto con latidos cardiacos fetales y líquido amniótico normales, peso estimado del feto 979 gramos, y longitud de cérvix de 8,6 mm. Se hospitalizó a la gestante con los diagnósticos: 1. Tercigesta de 24,3 semanas, 2. Amenaza de labor de parto pretérmino, 3. Parto asincrónico, 4. Cérvix corto, y 5. D/C Corioamnionitis subclínica.
Se decidió realizar un primer ciclo de tocólisis con 3 dosis de nifedipino, 20 mg cada 20 minutos vía oral, con lo que cedió la dinámica uterina. Se indicó también maduración pulmonar con dos dosis de betametasona, y además progesterona vaginal y ampicilina con eritromicina.
En el segundo día de hospitalización, se presentó nuevamente dinámica uterina, por lo cual se inició un nuevo ciclo de tocólisis asociado a sulfato de magnesio 20% vía intravenosa para neuroprotección fetal. La dinámica uterina no cedió luego de dos ciclos de tocólisis, y al tacto vaginal el cérvix se encontraba dilatado 3 cm, con 80% de incorporación y membranas íntegras. Se decidió terminar la gestación por vía abdominal.
Se realizó una cesárea corporal transversa baja y sutura compresiva B-Lynch por hipotonía uterina. El recién nacido fue de sexo femenino, de 25 semanas por método Capurro, Apgar 7-8, peso 740 gramos, líquido amniótico con leve tinte amarillento, que fue trasladada a la unidad de cuidados intensivos neonatales (UCIN) para su manejo. Asimismo, se encontró una placenta de 150 g sin cordón umbilical, y otra placenta de 300 g con cordón que contenía 2 arterias y 1 vena (Figura 1).
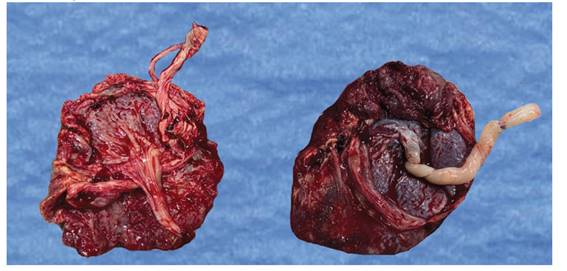
Figura 1 a la izquierda, placenta del primer feto. a la derecha, placenta del segundo feto y su cordón umbilical.
Durante el postoperatorio inmediato, la paciente cursó con desaturación, manejada con oxigenoterapia. Los exámenes auxiliares evidenciaron hemoglobina en 8,2, leucocitos en 17,000, pO2(a)/FO2(I) de 205, por lo que se le catalogó como sepsis ginecológica, asociada a insuficiencia respiratoria y anemia moderada. Se inició tratamiento con meropenem endovenoso y transfusión de un paquete globular.
La paciente presentó mejoría clínica y laboratorial, por lo que se disminuyó progresivamente el aporte de oxígeno, hasta su retiro total a los 5 días de puerperio.
La anatomía patológica reveló la primera placenta con signos de funisitis y corioamniotitis, y la segunda con áreas de infarto antiguo y reciente, lo cual confirmó el punto de partida de la sepsis. Se continuó con la antibioticoterapia durante 10 días, con evolución favorable, luego de lo cual fue dada de alta y tuvo una recuperación completa.
El recién nacido requirió apoyo respiratorio con Neopuff inmediatamente después del parto. En la UCIN se decidió su intubación endotraqueal y la administración de surfactante. Se diagnosticó enfermedad de membrana hialina, asociada a displasia broncopulmonar. En su hospitalización desarrolló sepsis tardía, hemorragia intraventricular bilateral e íleo séptico. Fue dado de alta luego de 3 meses. En su evolución a mediano plazo se evidenció leucomalacia periventricular, retinopatía del prematuro y retraso global del desarrollo. Al momento del reporte del caso se encuentra estable, recibiendo tratamiento y controles pediátricos periódicos.
DISCUSSION
En 1879, Carson JCL reportó el primer caso de PA, con un intervalo de tiempo entre ambos partos de 44 días4. El PA con el intervalo más largo ha sido de 154 días5. Lamentablemente, no se conoce la incidencia real, ya que la bibliografía se limita a reportes de casos y series sujetas al sesgo de informar solo los resultados positivos. En nuestro caso la duración del intervalo fue de 33 días.
Un intervalo de tiempo prolongado entre los nacimientos de fetos con edad gestacional crítica mejora significativamente la supervivencia perinatal de los fetos restantes2,6, mientras que una semana de retraso en el parto se asocia con un aumento en el peso de nacimiento de hasta 147 g7. Luego de explicarle a la paciente las posibilidades de supervivencia del segundo feto con respecto a su edad gestacional, se decidió continuar con un PA.
A pesar de los intentos para establecer directrices, no se dispone de un protocolo de manejo obstétrico validado. En la mayoría de los estudios, el algoritmo incluye la limpieza del canal vaginal y cervical con una solución antiséptica, dejar la placenta del primogénito in situ con ligadura alta del cordón umbilical realizada con sutura absorbible, hospitalización con reposo, anticoagulación preventiva, tocólisis, glucocorticoides prenatales y antibióticos profilácticos de amplio espectro2,8. En este caso, se realizó la ligadura del cordón con sutura reabsorbible a la altura del orificio cervical externo, sin extraer la placenta. Para prevenir la infección, se inició cobertura antibiótica contra posibles patógenos del canal vaginal. La paciente permaneció hospitalizada con reposo absoluto, hasta completar el tratamiento intravenoso. La maduración pulmonar se realizó en la segunda hospitalización. Se realizaron 3 ciclos de tocólisis para retrasar el segundo parto, los cuales fueron fallidos.
El cerclaje cervical es un tratamiento usado frecuentemente, aunque su efectividad aún está en debate. Algunos estudios reportan un beneficio al posponer el intervalo de parto en embarazos gemelares, mientras que otros autores lo consideran contraindicado por el riesgo de corioamnionitis9,10. En este caso se decidió no realizar un cerclaje cervical.
En un metaanálisis realizado por Cheung, la edad gestacional media del parto del primer feto fue de 21,6 semanas de gestación (rango de 13 a 31 semanas), con un intervalo de retraso medio de 29 días (rango de 1 a 153 días). En este mismo estudio se describió que la tasa de supervivencia perinatal con respecto a la edad gestacional de parto del primogénito puede oscilar desde 29% antes de las 20 semanas, hasta 72% después de 24 semanas. Por otro lado, la edad gestacional del segundo feto al momento del nacimiento fue un factor determinante, siendo su tasa de supervivencia de 0% antes de las 21 semanas, 17% a 33% entre las 21 y 24,6 semanas, 21% a 78% entre las 25 y 27,6 semanas, y 100% después de las 28 semanas2. En nuestro caso, el primer parto fue a las 20,1 semanas, por lo que la tasa de supervivencia del segundo feto con respecto al primero podría ser hasta de 29%. Por otro lado, al ser el segundo parto luego de 32 días, a las 24,4 semanas, su tasa de supervivencia sería hasta de 33%.
El riesgo de complicaciones maternas puede ser hasta de 38%, siendo las infecciones locales y sepsis las más frecuentes, seguidas por hemorragias posparto, desprendimientos de placenta, histerectomías posparto y fístulas uterovaginales. No se ha comunicado casos de muerte materna2,5. Asimismo, un estudio retrospectivo en pacientes con complicaciones graves describió amniocentesis negativas al evaluar la corioamnionitis subclínica, por lo que es importante resaltar que el riesgo podría ser difícil de predecir(11). Si bien se describió hipotonía uterina que requirió una técnica quirúrgica de compresión, esta no llegó a generar una hemorragia posparto. Asimismo, la sepsis ginecológica tuvo una evolución favorable hasta la recuperación total de la paciente.
Finalmente, los resultados neonatales también han sido materia de estudio. La edad gestacional es un factor crítico en la morbimortalidad de los neonatos, e influye directamente en el desarrollo de sepsis neonatal, retinopatía del prematuro, persistencia del ducto arterioso, enterocolitis necrotizante y displasia broncopulmonar2. Según Rosbergen, se evidenció aumento significativo del peso al nacer y la supervivencia neonatal, así como una disminución de enfermedades en el segundo feto de un PA12. En este caso, el primer recién nacido falleció inmediatamente después del primer parto y el segundo recién nacido presentó complicaciones esperables debido a su prematuridad extrema. No se evaluó los resultados a largo plazo.
Debido a los riesgos maternos y neonatales, es necesario seguir guías para la toma compartida de decisiones en casos como este, que pueden representar dilemas éticos. Siguiendo el enfoque de medicina basada en evidencia, se recolectó los datos disponibles sobre la patología y se identificaron las opciones médicas apropiadas. Al estar en un escenario obstétrico, reconocimos que la paciente embarazada podía ser la persona responsable de la toma de decisiones, por lo que se previó información clara y comprensible sobre las opciones y los resultados posibles. Considerando la data y los principios éticos se decidió conjuntamente seguir con el embarazo. Esta aproximación es la más apropiada en situaciones en las que la evidencia científica no apoya claramente una única opción de manejo para todas las pacientes13,14.
Concluyendo, el PA es una presentación de muy baja prevalencia, por lo cual aún no existen guías claras para su manejo obstétrico. Sin embargo, la evidencia sugiere fuertemente que un intervalo de tiempo prolongado entre los nacimientos de fetos en una edad gestacional crítica puede mejorar la supervivencia y reducir la morbilidad del segundo feto. En escenarios como este, es importante la toma de decisiones compartida, basada en evidencias y considerando los principios éticos de la medicina. En nuestro medio no hemos encontrado reportes sobre esta patología, por lo que nos parece importante hacer de conocimiento esta primera experiencia en nuestro hospital. Es imprescindible continuar la investigación en este tema para describir su prevalencia real, identificar candidatas ideales, estandarizar el manejo intra y extrahospitalario y así optimizar resultados maternos y fetales.











 text in
text in 



