INTRODUCCIÓN
La mortalidad materna es una de las principales preocupaciones de la salud pública, siendo la hemorragia posparto (HPP) la patología de mayor trascendencia en este problema a nivel mundial1, con alta incidencia en países en desarrollo como el nuestro. La principal causa de hemorragia posparto es la atonía uterina.(2.
Predecir el riesgo a HPP por atonía uterina minimizaría su ocurrencia en el posparto3, mediante intervención temprana o referencia adecuada y oportuna a un centro de atención que cuente con las herramientas necesarias para salvar la vida de la paciente.
La atonía uterina puede presentarse en 1 de cada 20 partos1, produce el 80% de los casos de HPP y puede llegar a causar el 50% de las muertes maternas en países con recursos bajos1,4. En el Perú, en el año 2018 el Centro Nacional de Epidemiología, Prevención y Control de Enfermedades5 reportó la atonía uterina como la segunda causa de muerte materna directa en un 19,6%.
Se define como atonía uterina a la falta de capacidad del útero para contraerse y mantenerse así durante el puerperio inmediato (24 horas), generando la falta de cierre de las arterias6. En un parto normal, los vasos del miometrio poseen un mecanismo de adaptación inmediata para la hemostasia fisiológica, y de esta forma actúan contrayéndose a sí mismos, dando como resultado la oclusión de las arterias del lecho placentario. Al no realizarse el cierre arterial encontraremos en la evaluación física un útero flácido, con presencia de sangrado de 500 mL después de un parto vaginal o más de 1000 mL después de una cesárea, en las primeras 24 horas del puerperio. A la palpación se encontrará poca o nula respuesta a la estimulación manual1,6.
En una hemorragia por atonía uterina se pueden llegar a perder alrededor de 500 a 600 mL de sangre por minuto3,7. El tratamiento depende de qué tan comprometido se encuentre el estado hemodinámico de la paciente; puede ser médico o quirúrgico, hasta realizar una histerectomía1.
Existen diversos factores que predisponen al desarrollo de atonía uterina, entre ellos, el agotamiento de la fibra muscular en una mujer multípara. En mujeres de edad avanzada (mayor de 35 años), los cambios escleróticos podrían generar que los vasos se cierren con más dificultad, facilitando de esta forma el sangrado8,9.
Entre los factores que generan atonía uterina están el parto por cesárea, múltiples gestaciones10,11, edades extremas de la vida reproductiva10,12, el parto eutócico y la nuliparidad10.
En el Perú, en un hospital nacional de EsSalud13 se encontró que la cesárea es un factor de riesgo de atonía uterina (OR 6,64) en comparación con el parto vaginal. En Trujillo, en el Hospital Regional Docente14 se halló que la multiparidad era un factor de alto riesgo.
Lo anterior ha motivado el presente proyecto de manera de determinar los factores asociados a la atonía uterina para realizar un manejo adecuado. Realizar el presente proyecto en el servicio de Obstetricia del Hospital Regional Docente de Trujillo permitirá tener estadísticas de nuestro medio.
MÉTODOS
Se realizó un estudio observacional analítico retrospectivo de tipo longitudinal, de casos y controles. El tamaño muestral se obtuvo de una base de datos del Sistema Informático Perinatal (SIP) de historias clínicas de puérperas inmediatas atendidas en el servicio de obstetricia del Hospital Regional Docente de Trujillo durante el periodo 2009-2019.
De un total de 39,722 pacientes, 31,615 cumplieron con los criterios de inclusión y exclusión, finalizando con 1,037 casos. Se seleccionó los 3,111 controles mediante un muestreo aleatorio simple hasta completar el tamaño muestral de 3 controles por cada caso. Se incluyeron todas las puérperas inmediatas que presentaron sobredistensión uterina, incluyendo embarazo múltiple, polihidramnios, fetos macrosómicos o trabajo de parto disfuncional. Se excluyeron a las puérperas inmediatas con historia clínica perinatal incompleta o con historia presuntiva y/o diagnóstico de corioamnionitis, inversión uterina, retención de restos placentarios, trastornos hipertensivos del embarazo, trastornos de coagulación o lesiones del canal de parto.
La información obtenida se registró en una hoja de cálculo a fin de analizarlos estadísticamente y ser presentados en tablas. Se aplicó el odds ratio y la prueba estadística chi cuadrado, y se realizó un análisis multivariado con los factores significativos haciendo uso de la regresión logística.
RESULTADOS
Con relación a la Tabla 1, las variables que presentaron significancia estadística como factores asociados para el desarrollo de atonía fueron la vía de culminación del parto por cesárea [OR 1,98 (IC 95%: 1,71 a 2,29)] y ser procedente de la sierra [OR 1,38 (IC 95 %: 1,12 a 1,70)]. Por otro lado, se mostraron como factores no asociados con significancia estadística el haber sido primípara [OR 0,79 (IC 95%: 0.65 a 0,94)] y el ser multípara [OR 0,82 (IC 95%: 0,69 a 0,97)].
Tabla 1 Factores asociados al desarrollo de atonía uterina.
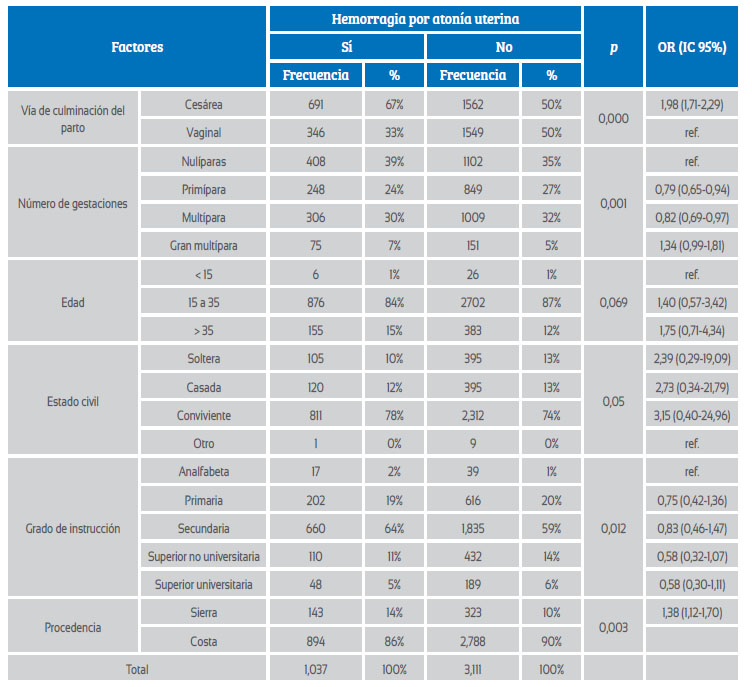
Fuente: Hospital Regional Docente de Trujillo - Fichas de recolección de datos 2009 - 2019.
En el análisis bivariado (Tabla 2), las variables intervinientes que presentaron significancia estadística fueron el embarazo múltiple [OR 4,48 (IC 95%: 3,43 a 5,83)], parto disfuncional[OR 1,82 (IC 95 %: 1,44 a 2,31)] y feto macrosómico [OR 1,37 (IC 95%: 1,08 a 1,73)].
Tabla 2 Variables intervinientes asociadas al desarrollo de atonía uterina.
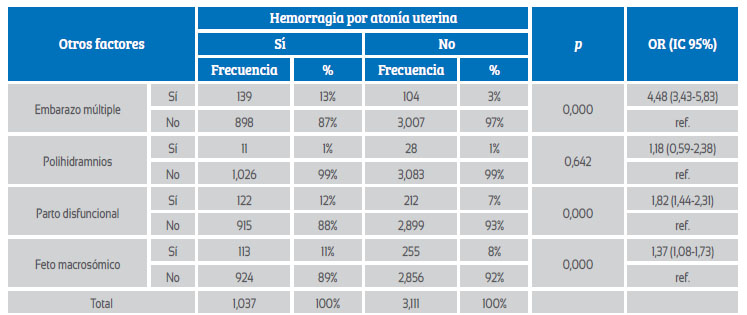
Fuente: Hospital Regional Docente de Trujillo - Fichas de recolección de datos 2009 - 2019.
En el análisis multivariado de la Tabla 3, de los factores independientes y asociados al desarrollo de atonía uterina se observa que tanto el grado de instrucción como el estado civil no fueron estadísticamente significativos.
En el análisis multivariado (Tabla 4) de los factores independientes y asociados al desarrollo de atonía uterina, se observa que el ser gran multípara no fue estadísticamente significativo, valor de p = 0,145 [OR 1,261 (IC 95%: 0,923 a 1,724)].
DISCUSIÓN
Los factores asociados al desarrollo de atonía uterina pueden ser identificables, permitiéndonos predecir el riesgo y así minimizar las consecuencias en el posparto al realizar una intervención temprana, disminuyendo la morbimortalidad de las pacientes.
Dentro de los factores asociados en el estudio se encuentra la cesárea; el 67% de las pacientes hicieron HPP por atonía uterina en comparación al grupo control, donde el 50% de pacientes no tuvieron este resultado. Se obtuvo p=0,000 [OR 1,98 (IC 95%: 1,71 a 2,29)], es decir, la cesárea como vía de culminación del parto tuvo significativamente 1,98 veces más la probabilidad de hacer HPP por atonía uterina. Este dato se relaciona con los resultados de los estudios de Gil, quien obtuvo como resultado que las pacientes cesareadas tuvieron 6,64 veces más riesgo de atonía uterina, a diferencia de las pacientes que tuvieron parto vaginal13.
Tabla 3 análisis multivariado de factores asociados al desarrollo de atonía uterina.
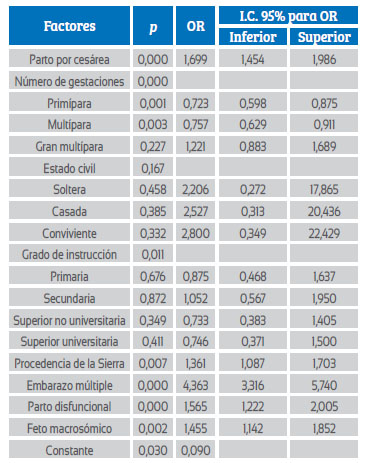
Regresión logística múltiple, p < significativo
Fuente: Hospital Regional Docente de Trujillo - Fichas de recolección de datos 2009 - 2019.
Tabla 4 análisis multivariado de factores asociados al desarrollo de atonía uterina.
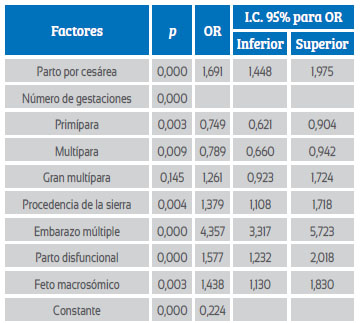
*Regresión logística múltiple
**p <0,05 significativo
Fuente: Hospital Regional Docente de Trujillo - Fichas de recolección de datos 2009 - 2019.
El factor demográfico asociado al desarrollo de atonía uterina fue el ser procedente de la sierra: el 14% de pacientes tuvieron HPP en comparación al grupo control con 10%. Se obtuvo p = 0,003 [OR 1,38 (IC 95%: 1,12 a 1,70)].
Las pacientes procedentes de la sierra tuvieron significativamente 1,38 veces más probabilidad de hacer HPP por atonía uterina. Este resultado tiene similitud con el de Altamirano, en Huancavelica, región de la sierra, donde el 55,2% de puérperas presentó atonía15.
El ser multípara no fue un factor asociado para el desarrollo de atonía uterina, con p=0,001 [OR 0,82 (IC 95%: 0,69 a 0,97)] estadísticamente significativo, que concuerda con Machado, quien tampoco encontró asociación entre la multiparidad y HPP por atonía uterina16.
Con relación a las variables intervinientes que presentaron significancia estadística y se asociaron al desarrollo de atonía uterina estuvo el parto disfuncional, pues el 12% de las pacientes hicieron HPP por atonía uterina en comparación al 7% del grupo control, p=0,000 [OR 1,82 (IC 95 %: 1,44 a 2,31)]. Este resultado tiene similitud con el de Jiménez, en donde el trabajo de parto disfuncional representó el 70,4% los casos vs. 36,1% los controles17.
Otro factor asociado fue el embarazo múltiple; el 13% de las gestantes hicieron HPP por atonía uterina en comparación al 3% del grupo control, p=0,000 [OR 4,48 (IC 95%: 3,43 a 5,83)]. El embarazo múltiple causó significativamente 4,48 veces más la probabilidad de HPP por atonía uterina, teniendo semejanza con el estudio de Ponce que halló que 4,7% de las puérperas con atonía uterina se asociaban significativamente a gestación múltiple (p=0,017). Además, se encontró que las puérperas con gestación múltiple tuvieron 10,5 veces más atonía uterina que las puérperas sin gestación múltiple18.
El feto macrosómico fue factor asociado, pues 11% de las pacientes hicieron HPP por atonía uterina en comparación al grupo control, 8%, p=0,000 [OR 1,37 (IC 95%: 1,08 a 1,73)].
Nuestros resultados fueron similares a los de Gutiérrez, pues el 43,3% de las puérperas que presentaron atonía uterina tenían como factor asociado significativo la macrosomía (p=0,003) [OR 4,79 (IC 95%: 3,37 a 6,80)]19.
En conclusión, el presente estudio mostró que existen factores asociados al desarrollo de atonía uterina como la cesárea como vía de culminación del parto, el ser procedente de la sierra, el haber tenido un feto macrosómico, polihidramnios y embarazo múltiple.











 text in
text in 


