Introducción
El neumotórax agudo durante el embarazo es potencialmente fatal. El neumotórax espontáneo primario (NEP) se caracteriza por presencia de aire en la cavidad pleural que ocasiona colapso pulmonar. Es más común en hombres que en mujeres y es raro durante el embarazo. Además, raramente se relaciona con tumores malignos durante el embarazo1. La verdadera incidencia de esta condición es desconocida2. La causa más común es la rotura de una bula o ampolla apical subpleural en una paciente con pulmones por lo demás sanos3. Se presenta un caso de neumotórax espontáneo primario durante el embarazo.
Caso clínico
Se trata de paciente de 34 años, gesta 4, para 3, con embarazo de 35 semanas, quien acudió a la emergencia por presentar dolor pleurítico de lado derecho de aparición súbita y que se irradiaba a miembro superior derecho y espalda, acompañado de dificultad para respirar y tos seca que ocurrió mientras dormía. La paciente no tenía fiebre, náuseas, hemoptisis, vómitos o traumatismos. También negaba hábito tabáquico, uso de drogas ilegales o recreativas, alergias, asma bronquial y antecedentes personales o familiares de enfermedad pulmonar.
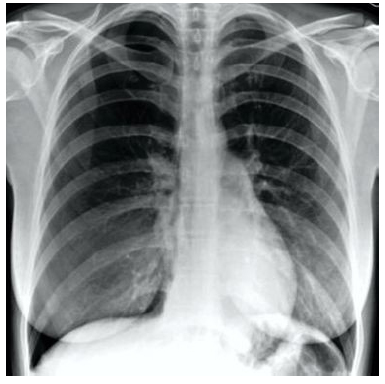
Al examen físico la paciente estaba afebril, con moderada dificultad para respirar y sin cianosis, acostada decúbito lateral izquierdo y era incapaz de sentarse debido al dolor y la disnea. No se observó desviación de la tráquea ni uso de los músculos respiratorios accesorios. El examen físico reveló presión arterial de 100/50 mmHg, frecuencia cardiaca de 110 latidos por minuto, frecuencia respiratoria de 20 respiraciones por minuto y temperatura corporal de 37,8ºC. No se encontró pulso paradójico. La auscultación pulmonar mostró disminución de la entrada de aire del lado derecho junto con disminución del murmullo vesicular y ruidos cardiacos. También se encontró hiperresonancia del hemitórax derecho a la percusión. La oximetría de pulso periférica mostró saturación de oxígeno del 95% con oxígeno ambiental. La radiografía posteroanterior simple de tórax con protección abdominal mostró neumotórax derecho con margen pulmonar aproximadamente a 6 centímetros de la pared torácica, sin desviación del mediastino y tráquea ni evidencia de ampollas, bulas o quistes (Figura 1). El examen abdominal reveló útero acorde a la edad gestacional con feto en presentación cefálica y frecuencia cardiaca fetal de 143 latidos por minuto. El cuello uterino estaba cerrado, sin evidencia de sangrado.
Figura 1. Radiografía de tórax en la que se observa neumotórax con el margen pulmonar aproximadamente a 6 centímetros de la pared torácica.
Durante el ingreso se procedió a colocar oxígeno a través de cánula nasal y tubo torácico del lado derecho en el quinto espacio intercostal sobre la línea media axilar, que se conectó a un sistema cerrado con sello de agua. La paciente mejoró gradualmente y en la evaluación radiológica se observó reexpansión completa del pulmón derecho. La mejoría clínica se evidenció a los 3 días, por lo que se retiró el tubo torácico. Debido a la mejoría del cuadro clínico y que el pulmón se mantuvo expandido, la paciente fue dada de alta a los 7 días del ingreso.
Posteriormente, la paciente ingresó a las 40 semanas de embarazo, en trabajo de parto espontáneo, obteniéndose recién nacido vivo masculino de 3,200 gramos con Apgar de 7 puntos y 9 puntos al minuto y a los 5 minutos, respectivamente. El parto duró 5 horas y 30 minutos y se trató de acortar la segunda fase del parto para limitar la maniobra de Valsalva. No se observaron signos de neumotórax durante el puerperio inmediato y mediato. Se realizó reevaluación 3 meses después del parto y la radiografía de tórax estaba normal. No se planificó alguna intervención adicional. La paciente se ha mantenido asintomática dos años después del parto.
Discusión
El aumento de la ventilación minuto en el embarazo y la maniobra de Valsalva durante el parto pueden precipitar la rotura de una ampolla o bula subpleural. El consumo de oxígeno aumenta en el embarazo en 20% y hasta 50% durante el trabajo de parto. La tolerancia del feto a la hipoxemia es baja, ya que la presión parcial del oxígeno en la vena umbilical es de 35 a 40 mmHg. Por lo tanto, cualquier reducción en la oxigenación materna puede afectar negativamente al feto4. Otros factores de riesgo reportados para la aparición del NEP durante el embarazo incluye infección respiratoria subyacente, asma bronquial, hiperémesis gravídica, historia previa de neumotórax, abuso de cocaína y éxtasis, causas iatrogénicas (inserción de línea venosa central) e intubación endotraqueal con ventilación con presión positiva5. En una revisión de casos de NEP en el embarazo, el 46% ocurrió en el primer y el segundo trimestre y el 54%, en el tercer trimestre y en el puerperio6.
Los síntomas típicos del NEP, independientemente de la causa, incluyen dolor pleurítico asociado con disnea7. Al examen físico puede observarse taquipnea, taquicardia, cianosis o disminución de los ruidos respiratorios ipsilateral. La radiografía de tórax es necesaria para el diagnóstico definitivo. Los riesgos potenciales asociados con el examen radiológico deben contraponerse a los posibles beneficios del estudio. Cuando se sospecha el diagnóstico de NEP en una embarazada, es seguro realizar la radiografía de tórax estándar sin poner al feto en riesgo sustancial de la radiación ionizante si el abdomen está protegido. La dosis de radiación de una sola radiografía de tórax estándar es 1 milirad, que está muy por debajo del nivel permisible de forma segura durante el embarazo (5 rads)8. La tomografía computada con protección es también útil, ya que puede definir la anomalía anatómica subyacente y ayuda a planificar el abordaje quirúrgico cuando está indicado6.
El principal diagnóstico diferencial en embarazadas es la linfangioleiomiomatosis pulmonar. Esta ocurre en mujeres jóvenes en edad reproductiva y, a menudo, causa NEP. En las imágenes de tomografía computada del tórax se pueden ver múltiples quistes redondeados en casi todos los campos del pulmón. El diagnóstico definitivo debe hacerse por biopsia de los quistes7.
El NEP se tolera bien debido a la ausencia de enfermedad pulmonar subyacente. El neumotórax espontáneo secundario es un indicador de morbilidad y mortalidad. Las causas comunes incluyen asma bronquial, enfermedad pulmonar obstructiva crónica, fibrosis quística, neumonía, neoplasias pulmonares y tuberculosis. El riesgo de recurrencia en ausencia de tratamiento es de 50%8.
El NEP no se asocia con compromiso fisiológico significativo a menos que se desarrolle neumotórax a tensión. Generalmente, se utilizan los mismos criterios de tratamiento usados en pacientes no embarazadas. En casos de NEP pequeños sin disnea se puede tratar de forma conservadora. Este aire en la cavidad pleural se absorbe a razón de 1,5% / día con oxígeno ambiental9. La administración de oxígeno suplementario en concentraciones elevadas a través de máscara de respiración parcial aumenta la tasa de reabsorción cuatro veces y, por lo tanto, es un método eficaz para acelerar la resolución del cuadro clínico. También reduce la morbilidad y la duración de la hospitalización y la necesidad de procedimientos invasivos de drenaje. Sin embargo, el manejo conservador tiene 30 a 40% de riesgo de recurrencia2.
Cuando la disnea es severa o el NEP grande, se debe realizar drenaje torácico, ya que es más seguro, menos doloroso y no se asocia con mayor riesgo de recurrencia. También debe considerarse en aquellos casos con fuga de aire persistente4. El uso de drenaje prolongado se estima como una medida segura y efectiva para el tratamiento, en especial al final del embarazo3. Otras opciones terapéuticas incluyen aspiración y descompresión con aguja, pleurodesis, toracostomía con tubo, toracotomía y toracoscopia, en especial para casos recurrente, persistente o bilateral10-12. El tratamiento quirúrgico durante el embarazo tiene el riesgo de hipoxemia, dolor postoperatorio y parto pretérmino6. Las ventajas del tratamiento quirúrgico toracoscópico comparado con la toracotomía son: disminución del tiempo de exposición a anestésicos, expansión pulmonar rápida, disminución del dolor postoperatorio, período postoperatorio potencialmente más breve y disminución del dolor10-15.
El parto vaginal espontáneo después del tratamiento quirúrgico parece seguro. En las pacientes que no han sido sometidas a terapia quirúrgica definitiva, se recomienda el uso de anestesia regional y fórceps para evitar el aumento de la presión intratorácica secundaria al esfuerzo expulsivo durante la segunda etapa del parto y al posible agravamiento o recurrencia del NEP3. La cesárea está reservada para indicaciones obstétricas.
Se ha propuesto que las mujeres con antecedentes de NEP durante el embarazo, parto o puerperio corren el riesgo de recurrencia en embarazos y partos posteriores. Se ha sugerido el uso de tomografía computarizada para identificar y definir bulas y ampollas apicales en pulmón y planificar la cirugía13-15. Sin embargo, la detección de tales estructuras no es necesariamente predictiva de riesgo. Aunque a menudo se considera la cirugía después de la primera recurrencia, faltan criterios específicos para la intervención quirúrgica4.
En conclusión, el neumotórax espontáneo primario debe considerarse en aquellas embarazadas con dolor torácico o disnea y debe confirmarse por estudios radiológicos para distinguirlo de otras enfermedades o afecciones. La condición o su tratamiento no produce efectos adversos graves durante el embarazo o parto, pero la sospecha diagnóstica en ciertas condiciones es esencial para evitar complicaciones











 texto en
texto en