INTRODUCCIÓN
El síndrome de banda amniótica (SBA) o complejo de disrupción de banda amniótica, es aquella malformación congénita que ocurre en asociación con bridas amnióticas de etiología heterogénea. Ello involucra una serie de manifestaciones clínicas fetales tales como constricción, amputación y múltiples defectos craneofaciales, viscerales y de la pared del cuerpo, las cuales producen secuelas de gran limitante en el funcionalismo de las estructuras comprometidas.
Existen teorías que trata de explicar la génesis de las bandas amnióticas, creyéndose que el mecanismo principal es la rotura del amnios en etapa temprana del embarazo, lo que resulta en el desarrollo de múltiples hebras mesodérmicas sueltas del lado coriónico del amnios que se adhieren y/o enredan en el embrión 1).
El diagnóstico ecográfico oportuno es la piedra angular del manejo de esta entidad, en la cual se encuentra un feto sano susceptible de daño por constricción amniótica. En base a los avances en terapia fetal, se puede ofrecer una alternativa de tratamiento con la liberación de los anillos de constricción bajo fetoscopia.
La prevalencia estimada del SBA oscila entre 1:15,000 y 1:1,200 nacidos vivos. Afecta a ambos sexos por igual 2). En lo que respecta a factores de riesgo, se ha descrito al tabaquismo y a la residencia en gran altitud. Sin embargo, no existen estudios consistentes para establecer los factores de riesgo con precisión 3,4).
Se desconoce a ciencia cierta la etiología de la formación de bandas amnióticas 5). Algunos autores proponen que, ya sea un defecto primario o una disrupción temprana del amnios, estas bandas ocurren durante la producción de la matriz mesodérmica. Otros han planteado que eventos isquémicos llevan al desarrollo de las bandas 6). Se plantean varias teorías con la intención de explicar la etiopatogenia, siendo actualmente las más aceptadas la teoría intrínseca y la extrínseca 7).
En 1930, Streeter postuló la teoría intrínseca que sostiene que el síndrome de banda amniótica representa un defecto inherente al desarrollo embriogénico por un defecto en la diferenciación del plasma germinativo, lo cual formaría las bandas fibróticas que ocasionan un miembro necrótico.
Torpin, en 1965, planteó que la rotura de la membrana amniótica y su desprendimiento del corion llevan al feto a salir de la cavidad amniótica. La curación natural del amnios defectuoso y del corion desnudo da lugar a la formación de las adherencias que pueden atrapar diversos órganos fetales, llevando a la constricción y amputaciones; esta teoría es la extrínseca.
El diagnóstico prenatal puede sospecharse tan pronto como el primer trimestre tardío 8), cuando las imágenes por ultrasonido detectan anillos de constricción, amputaciones de extremidades y/o lateralización de la pared corporal o defectos craneofaciales que normalmente están en la línea media 9).
En los casos donde no existe aún amputación de alguna extremidad, se puede observar anillos de constricción.
Es importante durante la exploración ecográfica observar de cerca los movimientos fetales, así como el relieve de las superficies corporales como la espalda o la pared toraco-abdominal. Asimismo, estimular al feto con el transductor ecográfico puede revelar bandas amnióticas no fácilmente visibles, identificándolas como finas hebras ondulantes que restringen su movimiento 10).
En lo que respecta a la ecografía prenatal tridimensional o la resonancia magnética (RMN), estas son técnicas que pueden proporcionar información más detallada sobre las anomalías y así ayudar al diagnóstico o establecer un diagnóstico diferencial. En las imágenes de RMN ponderadas en T2, las bandas amnióticas se pueden ver como hebras delgadas 11).
La visualización del amnios antes de las 16 semanas de gestación sin anomalías estructurales fetales no debe confundirse con bandas amnióticas, ya que el amnios no se fusiona con el corion hasta aproximadamente las 16 semanas de edad gestacional 12).
El diagnóstico diferencial del síndrome de banda amniótica es principalmente con sinequias uterinas. Las sinequias uterinas son más gruesas que las bandas, a menudo tienen una amplia base triangular a lo largo de la pared uterina, pueden extenderse a la pared contralateral, y en la historia materna existe por lo general el antecedente de legrado uterino 13).
La separación corioamniótica puede confundirse con una banda amniótica, pero la curvatura del amnios es a menudo en forma de medialuna y refleja el contorno del corion 14).
Una vez hecho el diagnóstico de SBA, el estudio Doppler prenatal de la estructura afectada, comparándolo con el flujo del miembro contralateral, representa un recurso indispensable en el seguimiento de dicho hallazgo 15), ya que la evolución natural de la extremidad afectada por SBA se caracteriza por la progresión del edema distal a la amputación del miembro secundaria a insuficiencia vascular 16).
La liberación de bandas amnióticas por fetoscopia permite preservar la vida del feto o bien evitar la amputación de una extremidad y conservar su movilidad en el 50% de los fetos afectados 17).
Actualmente se cuenta con dos técnicas descritas para liberar las bandas amnióticas, ya sea utilizando una fibra láser diodo o neodimio YAG, o con la utilización de tijera óptica. Incluso, durante el mismo procedimiento puede ser necesario utilizar ambas herramientas.
No existen muchos registros de cirugía fetoscópica para liberar bandas amnióticas. Una revisión de la literatura incluyó 27 casos de lisis fetoscópica de bandas amnióticas utilizando láser (12 casos), tijera (6 casos) o ambos (5 casos). Los procedimientos se realizaron entre las 21 y las 26 semanas de gestación. El resultado estuvo disponible en 25 casos e incluyó una extremidad funcional en 17 casos (68%), movilidad limitada en 7 casos (28%) y amputación de extremidades en 1 caso (4%). Además, 5 embarazos (20%) desarrollaron rotura prematura de membranas pretérmino antes de las 32 semanas y 16 pacientes (64%) tuvieron un parto prematuro antes de la semana 37 de gestación 18).
COMUNICACIÓN DEL CASO CLÍNICO
Se presenta el caso con consentimiento de los padres para su descripción y la publicación de imágenes, así como información de los resultados posnatales.
Se trata de una primigesta de 23 años sin antecedentes personales patológicos de importancia clínica y con una ecografía genética en el primer trimestre informada como normal.
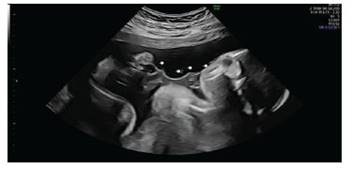
Acudió a realizarse la ecografía morfológica del segundo trimestre a las 22 semanas de gestación. Como hallazgos se informó: feto único femenino en situación longitudinal, presentación cefálica, sin movimientos libres, en posición viciosa, observándose una imagen fina ecogénica ondulante bordeando la superficie corporal fetal (Figura 1), así como también un anillo de constricción a nivel lumbar, el cual rodeaba circunferencialmente el abdomen fetal (Figura 2). El miembro inferior estaba en posición viciosa, inmóvil, con anillo de constricción a nivel del tobillo, ocasionando edema de la porción más distal de la extremidad y disminución del flujo Doppler en relación con la extremidad contralateral, así como signos ecográficos sugerentes de fractura en tallo verde de dicha región (Figura 3). No se evidenciaron malformaciones estructurales mayores ni marcadores ecográficos de aneuploidía. Asimismo, el crecimiento fetal y el líquido amniótico eran normales.
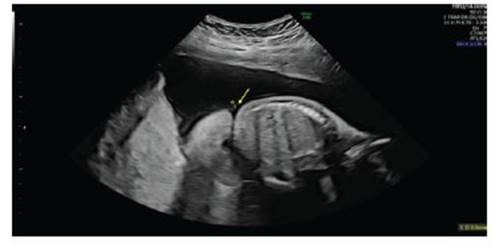
Figura 2 Flecha amarilla indica anillo de constricción a nivel lumbar el cual rodea el perímetro abdominal causado por banda amniótica.
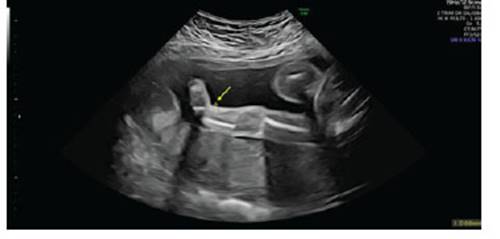
Figura 3 imagen ecográfica en escala de grises que muestra membro inferior en posición viciosa sin movimientos, con anillo de constricción por banda amniótica (Flecha amarilla).
Se explicó a los padres en qué consistía el diagnóstico de SBA y la evolución natural de la enfermedad, incluyendo amputación inminente del miembro inferior afectado, así como también los riesgos y beneficios de la intervención quirúrgica prenatal.
Bajo consentimiento informado de los padres, se decidió realizar la lisis de bandas amnióticas con técnica de mínima invasión bajo visualización directa por fetoscopia.
La cirugía fue realizada a las 23 semanas de gestación. Previa anestesia materna regional en sala de operaciones, se realizó asepsia de la pared abdominal anterior con clorhexidina al 2%, incluyendo el tercio superior de los miembros inferiores y el borde inferior de las mamas. Se continuó con la evacuación de la vejiga con son adelanto, colocación de los campos estériles, ensamblaje del ecógrafo, del fetoscopio y de la fibra óptica con verificación de blancos, horizonte y nitidez. Se eligió el punto de entrada en zona avascular de la pared abdominal y uterina, aplicándose anestesia local con infiltración de piel, pared abdominal, aponeurosis y miometrio, utilizando 10 mL de lidocaína al 2% sin epinefrina.
Se practicó incisión en la piel de 3 mm con bisturí hoja 11 y, posteriormente, bajo guía ecográfica continua se introdujo de forma directa una cánula Check-Flo (Cook Medical®) de 10 French de calibre junto con punzón metálico como mandril.
Tras retirar la guía metálica, se introdujo a través de la cánula Check-Flo el fetoscopio recto, integrado y semi rígido de 9,2 French de calibre, marca Karl Storz®, tras lo cual se realizó la exploración sistemática de la cavidad amniótica y de las estructuras fetales, localizando los anillos de constricción (Figuras 3 y 4).
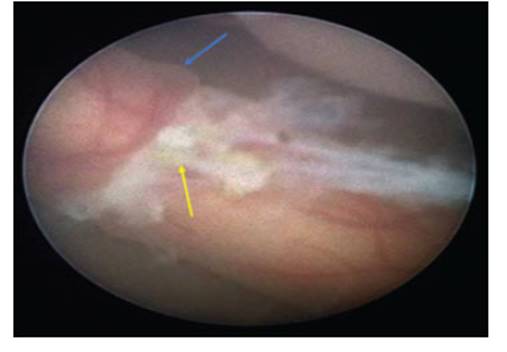
Figura 4 imagen Fetoscópica del tercio distal del miembro inFerior atrapado con anillo de constricción por banda amniótica (Flecha amarilla). obsérvese la diferencia en la vascularizad a ambos lados del anillo de constricción con edema y vascularizad pletórica en el extremo distal (Flecha azul).
Se procedió a realizar la liberación de las bandas amnióticas utilizando un fórceps (grasper) fetoscópico marca Karl Storz® (Figura 5) tanto a nivel de la pierna derecha como del abdomen en la zona lumbar.
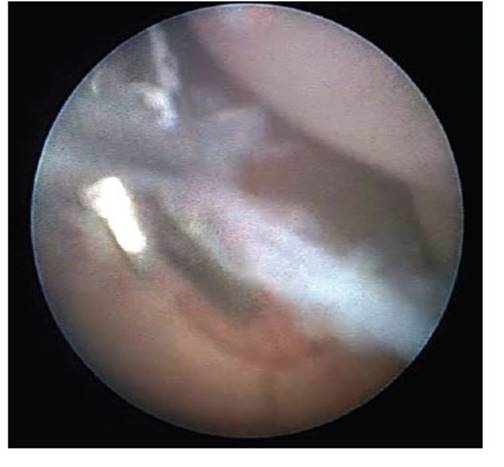
Figura 5 liberación del anillo de constricción de banda amniótica con Fórceps (grasper) Fetoscópico.
Tras 20 minutos de cirugía fetal y bajo guía ecográfica, se retiró el fetos copio, la cánula CheckFlo y se colocó un punto de piel con sutura nylon 00. Ecográficamente, se verificó la actividad cardiaca fetal regular, reevaluando el caso al día siguiente e indicándosele el alta médica con antibiótico profilaxis.
En el control posquirúrgico se realizó evaluación ecográfica control a los 7 días posteriores a la cirugía, con los siguientes hallazgos: gestación única activa de 24 semanas de gestación con feto en situación longitudinal y movimientos corporales y de extremidades libres.
No se evidenció anillo de constricción en la región lumbar ni en el abdomen (Figura 6).
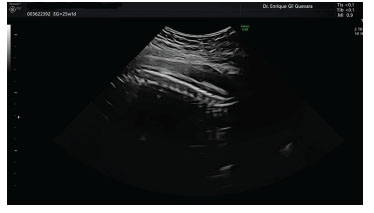
Figura 6 control ecográfico posquirúrgico; se observa en el corte sagital de la columna vertebral la ausencia del anillo de constricción por la banda amniótica
El miembro inferior derecho presentó movimientos libres, sin anillo de constricción, aunque persistía la imagen sugestiva de fractura de tibia en tallo verde (Figura 7).

Figura 7 control ecográfico posquirúrgico; se objetiva la ausencia del anillo de constricción en el miembro inferior con deformidad ósea residual (Flecha amarilla).
La placenta se encontraba en la pared posterior y alta respecto al orificio cervical interno, sin datos ecográficos de desprendimiento prematuro de placenta o acortamiento del cérvix. Asimismo, el líquido amniótico era normal.
A las 32 semanas de gestación, la paciente presentó rotura prematura de membranas, por lo que acudió a la emergencia de un hospital de tercer nivel.
En el examen físico, las funciones vitales materno-fetales eran estables; no se evidenció dinámica uterina ni cambios cervicales y se corroboró la pérdida de líquido amniótico claro. Se indicó antibioticoterapia y maduración pulmonar fetal.
En las siguientes horas, la paciente presentó dinámica uterina persistente, por lo que se inició monitoreo electrónico fetal continuo, observándose desaceleraciones recurrentes de la frecuencia cardiaca fetal, por lo que se decidió realizar una cesárea de emergencia.
Los hallazgos fueron una recién nacida (RN) viva de sexo femenino, con peso de 1,615 gramos, talla 41 cm, Apgar 7-8, evidenciándose solución de continuidad a nivel abdominal y deformidad en el miembro inferior derecho (Figura 8).
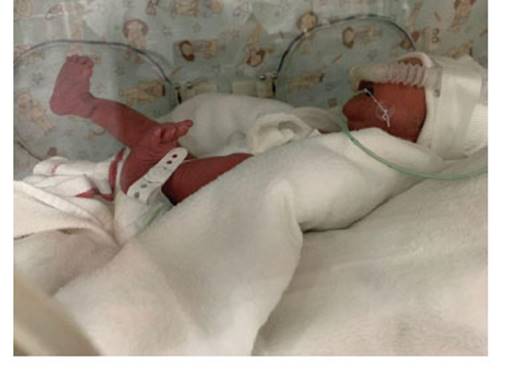
Figura 8 control neonatal, se ve la marca en la piel del miembro inferior con deformidad ósea residual.
Se decidió hospitalización en cuidados intermedios neonatales con los diagnósticos de RN pretérmino de 32 semanas, probable fractura de la pierna derecha y solución de continuidad abdominal por secuela de SBA en proceso de cierre y reepitelización. Al día siguiente se tuvieron los resultados de las radiografías de tórax, en las cuales no se observaron infiltrados parenquimales. La radiografía de miembros inferiores no evidenció trazo de fractura, pero sí deformidad (arqueamiento a nivel del tercio distal del miembro inferior derecho).
La evolución fue favorable y se decidió el alta neonatal con 23 días de nacida, peso de 1,926 gramos y talla de 42 cm.
A los tres meses de edad, la bebé fue sometida en una clínica especializada a tres cirugías plásticas tipo Z-plastia, tanto en la pierna derecha (incisión circular) como en el abdomen a cada lado de la zona de constricción amniótica. Esta técnica ha representado la técnica de mayor auge a nivel de cirugía plástica reconstructiva posnatal, especialmente las de incisión circular en un tiempo, ya que tiene muchas ventajas, incluida la reducción de la invasividad quirúrgica, la formación de cicatrices y el costo del tratamiento.
A los seis meses de edad, los controles de su crecimiento y desarrollo sicomotor fueron normales, con notable mejoría de la zona cicatricial en la pierna (Figura 9) y en la circunferencia abdominal.
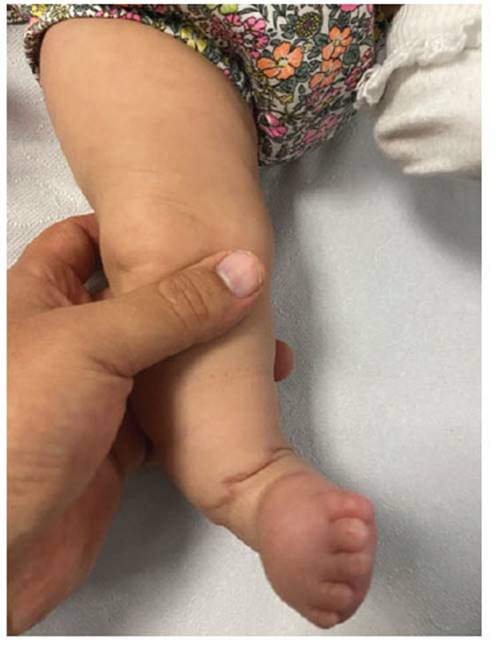
Figura 9 control posnatal: se visualiza cicatriz en el miembro inferior derecho por la z-plastia correctiva.
A los 12 meses de edad, se le hizo una última cirugía plástica tipo Z-plastia a nivel abdominal, siendo la evolución de esta favorable, así también como su crecimiento general y desarrollo sicomotriz.
DISCUSIÓN
El presente caso representa un logro importante en la historia de la cirugía fetal peruana por demostrar que el SBA, a pesar de ser una patología mutilante y letal, puede ser diagnosticado y tratado oportunamente en nuestro país, obteniéndose un resultado posnatal favorable a los 6 y 12 meses de edad.
En base a lo publicado, creemos que el manejo oportuno mediante la liberación fetoscópica de los anillos de constricción en el SBA, antes de que se produzca un compromiso vascular progresivo severo, puede restaurar la perfusión normal y prevenir la amputación de la extremidad afectada, así como la laceración severa de la zona corporal fetal comprometida.
Por lo anterior, todas las pacientes diagnosticadas con SBA deben de ser evaluadas en un centro de referencia en medicina y cirugía fetal para valorar aquellos fetos que puedan beneficiarse de la intervención prenatal, considerando siempre los riesgos de realizarla, fundamentalmente el relacionado con el parto prematuro.
En el presente caso, la liberación se realizó utilizando un fórceps (grasper) fetoscópico introducido a través de un fetoscopio con óptica integrada, en las bandas de movimiento libre en el amnios y en aquellas que se encontraban fijas al cuerpo fetal.
De igual manera la participación de los especialistas en ortopedia infantil y cirugía plástica pediátrica representa una pieza fundamental, ya que un 50% de estos fetos van a necesitar cirugía reconstructiva y/o funcional posnatal, tal y como ocurrió en el presente caso.











 texto en
texto en