Introducción
Las células de Merkel son componentes de la capa basal de la epidermis y del epitelio folicular. Forman grupos en áreas de percepción sensorial, cercanas a las terminaciones nerviosas primarias. El carcinoma de células de Merkel (CCM) cutáneo primario probablemente tiene origen epidérmico y se observa predominantemente en la cabeza, cuello, extremidades y tronco1. El CCM vulvar primario es una condición extremadamente rara, con menos de 20 casos reportados. Tiene un comportamiento agresivo y puede, en algunos casos, imitar la presentación clínica del absceso de la glándula de Bartolino2,3. Se presenta un caso de carcinoma primario de células de Merkel vulvar.
Caso clínico
Se trata de paciente de 60 años, gesta 7, para 7, quien consultó por presentar dolor y prurito vulvar de aproximadamente 4 meses de evolución, los cuales aumentaron en el último mes, sintomatología que fue tratada previamente en forma ambulatoria con antibióticos, antimicóticos y esteroides tópicos, sin mejoría. Refería menopausia natural hacía 12 años, sin tratamiento hormonal. Negó sangrado o flujo vaginal y antecedentes personales de enfermedades crónicas o neoplasias. Los resultados de la citología del cuello uterino de hacía 9 meses eran normales.
El examen físico general no encontró alteraciones en órganos y sistemas. Al examen ginecológico se observó lesión rojiza, exofítica, firme, sin ulceraciones, móvil, de aproximadamente 4 x 3 centímetros en el tercio posterior del labio mayor izquierdo de vulva, el cual se extendía 2 centímetros hacia la pared vaginal ipsilateral, sin presencia de flujo sanguinolento o purulento. A la palpación, tanto el útero como los anexos se encontraron normales, pero se percibió linfadenopatías inguinales bilaterales de consistencia dura. Las glándulas de Bartolino estaban normales. No se palparon linfadenopatías en otras zonas. La especuloscopia de cuello uterino y vagina no evidenció alteraciones.
Basado en los hallazgos del examen físico, se programó para biopsia excisional debido a la posibilidad de tumoración benigna, encontrándose tumoración de 41 x 35 milímetros, bien circunscrita. Microscópicamente estaba compuesta de células tumorales redondas y pequeñas, con escaso citoplasma eosinofílico, núcleos redondos-ovalados con escasa cromatina granular, finos nucléolos agrupados en cordones, nidos e islas. Se observó epitelio escamoso estratificado superpuesto. Los márgenes de la biopsia -aproximadamente 21 milímetros desde el borde extirpado hasta la zona más cercana al tumor- no estaban tomados por la lesión. Se observó mitosis y necrosis. Las tinciones inmunohistoquímicas de las células tumorales fueron todas positivas para la citoqueratina 20, cromogranina A, Cam 5.2 y citoqueratina de peso molecular bajo (Figura 1). La tinción con citoqueratina 20 tenía un patrón de puntos perinucleares característico del carcinoma de células de Merkel. La inmunotinción de las células fue negativa para citoqueratina 7, S100, factor de transcripción tiroidea y desmina. Los hallazgos histológicos y tinción inmunohistoquímica fueron consistentes con CCM vulvar en su variante de células pequeñas.
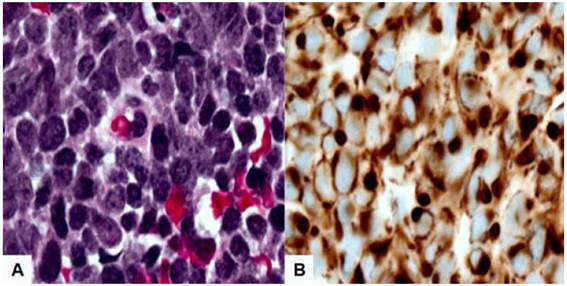
Figura 1 Microfotografía de carcinoma de células de Merkel vulvar en su variante de células pequeñas. Se aprecia células pequeñas con grandes núcleos y escaso citoplasma. A. Coloración hematoxilina-eosina. 100X. B. Inmunotinción con citoqueratina 20. 100x.
La paciente fue sometida a vulvectomía radical con disección bilateral de ganglios linfáticos inguinales superficiales y profundos (18 en total), para asegurarse que no había afección neoplásica ganglionar; no se identificó tumor macroscópico. Los ganglios iliacos no fueron disecados, debido a que la biopsia por congelación mostró que los ganglios inguinales profundos no presentaban signos de malignidad. El postoperatorio de la paciente cursó sin complicaciones y fue dada de alta a los 5 días. La evaluación anatomopatológica de la pieza quirúrgica mostró que los márgenes de resección estaban libres de lesión. Los ganglios linfáticos inguinales superficiales y profundos bilaterales fueron negativos para enfermedad metastásica.
El seguimiento postoperatorio, incluidos ecografía abdomino-pélvica, radiografía de tórax y tomografía toraco-abdominal, no mostró evidencia de afección ganglionar regional o metástasis a distancia. Las pruebas de laboratorio fueron normales, incluyendo valores normales de CA-125 y antígeno carcinoembrionario. La paciente fue referida al servicio de Oncología donde fue tratada con radioterapia postoperatoria de pelvis, vulva, periné y región inguinal según protocolo. Durante 24 meses de seguimiento, la paciente se ha mantenido sana, sin evidencia de recurrencia, compromiso regional o metástasis a distancia.
Discusión
El CCM es el único tumor neuroendocrino vulvar de origen epitelial que existe en la literatura hasta el momento1. Inicialmente se consideró que se desarrollaba de las células de Merkel. No obstante, en la actualidad se favorece su origen de una célula madre capaz de diferenciarse en diferentes líneas celulares. Afecta a los adultos mayores de raza blanca (97%) y edad entre 69 y 75 años4. Es más común en áreas expuestas al sol, como cabeza, cuello, extremidades y tronco, pero también puede ocurrir en glándulas salivales, esófago o genitales. Son tumores malignos con comportamiento agresivo y alta tasa de recurrencia local, metástasis a ganglios regionales y a distancia5.
La posible etiología del CCM es discutida. La edad avanzada, inmunosupresión y ascendencia europea son factores de riesgo alto, mientras que la radiación ultravioleta contribuye a su desarrollo6. El ADN del virus polioma fue detectado en muestras de tejido en más de la mitad de los casos, lo que sugiere un posible papel oncogénico7. Debido a su rareza, se desconoce si se comporta de manera diferente a otras localizaciones anatómicas3.
El diagnóstico de CCM vulvar generalmente es tardío y al momento del diagnóstico 48% de las pacientes tienen metástasis en ganglios linfáticos regionales y 15% metástasis a distancia8. La presentación clínica habitual es tumor nodular firme, de color púrpura-rojo, sin ulceración de la piel que lo recubre. Para su diagnóstico definitivo se necesita un análisis histopatológico de la lesión. Las pruebas para descartar enfermedad diseminada incluyen pruebas de funcionalismo hepático, ecografía abdominal y tomografía computarizada del tórax, abdomen, pelvis y columna vertebral4, ya que estudios post mortem han mostrado presencia de metástasis a ganglios linfáticos pélvicos, hígado y vertebras8. Debido a la proximidad de la glándula de Bartolino a la piel de la vulva, el carcinoma neuroendocrino primario de la glándula debe considerarse como diagnóstico diferencial2.
Los CCM se subdividen en tres grupos reconocibles histológicamente. La variedad de células intermedias constituye la mayoría de los casos y muestra nódulos grandes y sólidos con láminas difusas de células basófilas, núcleos redondos-ovalados característicos y nucléolos poco visibles. El segundo grupo es la variante de células pequeñas que tiene células redondas pequeñas con escaso citoplasma, núcleos hipercromáticos ovalados y nucléolos prominentes. Las células tumorales forman láminas sólidas o agrupaciones. El tercer grupo es la variante trabecular que es el menos común y tiene células redondas-poligonales con abundante citoplasma, núcleos vesiculares redondos ubicados centralmente y nucléolos discretos dispuestos en forma de nódulos, trabéculas o cintas9.
Los CCM son difíciles de diferenciar de melanomas, linfomas y carcinomas de células de avena metastásicos por microscopia óptica exclusivamente, por lo que es necesario técnicas diagnósticas adicionales como tinción inmunohistoquímica. El CCM expresa varios marcadores moleculares que lo distinguen del carcinoma de células pequeñas del pulmón y otros órganos internos6. Sin embargo, ambos tumores muestran gránulos neurosecretores y tienen un curso clínico agresivo. Las células tumorales del CCM se tiñen positivamente a marcadores como cromogranina, sinaptofisina, enolasa específica de la neurona o CD56. La tinción perinuclear por citoqueratina 20 es la marca que distingue estas neoplasias malignas, ya que más del 90% son citoqueratina 20 positivos, lo cual lo convierte en el marcador característico8. Otro marcador de antígeno útil es el factor de transcripción tiroidea, que es positivo en el 90% de los carcinomas neuroendocrinos de pulmón, 34% de vagina y 20% del cuello uterino, pero no en el CCM10.
Debido a su comportamiento agresivo, el CCM tiene un pronóstico extremadamente malo. Además del estadio de la enfermedad, otros factores que influyen en el pronóstico son tamaño tumoral, profundidad de la invasión, diferenciación histológica y afección de los ganglios linfáticos6. El tratamiento multimodal es la práctica ideal para esta patología y la cirugía es el primer paso del tratamiento en pacientes con lesiones resecables. Se recomienda la resección del tumor con márgenes amplios (mayor de 3 centímetros) que incluya la fascia4. La disección inguinal está determinada por el tamaño del tumor y los resultados de la biopsia por congelación11. La mayoría de los estudios apoyan la biopsia de ganglio linfático centinela en casos con ganglios inguinales clínicamente normales, ya que puede predecir la probabilidad de afección ganglionar, riesgo a corto plazo de afección regional y diseminación a distancia12.
Todo procedimiento quirúrgico debe ser acompañado de radioterapia regional adyuvante, debido a que aumenta el intervalo libre de enfermedad comparado con la cirugía solamente13,14. El uso de quimioterapia adyuvante sigue siendo discutido y generalmente se reserva para recurrencias locales o enfermedad diseminada11. La combinación de ciclofosfamida, doxorrubicina y vincristina tiene una tasa de respuesta global del 75% en estos casos14,15.
El CCM suele producir recurrencias locales tempranas que ocurren en 86% de los tumores en estadio I y en 20% de los tumores en estadio II5. El CCM vulvar parece tener comportamiento más agresivo y peor pronóstico que en otras localizaciones. La mortalidad general supera el 50% en los dos años siguientes al diagnóstico y la supervivencia reportada a los 5 años es de 14%3.
En conclusión, el CCM de la piel es una entidad patológica poco frecuente y su aparición en la región vulvar es extremadamente rara. Se comporta de forma extremadamente agresiva, produciendo recidivas locales y enfermedad metastásica temprana. El tratamiento quirúrgico es la modalidad de tratamiento primario y se puede considerar la radioterapia adyuvante. Sin embargo, la recurrencia y la progresión tumoral son problemas comunes.











 texto en
texto en 



