Introducción
No se puede hacer prevención ni generar la mejor estrategia para evitar las complicaciones de una enfermedad, si no conocemos su causa. Existen múltiples observaciones y pocas investigaciones por más de dos siglos que no han ayudado a conocer la causa de la preeclampsia1. En las tres últimas décadas se ha avanzado la investigación sobre esta patología, pero aún falta mucho por conocer2. Hoy día conocemos que la preeclampsia se inicia con la invasión inadecuada del trofoblasto a las arteriolas espirales; luego se presenta un desbalance en la producción de factores angiogénicos y antiangiogénicos y, finalmente, en un tiempo posterior se producen los síntomas o manifestaciones conocidas de la preeclampsia3.
En las últimas décadas se ha avanzado en los estudios sobre cómo prevenir la preeclampsia, sin lograr precisarla, a pesar de existir algunos algoritmos4. Para el Colegio Americano de Obstetras y Ginecólogos (ACOG), la predicción de la preeclampsia consiste en hacer una buena historia clínica buscando factores de riesgo5.
El éxito en la prevención de la preeclampsia debería basarse en su predicción y centrarse en el grupo con mayor posibilidad de presentarla. El conocimiento del desbalance entre tromboxano A2 y la prostaciclina llevó a los clínicos a usar el ácido acetilsalicílico como fármaco para prevenir la preeclampsia6. Al ser un fármaco de uso oral con pocos efectos adversos y de bajo costo se lo ha usado cuando existen factores de riesgo clínicos y algoritmos de múltiples factores asociados a la preeclampsia.
Revisaremos la evidencia existente y las recomendaciones de las principales organizaciones de ginecología y obstetricia sobre el empleo de la aspirina para prevenir la preeclampsia.
Metodología
Se realizó una revisión narrativa sobre la prevención de la preeclampsia mediante búsquedas en PubMed y Cochrane Library desde el 1 de enero de 2020 al 1 de mayo de 2022, con los términos "pre-eclampsia", "trastornos hipertensivos en el embarazo" e "hipertensión y embarazo". Se llevó a cabo una referencia cruzada con los términos "fisiopatología", "predicción", "prevención", "aspirina". También se buscó guías de sociedades internacionales y colegios de especialidades clínicas publicadas luego del 2015. La búsqueda incluyó todos los idiomas.
Predicción de la Preeclampsia
En la actualidad no existen pruebas que se puedan usar en el primer o segundo trimestre del embarazo para predecir la hipertensión asociada al embarazo5,7. A pesar de ello, al presente hay dos condiciones o estrategias que son utilizadas en la práctica clínica como criterios para determinar el riesgo para desarrollar preeclampsia. Una se centra en detectar los factores de riesgo clínico (previos al embarazo o propios del embarazo) obtenidos con un buen interrogatorio en el primer control prenatal, y la otra estrategia consiste en un algoritmo basado en varios factores: hallazgos clínicos de riesgo, presión arterial media, índice de pulsatilidad de la arteria uterina determinado por Doppler en el primer trimestre y factor de crecimiento placentario (FCP) determinado en suero sanguíneo al final del primer trimestre.
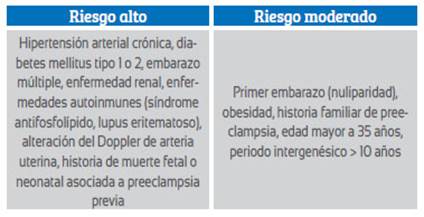
Los factores de riesgo hallados con la historia clínica son divididos en riesgo alto y moderado5,8,9. El alto riesgo incluye la hipertensión arterial crónica, diabetes mellitus, enfermedad renal, enfermedades autoinmunes, alteración en el Doppler de la arteria uterina, historia previa de preeclampsia, historia de muerte fetal o neonatal asociada a la preeclampsia. El riesgo moderado comprende el primer embarazo, historia familiar de preeclampsia, embarazo múltiple, edad mayor a 40 años (Tabla 1).
Usando los factores de riesgo recomendados por la Organización Mundial de la Salud (OMS)8, que son similares a los de ACOG (5,9), O´Gorman y col.10 mostraron que se detecta el 94% de los casos de preeclampsia en gestaciones menores de 32 semanas, el 90% de casos en menores de 37 semanas y el 89% de las preeclampsias ≥ 37 semanas, pero con un 64% de falsos positivos. Observamos que en más del 50% de los casos con esos factores no se desarrolló preeclampsia y esto conlleva a no representar un método adecuado para detectarla.
Por otro lado, usando el tamizaje múltiple (algoritmo) con una prevalencia de 2,9% de preeclampsia se detecta el 75% de casos de pree-clampsia lejos de término y 43 a 47% de casos de preeclampsia a término, con un falso positivo de 10%11,12. Estos hallazgos son similares a los encontrados con el estudio multicéntrico en el que se usó dicho algoritmo para recomendar la aspirina en la prevención de la preeclampsia13. La Federación Internacional de Ginecología y Obstetricia (FIGO) recomienda dicho tamizaje en el primer trimestre (11 a 14 semanas)12. Podemos mencionar que existen algunas desventajas del tamizaje basado en dicho algoritmo: se necesita un programa computarizado para calcular el riesgo y no es posible hacerlo en todas las consultas y hospitales del mundo. Se requiere inversión económica para hacer el FCP, con ecografistas expertos en estudiar el fenómeno Doppler de la arteria uterina y en equipos de ultrasonido de adecuada calidad. Además, es necesario realizarlo entre las 11 y 14 semanas; luego de esa edad gestacional no se ha probado su utilidad. Por otro lado, a dicha edad gestacional muchas de las pacientes en países de ingreso bajo y mediano per cápita no han iniciado el control prenatal o lo están iniciando y se hace imposible hacerle dicho algoritmo.
El ACOG9 y la OMS8 recomiendan como tamizaje para riesgo de preeclampsia solo la presencia de factores de riesgo obtenidos por la historia clínica y consideran que falta más evidencia o pruebas para recomendar el algoritmo basado en factores clínicos, bioquímicos y biofísicos.
Evidencia usando aspirina en la prevención de preeclampsia
Por cerca de 40 años se ha estado usando aspirina a dosis bajas para prevenir la preeclampsia, basados en que el ácido acetil salicílico es antiagregante plaquetario e inhibidor de la ciclooxigenasa y por ende tiene propiedades antiinflamatorias y antiangiogénicas. Varias organizaciones de ginecología y obstetricia y de políticas públicas en salud iniciaron esta recomendación hace cerca de una década14-16. A pesar de su uso medicamentoso por tantos años, existen dudas sobre su beneficio, las pacientes o población que se benefician, momento de iniciarla y de omitirla, la dosis adecuada, efectos secundarios, otras ventajas más allá de la posible prevención de la preeclampsia.
En la sección anterior se señaló los dos criterios para considerar el riesgo de preeclampsia y las organizaciones que los respaldan. Las dosis bajas de aspirina oscilan entre 50 y 150 mg por día12,14-17. Muchos estudios inician la prevención luego de las 12 semanas y, en su mayoría, antes de las 20 semanas; algunos la comienzan entre las 11 y 32 semanas9,17. La mayoría de los estudios continúan la aspirina hasta el término o muy cerca del término del embarazo.
En el año 199818 se publicó un gran estudio controlado aleatorio realizado en los EE. UU. que incluía pacientes con factores de riesgo como diabetes, hipertensión crónica, antecedente de preeclampsia y embarazo múltiple. El grupo con tratamiento recibió 60 mg de aspirina. El estudio terminó con 1,254 pacientes en el grupo de aspirina y 1,249 en el grupo placebo y no hubo diferencias significativas en la incidencia de preeclampsia. Estos resultados desalentaron el uso de la aspirina para prevenir la preeclampsia. En 2007, la organización Cochrane19 hizo una revisión sistemática que incluía 59 estudios (37,560 pacientes) y halló 17% de reducción de preeclampsia (RR = 0,83 [IC95%, 0,77 a 0,89]). En el año 201720, otro estudio aleatorizado seleccionó a las pacientes en base al riesgo detectado por un algoritmo (múltiples factores) y se administró 150 mg a la hora de acostarse. El estudio mostró disminución de la preeclampsia pretérmino de 4,3% (placebo) a 1,6% (aspirina). Fue el primer gran estudio que halló beneficio con una dosis doble de aspirina a la de investigaciones previas. Posteriormente surgieron nuevas revisiones y recomendaciones sobre el uso de aspirina en la prevención de la preeclampsia.
El Grupo de Trabajo de Servicios Preventivos de los EE. UU.17 analizó los resultados de 16 estudios donde se usó aspirina para prevenir la preeclampsia. La población era del alto riesgo y encontraron una reducción de 15% de preeclampsia (0% de heterogeneidad) con un intervalo de confianza al 95% de 5% al 25% (RR = 0,85 [IC95%, 0,75 a 0,95]). En esos análisis, dicho grupo17 demostró que la aspirina a dosis bajas, además de la preeclampsia redujo los partos prematuros, los pequeños para la edad gestacional / restricción del crecimiento intraútero y la mortalidad perinatal. Se mostró que el efecto no estuvo relacionado con un inicio antes o luego de las 16 semanas de gestación. Además, no encontraron efectos secundarios como hemorragias intracraneales del feto, hemorragias posparto o desprendimiento de la placenta.
Este grupo sugirió usar aspirina a dosis de 81 mg cada día en la población con alto factor de riesgo, desde las 12 semanas de embrazo.
El efecto preventivo disminuye a medida que exista menor riesgo de desarrollar preeclampsia. Se estima que, en una población de riesgo bajo, la posibilidad de desarrollar preeclampsia es cerca de 2% y en este caso el número de pacientes a tratar (NPT) para evitar una preeclampsia es 500. En cambio, en un grupo de riesgo alto de desarrollar preeclampsia, el riesgo es 20% y en este caso el NPT será cerca de 50.
Es estudio ASPRE20 usó 150 mg de aspirina por día y halló disminución de la preeclampsia lejos del término, no en la preeclampsia de término ni en la preeclampsia agregada.
Dar la aspirina hasta las 36 a 37 semanas de gestación parece ser lo más razonable, porque no hay evidencia de prevención de la preeclampsia de término21 y por los posibles efectos sobre sangrados al momento del parto o cesárea. De hecho, algunos anestesiólogos evitan la anestesia regional ante el uso actual o muy reciente de aspirina22.
Recomendaciones de organizaciones de obstetricia y ginecología
Las recomendaciones sobre el uso de aspirina para la prevención de preeclampsia de 6 prestigiosas organizaciones o grupos expertos con impacto mundial se observan en la tabla 2.
Tabla 2 Recomendaciones de asociaciones o grupos de expertos Para el uso aspirina en la Prevención de Preeclampsia.
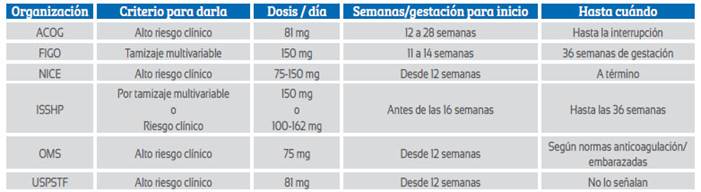
OMS: Organización Mundial de la Salud; USPSTF: Grupo de Trabajo de Servicios Preventivos de los EE. UU.; FIGO: Federación Internacional de Ginecología y Obstetricia; ACOG: Colegio Americano de Ginecólogos y Obstetras; ISSHP: Sociedad Internacional para el Estudio de Hipertensión en el Embarazo; NICE: Instituto Nacional de Salud y Excelencia Clínica del Reino Unido
El Instituto Nacional para la Salud y Excelencia Clínica del Reino Unido (NICE) en una guía del año 2019 sugiere usar aspirina en dosis de 75 a 150 mg según factores de riesgo, desde las 12 semanas de embarazo hasta el término23.
Para el Colegio Americano de Obstetras y Ginecólogos - ACOG, según publicación del año 2018, se debe iniciar la aspirina a dosis de 81 mg por día según factores de riesgo -con un factor clínico de alto riesgo o dos de moderado riesgo (similar a las guías NICE)- desde las 12 hasta las 28 semanas de gestación y mantenerse hasta el parto.
La Federación Internacional de Ginecólogos y Obstetras recomiendan en su guía del año 2019 iniciar aspirina a dosis de 150 mg en la noche entre las 11 y 14 semanas, basados en el resultado de riesgo obtenido por el tamizaje del primer trimestre que evalúa preeclampsia pretérmino, y se la debe administrar hasta que se interrumpa el embarazo o aparezca preeclampsia o se llegue a las 36 semanas de gestación.
Para la Organización Mundial de la Salud, según recomendaciones del año 2021, se debe dar aspirina a dosis de 75 mg (o dosis cercanas a esta) por día, desde las 12 semanas de embarazo, basado en los factores de riesgo clínicos (similar a NICE y ACOG) y mantenerla hasta que el momento que sugieren las guías de cada país para suspender anticoagulantes en embarazadas.
El Grupo de Trabajo de Servicios Preventivos de los Estados Unidos (USPSTF) actualizó sus recomendaciones en el año 2021 y sugirieron usar para la prevención de preeclampsia 81 mg de aspirina cada día luego de las 12 semanas de embarazo, en pacientes con alto riesgo según criterios clínicos. Este grupo no señala un tiempo específico hasta cuándo usar la aspirina.
Para la Sociedad Internacional para el Estudio de la Hipertensión en el Embarazo (ISSHP), la recomendación de dar aspirina para prevenir preeclampsia tiene dos connotaciones diferentes. Si se usa el algoritmo multivariable y se muestra alto riesgo, se recomienda 150 mg. Si se utiliza los criterios clínicos de riesgo más la presión arterial, se debe dar aspirina a dosis que oscilan entre 100 y 162 mg por día. En ambas situaciones, debe ser iniciada antes de las 16 semanas de gestación, tomarse a la hora de acostarse y suspender a las 36 semanas de embarazo.
La primera conclusión es que todas estas organizaciones recomiendan aspirina para prevenir la preeclampsia y preferiblemente al iniciar el segundo trimestre de gestación24,25. La mayoría de las organizaciones sugiere usar dosis bajas o inferiores a 100 mg y utilizar los criterios clínicos de riesgo para sugerir el uso de aspirina. No existe consenso del momento preciso para dejar de usarla.
Conclusiones
La predicción de preeclampsia es un tópico que necesita mayor investigación. Por ahora se usan dos estrategias que ayudan a captar pacientes con riesgo. La primera se basa en los hallazgos de riesgo detectados en la historia clínica, ya sean de condiciones previas o del embarazo actual. La segunda consiste en un algoritmo de hallazgos múltiples (factores de riesgo clínico, presión arterial media, factor de crecimiento placentario y el índice de pulsatilidad de la arteria uterina) determinados entre las 11 y 14 semanas de gestación. Independientemente de cuál estrategia se use para determinar el riesgo, emplear aspirina a dosis baja previene significativamente la preeclampsia. Para la población del alto riesgo, el NNT es 50. En general, se estima 16 preeclampsias menos por cada 1,000 mujeres con riesgo tratadas. La dosis ha variado en los diferentes estudios. Sin embargo, la dosis más estudiada es 60 a 100 mg por día y es la que recomiendan la mayoría de las organizaciones de obstetricia y ginecología. Se la debe iniciar a las 12 semanas de gestación, preferiblemente antes de las 16 semanas, pero puede ser iniciada hasta las 28 semanas de embarazo. Se debe mantener hasta las 36 a 37 semanas, o antes de aparecer la preeclampsia o si amerita la interrupción del embarazo por alguna causa específica. La aspirina a dosis bajas es segura y no se han mostrado efectos adversos. Amerita investigar más sobre la hemorragia obstétrica y en especial con 150 mg, y esta es una de las razones por la cual la OMS no recomienda esa dosis.
Por ahora, la aspirina a dosis bajas (75 a 81 mg) es la estrategia medicamentosa que mejor evidencia tiene para prevenir la preeclampsia y es la justificación por la cual las más prestigiosas asociaciones de ginecología y obstetricia la recomiendan.











 texto en
texto en