INTRODUCCIÓN
El neuroblastoma es un tumor embrionario poco diferenciado de las células nerviosas simpáticas posganglionares que pueden surgir en cualquier sitio del sistema nervioso simpático. Sin embargo, 50% de los tumores aparece en la glándula suprarrenal1. Representa 30% de los tumores neonatales y es la lesión maligna más frecuente en este grupo de edad y el segundo tumor más frecuente que se presenta en el periodo neonatal2.
El primer caso de diagnóstico prenatal de neuroblastoma suprarrenal fetal fue descrito en 1983 y, desde entonces, se han descrito aproximadamente 60 casos2,3. Aquellos de tipo quístico representan aproximadamente 50% de todos los casos diagnosticados en el periodo prenatal y su frecuencia es mucho mayor en el periodo posnatal3. Se presenta un caso de diagnóstico prenatal de neuroblastoma quístico suprarrenal fetal.
COMUNICACIÓN DEL CASO
Se trata de paciente de 21años, primigesta, quien fue referida a la consulta prenatal de alto riesgo por hallazgo de tumor abdominal fetal en la ecografía control a las 31 semanas. La paciente negaba antecedentes personales de diabetes mellitus, hipertensión arterial previa o durante el embarazo, patología neoplásica o exposición a hidantoína, fenobarbital, alcohol, agentes teratogénicos, radiaciones y enfermedades infecciosas. También negaba antecedentes familiares de defectos congénitos. Su pareja no tenía lazos de consanguinidad.
Durante la evaluación ecográfica en el servicio se observó feto masculino de 32 semanas por biometría fetal y acorde a la edad gestacional. Se encontró tumoración ecogénica, homogénea, redonda, retroperitoneal, ubicada en el polo superior del riñón derecho. Medía 30 x 28 milímetros, con varias imágenes eco-negativas en su interior, la mayor de 14 milímetros de diámetro (Figura 1). La tumoración no comprimía la aorta o la vena cava inferior. La glándula suprarrenal y el riñón izquierdo estaban normales. La glándula suprarrenal y el riñón derecho estaban desplazados por la tumoración, mientras que el tracto urinario parecía normal. El Doppler color reveló vascularización periférica en forma de anillo y señales de flujo intratumoral moderadamente difusas procedente de un tronco arterial único que emergía de la arteria renal derecha. No había evidencias de hidropesía fetal o polihidramnios y el patrón de frecuencia cardiaca fetal era reactivo. El diagnóstico presuntivo fue de neuroblastoma quístico suprarrenal fetal.
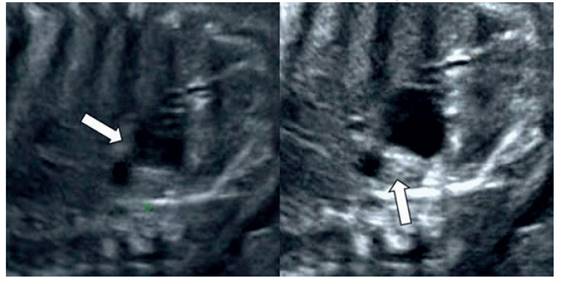
Figura 1 imagen ecográfica del neuroblastoma suprarrenal fetal. las flechas indican las porciones quísticas de la tumoración.
Las imágenes de resonancia magnética mostraron lesión compleja, homogénea e isointensa en la glándula suprarrenal fetal derecha con medidas similares a las descritas en la ecografía, con señal baja en las secuencias ponderadas en T1 y señal ligeramente alta en las secuencias ponderadas en T2 (figura 2). La lesión estaba separada de la glándula suprarrenal y riñón derecho, provocando ligero desplazamiento inferior del riñón y sin evidencia de metástasis hepáticas. En vista de los hallazgos se decidió tomar conducta conservadora.
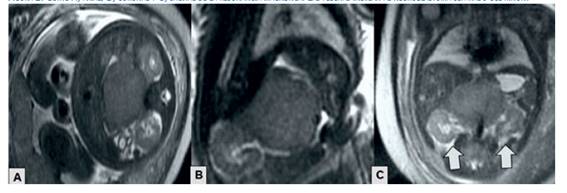
Figura 2 corte a) axial, b) coronal y c) sagital de la resonancia magnética. las flechas indican al neuroblastoma separado del riñón.
La paciente fue sometida a cesárea por presentación podálica a las 38 semanas, sin complicaciones. Se obtuvo recién nacido vivo masculino de 3,100 gramos, hemodinámicamente estable, con puntaje de Apgar de 7 y 9 puntos al minuto y a los 5 minutos, respectivamente.
Durante el periodo posnatal inmediato las imágenes ecográficas abdominales mostraron tumoración quística retroperitoneal que no se originaba de la glándula suprarrenal derecha. Las concentraciones de ácido vanililmandélico en orina, enolasa específica de las neuronas, lactato deshidrogenasa, ferritina y alfafetoproteína en sangre estaban dentro de límites normales. Las imágenes de resonancia magnética en el quinto día posparto evidenciaron lesión heterogénea, separada del riñón y la glándula suprarrenal derecha, de 30 x 25 x 18 milímetros, con un componente quístico predominante, sin evidencia de metástasis. Los hallazgos confirmaron el diagnóstico de neuroblastoma quístico suprarrenal fetal estadio IV.
El cariotipo de la sangre periférica reveló un complemento 46,XX normal. Los resultados del estudio de amplificación del proto-oncogen MYCN del neuroblastoma fueron negativos. El resto de los factores pronósticos [aneuploidía, deleción 1p (-), expresión de Trk A (+)] eran favorables. El recién nacido fue referido a la consulta de cirugía pediátrica para su seguimiento.
DISCUSIÓN
Durante la quinta semana de desarrollo, las células mesoteliales, entre la raíz del mesenterio y las gónadas en desarrollo, comienzan a diferenciarse en órganos acidófilos que forman la corteza de la glándula suprarrenal, mientras que las células de la cresta neural procedentes del sistema simpático invaden la porción medial, disponiéndose en forma de cordones y racimos. Estas células, se convierten en neuroblastos y dan lugar a la médula de la glándula suprarrenal, luego maduran para formar células ganglionares hasta las 18 a 20 semanas de gestación. El tamaño de la glándula suprarrenal fetal es 20 veces mayor comparado con el adulto, alcanzando un peso de 2 a 4 gramos al nacer. También está muy vascularizada e irrigada por las arterias frénica inferior, renal y aorta abdominal. La sangre venosa drena en una vena central que desemboca en la vena renal a la izquierda y directamente en la vena cava a la derecha4.
El neuroblastoma es una neoplasia embrionaria formada por neuroblastos malignos5. Aunque es la neoplasia abdominal más común diagnosticada en neonatos y tiene una frecuencia de hasta 1:40 en estudios de anatomía patológica, su incidencia oscila entre1/10,000 y 1/30,000 en la infancia y es ligeramente más común en la población caucásica y el sexo masculino6. Probablemente esta discrepancia es debida a la elevada tasa de maduración o regresión espontánea7. La etiología propuesta para su aparición es la pérdida de una región crítica en el cromosoma 1 (locus p36). La amplificación del proto-oncogén N-myc también ha sido correlacionada con la agresividad del tumor6. Se ha mostrado que la proteína S-100b puede inhibir su desarrollo en el síndrome de Down, ya que el gen que codifica esta proteína se localiza en el cromosoma 218. También son descritas como posible causa el tratamiento materno con fenobarbital y fenitoína, pero esta asociación sería casual9.
La ecografía es una herramienta de cribado útil para la evaluación de tumores abdominales fetales10. Las glándulas suprarrenales fetales pueden identificarse fácilmente con este método diagnóstico. Estas tienen una forma discoide en la vista transversal, y aparecen como estructuras en forma de Y o V en el borde superior del riñón en una vista axial y pueden visualizarse desde el final del primer trimestre. El neuroblastoma puede ser difícil de diagnosticar durante el periodo prenatal. El aspecto ecográfico típico es el de un tumor sólido extrarrenal, bien encapsulado, que desplaza el riñón en dirección inferior y lateral. Sin embargo, también ha sido descrito como tumor ‘ecogénico’ o ‘heterogéneo’ en las imágenes ecográficas y, ocasionalmente, también puede ser quístico o complejo3,11.La clave del diagnóstico es el cambio de aspecto con el tiempo, generalmente hacia una masa quística de tamaño decreciente. Puede permanecer una calcificación periférica en forma de borde. Este último está relacionado con la necrosis, la hemorragia o la involución tumoral espontánea10,11. Además, puede tener áreas hiperecoicas con microcalcificaciones y la sombra acústica distal puede deberse a calcificaciones de gran tamaño. Las áreas menores e irregulares están relacionadas con hemorragias o necrosis6.
Los casos diagnosticados durante el periodo prenatal son infrecuentes y la mayoría es detectada en el tercer trimestre, lo que indica el rápido crecimiento de estas lesiones. El Doppler color permite diferenciar en forma efectiva del hematoma de la glándula suprarrenal, ya que la mayoría de los hematomas pueden resolverse en forma espontánea, mientras que esto ocurre solo en una pequeña parte de los neuroblastomas. Por lo tanto, el diagnóstico prenatal permite planificar el parto y realizar la intervención quirúrgica neonatal inmediata cuando sea necesario10,11.
En la mayoría de los casos los síntomas maternos son muy raros. Los posibles síntomas incluyen sudoración, rubor, palpitaciones, parestesias e hipertensión, conocido como síndrome de hidropesía en espejo. Todo esto está relacionado con el paso de catecolaminas a la circulación materna, generalmente durante el tercer trimestre. Las catecolaminas pueden aumentar la resistencia vascular, disminuir el volumen plasmático circulante, causar redistribución del flujo sanguíneo, provocar hipertensión e inducir cardiomiopatía12. Sin embargo, la miocardiopatía materna inducida por catecolaminas es rara13. Las concentraciones maternas de ácido vanilmandélico y homovanílico estaban aumentadas en menos de un tercio de los casos diagnosticados en el periodo prenatal14). Sin embargo, el aumento de las concentraciones solo está presente en menos del 10% de los neuroblastomas quísticos15.
Las imágenes de resonancia magnética fetal es un complemento de la ecografía prenatal y su principal ventaja es su capacidad para obtener imágenes en cualquier plano, especialmente en los casos en que los hallazgos ecográficos son inespecíficos debido a la obesidad materna u oligohidramnios. También permite confirmar la localización anatómica y excluir la hemorragia suprarrenal o quistes corticales renales10,16. Las imágenes T2 ponderadas muestran señales marcadas en la composición quística y moderada en la composición sólida. Las áreas de hemorragia intratumoral suelen tener alta intensidad de señal en las imágenes T116. La gammagrafía con metayodobencilguanidina, marcador específico del tejido tumoral simpático, proporciona un método eficaz para detectar neuroblastomas quísticos neonatales, con una sensibilidad del 70%15,17).
El diagnóstico diferencial del neuroblastoma fetal incluye hemorragia suprarrenal, secuestro pulmonar extralobar subdiafragmático, tumor quístico de Wilms, duplicación del polo superior con implantación ureteral ectópica, riñón displásico multiquístico, quistes neurogénicos, nefroma mesoblástico, síndrome de BeckwithWiedemann, teratoma retroperitoneal, quistes de duplicación entérica, tumores hepáticos y quistes esplénicos2,6. El secuestro pulmonar extralobar subdiafragmático es una condición más común, frecuentemente ecogénico, del lado izquierdo, y puede ser identificado en el segundo trimestre. Por otra parte, el neuroblastoma es frecuentemente quístico, del lado derecho y generalmente es diagnosticado en el tercer trimestre. Los estudios de flujo Doppler también son útiles para diferenciar estas condiciones1.
La tasa de supervivencia es mayor en los casos detectados en el periodo prenatal comparado con los detectados en lactantes. La regresión espontánea se produce en 40% de los casos después del parto. Por lo tanto, el manejo expectante es la opción recomendada y rara vez está indicada la interrupción del embarazo. El aumento de tamaño de las glándulas suprarrenales o la hemorragia pueden influir en el modo de parto, ya que se ha informado de distocia y hemoperitoneo fetal con el parto vaginal18,19. Las intervenciones in útero no están justificadas en este tipo de neoplasia congénita2.
Por otra parte, en aquellos casos con características biológicas y clínicas favorables, el consejo es el seguimiento conservador, reservando el tratamiento quirúrgico para los casos con mal pronóstico. El contenido de ADN celular diploide y la amplificación del proto-oncogén N-rayc conllevan a mal pronóstico, mientras que el contenido de ADN celular hiperdiploide y la ausencia de amplificación del oncogén N-myc parecen conllevar un pronóstico favorable20.
En conclusión, el neuroblastoma quístico suprarrenal fetal es un tumor embrionario de células nerviosas poco diferenciado. La glándula suprarrenal está comprometida en la mayoría de los casos. La ecografía es el método de imagen de elección para el diagnóstico de los tumores fetales. Las imágenes de resonancia magnética fetal son útiles por su capacidad de imagen multiplanar para lograr un diagnóstico correcto. La interrupción del embarazo no está indicada en estos casos, ya que en la mayoría de las ocasiones se observa una regresión espontánea del tumor en el periodo posnatal.











 text in
text in 



