Introducción
El embarazo ectópico sobre cicatriz de cesárea (EESCC) es una patología rara (1,2 que puede conllevar graves complicaciones. Su clínica anodina junto a la dificultad de su identificación puede retrasar su diagnóstico. Actualmente, no existe un protocolo de manejo estandarizado, por lo que su hallazgo sigue siendo un gran desafío para todo especialista. Presentamos un caso de EESCC manejado mediante dosis múltiple con metotrexato (MTX) junto a una revisión sobre la literatura publicada.
Caso clínico
Una mujer de 30 años acudió a urgencias de ginecología de nuestro hospital por sangrado vaginal y prueba de gestación positivo en domicilio. Al hacer la anamnesis, no tenía antecedentes personales ni familiares de interés. Como antecedentes gineco-obstétricos destacó una gestación previa que finalizó por cesárea debido a presentación de nalgas, en junio de 2020, con puerperio posterior normal. Señaló que la fecha de última menstruación había sido 4 semanas y 3 días atrás.
La paciente se encontraba hemodinámicamente estable y la exploración general fue normal. En la exploración ginecológica se apreció un canal endocervical cerrado, escasos restos hemáticos en vagina y ausencia de sangrado activo. Se realizó ecografía transvaginal con el hallazgo de endometrio decidualizado de 12 mm y ausencia de saco gestacional intra o extrauterino. Se solicitó la hormona gonadotropina coriónica humana beta (βhCG) con resultado de 207 UI/L. Se reevaluó a la paciente en 48 horas sin cambio clínico ni ecográfico, pero sí aumento de la βhCG a 409 UI/L.
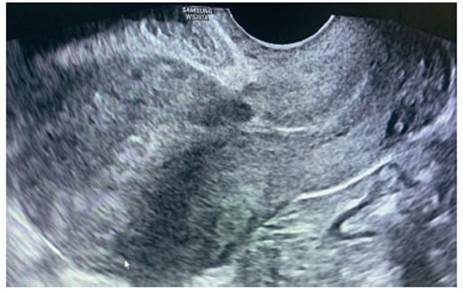
Al 6to día, la βhCG estaba en 2,097 UI/L. Se realizó nuevo estudio ecográfico, con visualización de canal cervical y cavidad uterina sin contenido y a nivel de la cicatriz de la cesárea previa se apreció una imagen compatible con saco gestacional de 24 x 18 mm, sin presencia de vesícula vitelina ni polo embrionario en su interior (figura 1). El modo Doppler presentó mapa color positivo (figura 2). Los anexos fueron normales y no se vio líquido libre. Ante la alta sospecha de gestación ectópica sobre cicatriz de cesárea previa, se indicó tratamiento con manejo médico. Se administró una dosis única de metotrexato intramuscular a dosis de 50 mg/m2 de superficie corporal, correspondiéndole 95 mg, con correcta tolerancia. Entre el cuarto y séptimo día postratamiento, la paciente mostró descenso de la βhCG superior al 15% (17,7%). Pero, ante la persistencia de la imagen ecográfica, se decidió administrar una segunda dosis de MTX intramuscular 95 mg. En los controles posteriores, la paciente se encontraba asintomática y los valores de βhCG presentaron descenso progresivo, llegando a negativizarse a las diez semanas de la administración de la segunda dosis de MTX. Además, en la ecografía de control se apreció la involución del saco gestacional sobre la cicatriz de la cesárea (Figura 3).
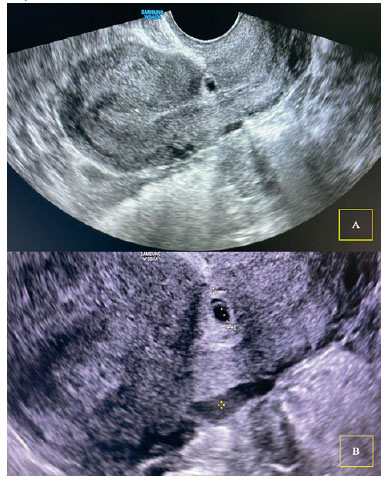
Figura 1 Ecografía transvaginal. A) Corte sagital con hallazgo de gestación ectópica tipo 1 sobre cicatriz de cesárea. B) Ampliación de la imagen anterior para medición del saco gestacional (24 x 18 mm).
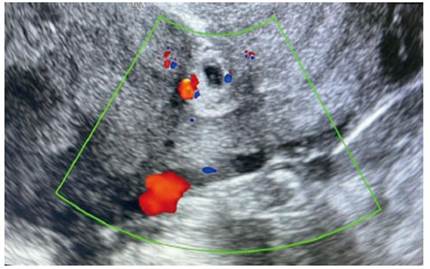
Figura 2 Ecografía transvaginal con modo Doppler. Se aprecia mapa color positivo alrededor del saco gestacional.
Discusión
El embarazo ectópico sobre cicatriz uterina previa es poco frecuente1,2 y se define como la implantación del saco gestacional en la zona cicatricial de una histerotomía previa. Ocurre en aproximadamente 1 de cada 2,000 embarazos (1; representa el 0,4% (2 y hasta 6% de las gestaciones ectópicas en una paciente con antecedente de cesárea (3. El primer caso reportado fue en 19784 y desde entonces su incidencia ha ido en aumento en relación con el incremento del número de cesáreas (5.
El mecanismo fisiopatológico por el cual se produce no es del todo comprendido. Se cree que después de un procedimiento invasivo sobre la cavidad uterina (cesárea, legrado uterino o el ingreso en cavidad tras una miomectomía) se produciría una lesión en el miometrio y una posterior mala cicatrización podría permitir la incorrecta implantación del embrión6. De esta forma, el saco gestacional quedaría rodeado de miometrio y tejido cicatricial y separado, en mayor o menor medida, de la cavidad endometrial.
También podría deberse a la creación de fistulas entre la cavidad endometrial y la cicatriz, que darían lugar a su incorrecta implantación7. Sin embargo, como el trofoblasto inicial se comporta principalmente de una forma invasora, no debería de ser necesario un tracto preexistente6. Otra posible causa podría ser la hipoxia en la implantación y posterior desarrollo de la placenta. Trabajos in vitro han mostrado que diferentes grados de hipoxia determinan que las células del citotrofoblasto proliferen o invadan, regulando de esta forma el crecimiento y la arquitectura de la placenta8. La importancia de la hipoxia durante la placentación ha llevado a teorizar que las zonas cicatriciales, al presentar abundante tejido fibrótico, van a tener más hipoxia que conllevaría a anomalías en la placentación, como placenta acreta o previa, o la incorrecta implantación del embrión sobre la cicatriz6. La combinación de ambas teorías explicaría el aumento de la incidencia de estas patologías en pacientes con cesárea previa.
En la actualidad, se identifican dos tipos de gestaciones ectópicas sobre cicatriz de cesárea que podrían constituir una patología continua. En el tipo I se produce la implantación sobre una cicatriz correctamente cicatrizada y la gestación crece hacia la cavidad uterina. Y en el tipo II, la implantación se produce sobre una cicatriz dehiscente o con nicho y la infiltración trofoblástica puede producirse hacia la serosa uterina, con riesgo de rotura uterina y hemorragia intensa2,3. En nuestra paciente, consideramos ocurrió una gestación ectópica sobre cicatriz previa tipo I.
Parece claro que la cesárea aumenta su incidencia, pero, por el contrario, las cesáreas reiterativas no parecen aumentar este riesgo9,10. Además, se han propuesto otros factores de riesgo como otras cirugías uterinas previas (legrado uterino, ablación endometrial), extracción manual de placenta, técnicas de fecundación in vitro11.
El diagnóstico suele ser a una edad gestacional temprana, en torno a las 7 semanas12. El principal motivo de consulta suele ser sangrado vaginal o, más raramente, dolor abdominal, aunque algunos autores han informado de una tasa de diagnóstico de EESCC en pacientes asintomáticas que varía entre 37 y 45%12. Por otro lado, esta patología también puede presentarse como una emergencia, en la que la paciente acude con hemorragia o rotura uterina que puede conllevar a grandes complicaciones como hemorragia intensa, hemoperitoneo y shock y requiere tratamiento inmediato13. Por ello, la alta sospecha de esta patología es muy importante para un diagnóstico y manejo precoz y evitar así graves complicaciones. En nuestro caso la paciente acudió por sangrado vaginal sin dolor pélvico y prueba de embarazo positivo en domicilio.
La valoración inicial de esta patología puede resultar complicada, siendo diagnósticos diferenciales la gestación ectópica cervical y el aborto en curso. La principal forma de exploración ha sido mediante la ecografía transvaginal. La definición de criterios diagnósticos claros es importante para su identificación precoz y, clásicamente, han sido definidos por Timor-Tristsch y col.13. La presencia de botón embrionario o actividad cardíaca facilita el diagnóstico, pero su ausencia no lo excluye. Los criterios diagnósticos pueden resumirse en los siguientes puntos:
1. Visualización de cavidad uterina y canal endocervical vacuos.
2. Hallazgo de placenta y/o saco gestacional en la cicatriz de la histerotomía.
3. Plano miometrial fino entre el saco gestacional y la vejiga (1 a 3 mm) o ausente.
4. Patrón Doppler aumentado alrededor o en la zona de la cicatriz de cesárea.
Además, en casos precoces, entre las 5 y 10 semanas puede haber una alta confusión entre casos de EESCC y gestación intrauterina viable de implantación baja. Para su diagnóstico diferencial, Timor-Tristsch y col. sugieren realizar una línea que abarque el total de la histerometría en un corte sagital (desde fondo uterino a cérvix) y dividir esta línea por la mitad. Si el saco gestacional queda entre este punto medio y el fondo, se trataría de una gestación de implantación baja, y si queda entre el punto medio y el cérvix, sería sugestivo de EESCC o en casos raros un ectópico cervical11 (Figura 4).
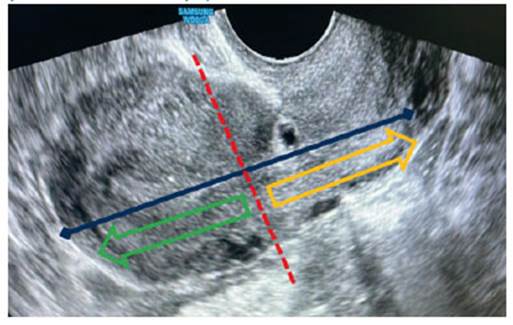
Figura 4 Ecografía transvaginal con corte sagital del útero. En esta imagen se aplican los criterios para el diagnóstico de embarazo ectópico sobre cicatriz de cesárea (EESCC ): 1) cavidad uterina y canal endocervical vacíos, 2) hallazgo de saco gestacional en la cicatriz de histerotomía, 3) mínimo plano de separación entre el saco gestacional y la vejiga y 4) patrón Doppler aumentado (figura 2). Además, al dividir el útero en dos mitades, la imagen compatible con el saco gestacional quedaría entre el punto medio y el cérvix (zona de flecha amarilla), que orientaría al EESCC .
Las graves complicaciones que pueden ocurrir ante un diagnóstico tardío explican el alto grado de sospecha que debemos tener ante esta patología. En caso de dudas tras un estudio ecográfico, deberemos ampliarlo solicitando una resonancia magnética1.
Las publicaciones sobre el manejo de EESCC se resumen a una serie de pocos casos, por lo que es difícil crear protocolos estandarizados de manejo (14. Además, debemos recordar que esta patología, aunque iniciemos un correcto tratamiento, presenta una tasa muy alta de complicaciones (en torno a un 44%)15 que pueden ser graves, con requerimiento de histerectomía, laparotomía o embolización de las arterias uterinas. Entre las opciones de tratamiento de la EESCC existen el manejo expectante, médico o quirúrgico (1,11,13,14. El tratamiento debe ser individualizado, valorando el estado materno por su estabilidad hemodinámica, el tamaño del saco y presencia o no de embrión, presencia de actividad cardiaca, edad gestacional, grado de invasión miometrial, el deseo genésico de la paciente y la capacidad de actuación y experiencia de cada equipo (3.
La alta tasa de complicaciones ante un manejo expectante (riesgo de rotura uterina y hemorragia intensa) con potencial mortalidad materna no justifica un manejo expectante, independientemente del tipo que sea14. Clásicamente, el tratamiento médico con metotrexato (50 mg/m2 de superficie corporal) se ha reservado para casos de EESCC con un valor de βhCG inferior a 5,000 mIU/mL1-3. Sin embargo, el riesgo de complicaciones ante un manejo quirúrgico ha fomentado que protocolos de actuación clínica aconsejen su uso a pesar de niveles superiores de βhCG (29) . La tasa de éxito de la terapia con MTX puede ser menor comparada con los tratamientos quirúrgicos y en ocasiones van a requerir de un procedimiento invasivo adicional11,14. Para evitar esto, algunos autores sugieren la utilización de una terapia con dosis múltiple de MTX, considerándola un manejo seguro y eficaz2,16. Otros autores recomiendan la inyección intrasacular de MTX ecoguiado, esperando resolución lenta de la gestación ectópica con seguimiento de la βhCG hasta 140 días de la inyección del MTX inicial. Otros autores recomiendan la inyección intrasacular de cloruro de potasio (5 mg) dentro del saco gestacional cuando hay actividad cardiaca11.
El tratamiento quirúrgico tiene una tasa de éxito del 96%1,14,17. Es la opción de tratamiento definitiva y aporta la posibilidad de reparar el defecto uterino. Existen distintas opciones de acceso quirúrgico -laparotomía, laparoscopia o histeroscopia-, que van a depender de la experiencia del equipo quirúrgico11,14. Algunos autores aconsejan la realización de un legrado aspirativo ecoguiado en el EESCC tipo 1 y un grosor
miometrial entre el saco gestacional y la vejiga superior a 2 mm2. No se recomienda un legrado evacuador debido al alto porcentaje de fallos de la técnica y a la elevada tasa de roturas uterinas y sangrados masivos asociados3.
En el caso de nuestra paciente, dada nuestra poca experiencia en estos tipos de casos, optamos por realizar un manejo con tratamiento médico, ante la alta posibilidad de complicaciones con la vía quirúrgica. Tras la administración del MTX sistémico se observó aumento puntual del valor de la βhCG seguido de un descenso progresivo de la misma e involución del saco gestacional. La paciente tuvo correcta tolerancia al tratamiento sin presencia de complicaciones. Aunque el seguimiento de la resolución del ectópico y el descenso de la βhCG tardó 82 días, la opción de tratamiento médico con dosis múltiple de MTX parece ser un tratamiento seguro y eficaz.
El riesgo de recidiva de EESCC es bajo, entre 3 y 5%9. A pesar del escaso riesgo de recurrencia, las pacientes con deseo gestacional deben ser informadas de las potenciales complicaciones graves con una nueva gestación. Al riesgo de recidiva de esta patología deben sumarse el riesgo de rotura uterina o hemorragia masiva, aún con un embarazo intrauterino.
En conclusión, la gestación ectópica sobre cicatriz de cesárea previa es una patología poco frecuente, pero con potenciales riesgos maternos graves. Su alto grado de sospecha junto a criterios diagnósticos bien definidos puede permitir su diagnóstico y manejo precoz. Los pocos casos reportados en la literatura no permiten establecer un tratamiento estandarizado y este debe ser individualizado valorando el estado materno por su estabilidad hemodinámica, el tamaño del saco y presencia o no de embrión, así como la actividad cardiaca, edad gestacional, grado de invasión miometrial, el deseo genésico de la paciente y la capacidad de actuación y experiencia de cada equipo.











 texto em
texto em