INTRODUCCIÓN
La cesárea es una cirugía común, pero existen preocupaciones por el hecho que su frecuencia está aumentado constantemente en las últimas décadas1-4. Una de las principales causas del aumento es la cirugía electiva en pacientes con cesáreas previas3,5-7. Diferentes investigaciones han centrado su interés en la seguridad del parto vaginal posterior a cesárea (PVPC), una práctica que debería fomentarse para evitar el incremento de interrupción del embarazo por causas no recurrentes.
Diferentes estudios han mostrado que el parto vaginal en pacientes con antecedentes de cesárea es seguro(8-10). Otros informes han proporcionado evidencia que 60% a 80% de las pruebas de parto posterior a cesárea culminan en partos vaginales exitosos11,12. Sin embargo, es necesario tener cuidado, ya que pueden surgir complicaciones, especialmente en aquellos centros de atención obstétrica mal equipados y con escaso personal6,7).
Aunque la mayoría de las pacientes sometidas a pruebas de PVPC logran partos vaginales con obtención de recién nacidos vivos sin necesidad del uso de instrumentos, en aquellas que la prueba fracasa tienen mayor riesgo de morbimortalidad materna comparado con aquellas sometidas a una nueva cesárea7. Varias investigaciones han intentado establecer posibles factores predictores de éxito del PVPC13,14. Uno de los principales factores para la indicación de interrupción del embarazo por vía abdominal es el antecedente de cesárea previa. No obstante, aquellos casos cuya indicación de la interrupción del embarazo es el fracaso del progreso debido a desproporción cefalopélvica (causa recurrente), la tasa de éxito de PVPC es mayor que cuando la indicación es una causa no recurrente (por ejemplo, hemorragia de la segunda mitad del embarazo)15,16. Además, las pacientes con cesáreas previas por distocia de la segunda fase del parto tienen una tasa más baja de pruebas fallidas17-19). También existe evidencia de aumento en la frecuencia de partos instrumentales20).
El objetivo de la presente investigación fue determinar los predictores del éxito del parto vaginal posterior a cesárea segmentaria transversal primaria por causa no recurrente.
MÉTODOS
Se realizó un estudio de casos y controles con participantes que fueron seleccionadas en forma prospectiva para la prueba de PVPC entre aquellas gestantes que asistieron a la consulta prenatal de alto riesgo del Hospital Central “Dr. Urquinaona”, Maracaibo, Venezuela, entre enero 2019 y diciembre 2021. El protocolo de investigación fue aprobado por el Comité de Ética del hospital y se obtuvo consentimiento por escrito de todas las participantes incluidas en el estudio luego de explicarle detalladamente los objetivos de la investigación.
Se seleccionaron pacientes con antecedentes de cesárea por incisión transversal en el segmento inferior por una causa no recurrente, realizada previamente en el hospital, confirmado por historia clínica que mostró indicación de la cesárea, tipo de cirugía y evolución postoperatoria. Todas las participantes seleccionadas tenían embarazos con feto único en presentación cefálica y peso fetal estimado por ultrasonido después de 36 semanas menor de 4,000 gramos. La pelvis fue valorada desde el punto de vista clínico y considerada adecuada por personal médico que era independiente al estudio. Se excluyó a las gestantes con contraindicaciones del parto vaginal, feto no reactivo en la prueba no estresante o que se negara a participar en el estudio. Las embarazadas con prueba exitosa fueron consideradas como casos (grupo A) y las pacientes con prueba fallida fueron consideradas como controles (grupo B).
Una vez hecho el diagnóstico de trabajo de parto espontáneo, se realizó la evaluación clínica para establecer la presentación fetal, parámetros de bienestar fetal y disponibilidad de la paciente. Se canalizó una vía venosa periférica y se solicitaron pruebas de grupo sanguíneo y cruzadas ante la posibilidad de transfusiones sanguíneas. El uso de oxitocina para corregir y aumentar la actividad uterina fue dejado a discreción del médico especialista tratante. La evolución del trabajo de parto fue controlada utilizando el partograma de la Organización Mundial de la Salud. Las complicaciones intray posparto fueron tratadas de acuerdo con el protocolo del servicio para el manejo de cada incidente.
La prueba fue considerada exitosa si terminaba en parto vaginal eutócico. Los predictores seleccionados para el análisis estadístico fueron: edad materna, paridad, frecuencia de trabajo de parto previo a la cesárea anterior, edad gestacional al momento del parto, estación de la presentación cefálica fetal al ingreso (flotante - insinuada o fija encajada) y peso fetal.
Los datos fueron recopilados, codificados y analizados utilizando el programa estadístico SPSS® versión 22. Se utilizó el análisis univariante para evaluar la capacidad de discriminación de cada variable con resultado exitoso de la prueba de parto (parto vaginal eutócico). Las variables con asociación significativa a alfa de 0,20 fueron incluidas en un modelo de análisis de regresión logística, para determinar el valor de predicción final con un valor de significancia de p < 0,05. Los resultados son presentados como riesgo relativo con intervalo de confianza del 95%.
RESULTADOS
Durante el período de estudio, 126 gestantes fueron seleccionadas para la investigación. De todas las participantes, 85 pacientes (67,4%) tuvieron pruebas exitosas de trabajo de parto posterior a cesárea (grupo A), mientras que 41 mujeres (32,5%) fueron sometidas a cesárea debido a prueba de trabajo de parto cuyo resultado fue fallido (grupo B). La comparación entre las variables maternas y fetales seleccionadas entre los grupos se muestra en la tabla 1. No se encontraron diferencias significativas con relación a la edad materna, número de embarazos y trabajo de parto antes de la cesárea previa (p = ns).
TABLA 1 asociación entre variables materno-neonatales y éxito de la prueba de parto vaginal posterior a cesárea.
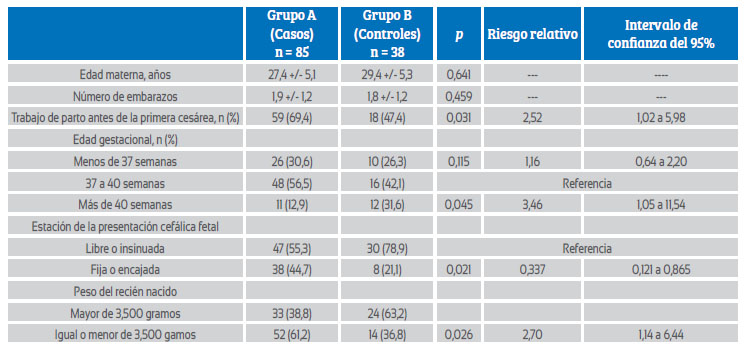
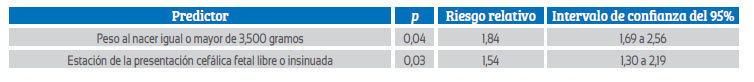
El análisis univariante mostró que un peso fetal igual o menor de 3,500 gramos, estación de la presentación cefálica fetal fija encajada y edad gestacional menor de 40 semanas presentaron valores estadísticamente significativos como predictores de PVPC exitoso (p < 0,005). El análisis de regresión logística para determinar los riesgos relativos y los intervalos de confianza del 95% mostró que solo el peso al nacer menor o igual a 3,500 gramos (p = 0,04) y la estación de la presentación cefálica fetal fija o encajada (p = 0,03) fueron predictores significativos del resultado exitoso de la prueba de parto vaginal poscesárea.
DISCUSIÓN
El PVPC es deseable; además, los resultados de este estudio y otras investigaciones previas han mostrado resultados exitosos y seguros(3,6,9-12). El propósito de nuestro estudio fue identificar los factores que aumentan la tasa de éxito y reducen la morbimortalidad materna y perinatal, las cuales podrían complicar la resultante de la prueba de trabajo de parto en pacientes con cesárea previa.
De las variables maternas y fetales estudiadas que podrían influir en el PVPC exitoso, solo el peso fetal mayor o igual a 3,500 gramos y la estación de la presentación cefálica fetal flotante o insinuada continuaron siendo los predictores. Estos hallazgos son esperados, ya que ambos parámetros están relacionados a la relación entre el feto y la capacidad pélvica. Los valores superiores a 3,500 gramos del peso fetal se asocian con mayores tasas de cesárea3). Por lo tanto, no sorprende que los pesos fetales inferiores a este valor estuvieran asociados con PVPC exitoso. Obviamente, cuanto menor es el tamaño fetal, mayor es la facilidad con la que pasa a través de una pelvis de tamaño normal. Aquellos fetos con pesos mayores de 3,500 gramos tienen mayor posibilidad de producir un diagnóstico de desproporción cefalopélvica o distocia de volumen, las cuales son dos de las principales indicaciones de cesárea3,5).
La tasa de PVPC en esta investigación fue de 67,4%, lo que la ubica dentro del rango sugerido entre 60% y 80%, y es ligeramente mayor que lo encontrado en investigaciones previas6,8-12. Las diferencias observadas en informes previos pueden reflejar los efectos de varios factores. En primer lugar, los predictores utilizados (observación, selección y vigilancia de las pacientes) en este estudio fueron controlados en forma estricta. La información obtenida de las historias clínicas sobre las características de la cesárea primaria también fue controlada para evitar un efecto de confusión en los resultados de la investigación. Por otra parte, aquellas instituciones que practican este tipo de prueba de parto posterior a todas las pacientes con cesárea previa, es probable que registren menores tasas de éxito.
La estación de la presentación cefálica fetal representa la relación que existe entre el feto y la pelvis. El avance de la presentación cefálica fetal libre o insinuada es un reflejo de la idoneidad de la entrada pélvica y el estrecho medio21), por lo que no fue sorprendente que la mayoría de los pacientes con la extensión de la presentación fetal fija o encajada progresaran hacia el parto vaginal.
Cabe destacar que la frase, ‘una vez cesárea, siempre cesárea’ se remonta a un artículo titulado ‘conservadurismo en obstetricia’ publicado en 191622). Aunque la cesárea rara vez era realizada en esa época, el propósito era hacer un llamado de atención a los médicos para evitar la realización de cesáreas innecesarias. En ese artículo, la cesárea fue clasificada como ‘una cirugía obstétrica radical’ y sugería a aquellos médicos que la realizaban que debían determinar la mejor práctica obstétrica posible para evitar tener que recurrir a ella. Esta famosa frase apareció en el párrafo final y claramente estaba destinado a enfatizar los riesgos de la cesárea primaria, comunicando el mensaje que podría ser necesario repetir la intervención. Curiosamente, el artículo señaló que existían varias excepciones a la regla, ya que una de las pacientes tenía tres partos vaginales sin complicaciones posteriores a la cesárea. Esto es notable, dado que las incisiones uterinas verticales eran el estándar en esa época. La incisión uterina transversa arciforme (o de Kerr) sería introducida algunos años después23).
Existen informes que señalan que el PVPC puede llegar a ser exitoso en más del 60% de las pruebas 24). Sin embargo, estas tasas de éxito pueden ser resultado de la inclusión de grupos de pacientes bien seleccionados y se desconoce el número exacto de gestantes sometidas a prueba de parto. El éxito del PVPC está asociado con menor morbilidad (menos transfusiones sanguíneas, infecciones posparto e histerectomías) comparado con la repetición de la cirugía 25).
Aunque los resultados de este estudio indican la alta tasa de éxito de la prueba de PVPC, es necesario realizar monitoreo cercano al parto y tener disponibilidad de pabellón de emergencia para evitar complicaciones como la rotura uterina, que produce complicaciones tanto maternas como perinatales6). Otras complicaciones comunes incluyen hemorragia excesiva que requiere exploración quirúrgica, histerectomía y riesgo de lesión vesical, además de la posibilidad de sufrimiento fetal agudo26). Aunque la rotura uterina es la complicación más temida del parto posterior a cesárea, la mayoría de los estudios comunican tasas de rotura uterina sintomática cercanas al 1%. Sin embargo, existen otros informes que indican frecuencias muy por debajo del 1%27).
El grupo de pacientes que presentan partos vaginales previos a la cesárea con incisión transversal en el segmento uterino y sin contraindicaciones para el parto vaginal son candidatas a una prueba de parto, lo cual no es aplicable a las pacientes con dos o más cirugías, ya que el riesgo de rotura uterina se multiplica28). También es necesario considerar que la tasa de éxito puede ser superior en pacientes cuyas causas de cesárea son iterativas (por ejemplo, sufrimiento fetal o presentación de nalgas). Las pacientes con antecedentes de incisiones uterinas diferentes a la transversal o arciforme tampoco son candidatas al PVPC.
CONCLUSIÓN
Los resultados de la presente investigación demuestran que los factores predictores para una prueba exitosa de parto vaginal poscesárea son peso fetal menor o igual a 3,500 gramos y estación de la presentación cefálica fetal fija o encajada. Sin embargo, se necesitan investigaciones adicionales para estudiar la utilidad de los factores identificados junto con otros factores clínicos o de imágenes, en otros ensayos. El aspecto más importante de esta investigación es que los factores predictores identificados se pueden medir al momento del parto.











 text in
text in