Introducción
La afección vasa previa (VP) representa una entidad poco común de hemorragia de la segunda mitad del embarazo en la cual los vasos fetales desprotegidos de la gelatina de Wharton o tejido placentario discurren a través de la membrana amniótica por el orificio cervical interno y por delante de la presentación fetal1. La incidencia estimada es de 0,46 a 0,6 en 1,000 embarazos2,3.
Se identifican tres variantes de vasa previa: tipo 1, secundaria a una inserción velamentosa del cordón; tipo 2, asociada a placenta bilobulada o succenturiata; y el tipo 3, donde hay uno o más vasos en forma de boomerang que cruzan las membranas a lo largo del margen placentario4.
Los factores de riesgo asociados a la entidad son: placenta previa (OR: 19; IC 95%: 6,1 a 58), inserción velamentosa (OR: 672; IC 95%: 112 a 4,034), técnicas de reproducción asistida como fecundación in vitro e inyección intracitoplasmática de espermatozoides (OR: 19; IC 95%: 6,6 a 54), anomalías morfológicas de la placenta tipo placenta bilobulada y succenturiata (OR: 71; IC 95%: 14 a 349) y gestación múltiple (OR: 2,66; IC 95%: 0,80 a 8,8) 3. Cabe destacar que entre el 6% y 14,3% de los casos se detecta VP en ausencia de factores de riesgo5.
El curso clínico puede complicarse por rotura de los vasos ocasionando hemorragia fetal o producir compresión extrínseca del cordón provocando desaceleraciones de la frecuencia cardíaca, asfixia y muerte fetal6. Cuando la VP no es detectada prenatalmente, la mortalidad fetal oscila entre el 22,5% y 100%7, pero si se realiza el diagnóstico en la etapa prenatal, la tasa de mortalidad neonatal es <1%; un tercio de las pacientes requerirán un parto no programado8.
La mayoría de las guías internacionales que realizan ecografía prenatal de rutina recomiendan una evaluación ecográfica de los vasos umbilicales y la inserción del cordón9. Sin embargo, no se recomienda un cribado ecográfico universal de VP, salvo que existan factores de riesgo prenatales10.
Presentamos el caso de diagnóstico prenatal de vasa previa secundaria a inserción velamentosa.
Comunicación del caso
Una paciente de 38 años, G3P1011, 29 semanas 4 días por ecografía del primer trimestre, G3P1011, con parto vaginal previo y aborto con tratamiento médico, sin antecedentes patológicos ni quirúrgicos de interés y que contaba con 5 controles prenatales en un centro de salud, acudió por emergencia manifestando contracciones uterinas y escaso sangrado por el canal vaginal. Al examen físico estaba hemodinámicamente estable, con abdomen blando, depresible y ocupado por útero grávido de tono normal. En el canal vaginal se evidenció sangrado escaso rojo oscuro. Se realizó un monitoreo fetal que reveló dos contracciones uterinas rítmicas en 10 minutos.
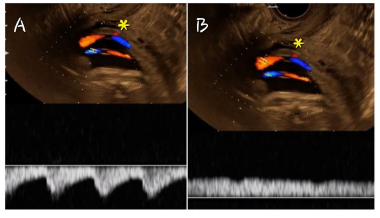
En la ecografía obstétrica se observó feto único en podálico sin alteraciones morfológicas, con frecuencia cardiaca de 142 latidos por minutos, peso fetal estimado en 1,494 g en el percentil 62 para la edad gestacional, líquido amniótico en volumen normal, placenta corporal posterior de inserción baja y, por delante de la presentación fetal, se observó vasos que pasaban sobre el cérvix (Figura 1). La ecografía transvaginal mostró longitud cervical de 35 mm, y al Doppler color se observó vasos desprovistos de cordón umbilical que discurrían longitudinalmente por encima del orificio cervical interno (Figura 2). Al Doppler pulsado se halló un vaso arterial y otro vaso venoso fetal (Figura 3), con lo que se diagnosticó vasa previa con inserción velamentosa. Se hospitalizó para tocólisis y maduración pulmonar. Cinco días después fue dada de alta sin contracciones uterinas o intercurrencias. Se indicó control semanal por consultorio externo. La paciente solo acudió a dos controles.
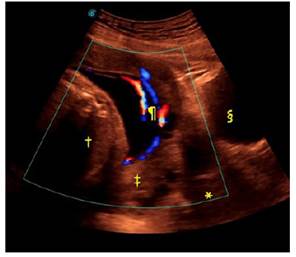
Figura 1 Ecografía vía abdominal: Se observa por delante de la presentación fetal (†) vasos (¶) provenientes de la placenta (‡) corporal posterior que pasan sobre el cérvix (*). Se visualiza la vejiga materna (§).
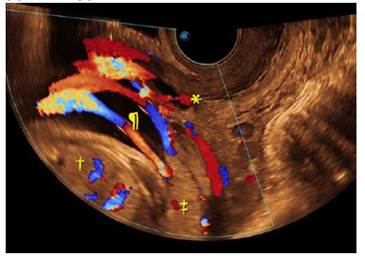
Figura 2 Ecografía transvaginal: Por delante de la presentación fetal (†), al Doppler color se aprecian vasos fetales (¶) que discurren longitudinalmente por encima del orificio cervical interno (*). Placenta (‡).
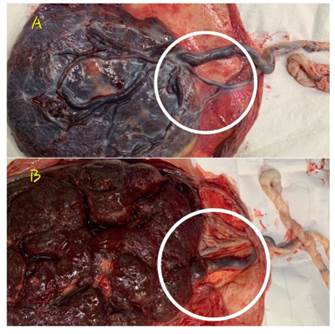
A las 35 semanas y 5 días de gestación, la paciente se presentó por emergencia por contracciones uterinas regulares y escaso sangrado vaginal. Se realizó una cesárea sin complicaciones, en la que se obtuvo un recién nacido vivo, sexo masculino, de 2,512 gramos, 37 semanas por Capurro, adecuado para la edad gestacional y Apgar 7 al primer minuto y 9 a los 5 minutos. Al examen macroscópico de la placenta (Figura 4) se confirmó los hallazgos por ultrasonido de vasa previa secundaria a inserción velamentosa. La evolución intrahospitalaria materna y neonatal fue favorable, siendo la madre y el recién nacido dados de alta a las 48 horas.
Discusión
El cordón umbilical normalmente se inserta en el centro de la placenta. Sin embargo, se ha identificado dos tipos principales de inserción anormal, los cuales tienen importancia clínica durante el trabajo de parto11. Uno es la inserción marginal cuando el cordón se inserta en la periferia de la masa placentaria, la cual queda sostenida por muy poco tejido placentario; y la segunda es la inserción velamentosa (IV), cuando el cordón se adhiere solo a las membranas amnióticas en lugar de a la masa placentaria, dejando los vasos umbilicales desprotegidos por la gelatina de Wharton12. Estos vasos son propensos a la compresión y rotura, especialmente en el trabajo de parto. En la IV, cuando los vasos transcurren por el orificio cervical interno y por delante de la presentación fetal o se encuentran dentro de los 2 cm del orificio cervical interno constituyen la variante del tipo 1 de vasa previa (VP1)5,13.
La entidad VP1 representa una entidad poco común, estimándose que 1 de cada 50 casos de IV se complica con VP y se asocia a altas tasas de mortalidad perinatal, particularmente cuando no se sospecha durante la etapa prenatal1,11. La IV tiene una incidencia de 0,4 a 11% en embarazos únicos y se incrementa en los embarazos gemelares (1,6 a 40%). Además, presenta resultados adversos del embarazo, como recién nacidos pequeños para la edad gestacional, parto prematuro, muerte perinatal, muerte fetal intrauterina y complicaciones intraparto, incluido el parto por cesárea de emergencia12,14.
La mayoría de los protocolos de ecografía prenatal de rutina incluyen una evaluación ecográfica de los vasos umbilicales y la inserción del cordón en el abdomen fetal15. Sin embargo, la ecografía de rutina a menudo no detecta la IV y no se recomienda un cribado ecográfico universal, pudiéndose realizar en los casos que existan factores de riesgo prenatal5. La identificación prenatal IV es un objetivo clínico deseable, ya que estos embarazos tienen un mayor riesgo de resultados perinatales adversos y, a pesar de la importancia obvia de la detección prenatal de la IV en la práctica obstétrica, solo unos pocos estudios se han centrado en la identificación sistemática del sitio de inserción del cordón placentario durante la ecografía prenatal16.
El diagnóstico prenatal de VP se realiza mediante el ultrasonido con mayor frecuencia entre las 18 y 26 semanas de gestación. En la escala de grises se observa unas líneas ecogénicas paralelas o circulares cerca del orificio cervical interno; y si se asocia al Doppler color, al Doppler pulsado los vasos fetales muestran una forma de onda arterial o venosa. La precisión de la ecografía cuando se realiza por vía transvaginal combinada con Doppler color es del 93%, con especificidad entre el 99% y el 100%1,17. El diagnóstico prenatal se asocia a 97% y 99% de supervivencia perinatal, mientras que la ausencia del diagnóstico incrementa 50 veces el riesgo de morbilidad hipóxica y 25 veces el riesgo de muerte perinatal 18.
Debido a que los vasos están adheridos al corion, la rotura de membranas puede originar rotura de los vasos con hemorragia fetal. O también puede ocurrir una compresión extrínseca del cordón que conlleva a desaceleraciones de la frecuencia cardíaca fetal que, si se prolongan, pueden conducir a asfixia fetal y muerte posterior10.
Por tal motivo, el objetivo del manejo será prolongar el embarazo de una manera segura, evitando las posibles complicaciones relacionadas a la rotura de membranas o el parto, así como también minimizar el impacto de la prematuridad19. Aunque es difícil establecer la edad gestacional óptima para el parto, en los casos de VP sin complicaciones se recomienda realizar una cesárea electiva hacia las 36 semanas de gestación, cuando se observa una tasa baja de mortalidad y morbilidad perinatal20.











 texto en
texto en