INTRODUCCIÓN
El penfigoide gestacional, previamente conocido como herpes gestacional, es un raro trastorno cutáneo, bulloso y autoinmune del embarazo descrito por primera vez en 18721). La mayoría de los casos ocurren en el segundo o tercer trimestre, con informes de algunos casos aislados durante el primer trimestre y el puerperio. Las principales manifestaciones clínicas son ampollas cutáneas a tensión con placas eritematosas, similares a las descritas en la urticaria, acompañadas de prurito2,3). Las manifestaciones clínicas y los resultados de los exámenes de laboratorio son similares al penfigoide ampolloso y su patogénesis exacta aún es desconocida1). Se presenta un caso de penfigoide gestacional.
COMUNICACIÓN DEL CASO
Una paciente de 31 años, gesta II, para I, con embarazo activo de 25 semanas, consultó por presentar prurito intenso de aproximadamente 12 días de evolución, asociado a erupción de tipo urticaria y edematosa, inicialmente en la zona peri-umbilical, que luego fue extendiéndose al resto del abdomen, tórax y miembros superiores e inferiores. El embarazo había sido concebido de forma natural y no había presentado complicaciones hasta ese momento. Negaba antecedentes personales de trastornos cutáneos, enfermedades autoinmunes, alergias a medicamentos alimentos o fiebre. También negaba antecedentes familiares de importancia.
Al examen físico, la paciente presentaba extensas placas eritemato-edematosas, similares a la urticaria, polimórficas, de color rosado, con erosiones centrales, coronadas por vesículas tensas, llenas de líquido claro y costras hemorrágicas dispersas en abdomen, tórax y extremidades superiores e inferiores. Las vesículas estaban ubicadas en forma predominante alrededor de la cicatriz umbilical y ambos miembros inferiores. No se observaron lesiones en las mucosas. Los signos de Nikolsky y de extensión de las vesículas fueron negativos.
Los resultados de las pruebas de hematología, función hepática y renal, electrolitos, proteína C reactiva, antiestreptolisina, glicemia, examen de orina y pruebas tiroideas estaban dentro de límites normales. La ecografía obstétrica fue informada normal con un feto masculino acorde a la edad gestacional y volumen de líquido amniótico normal.
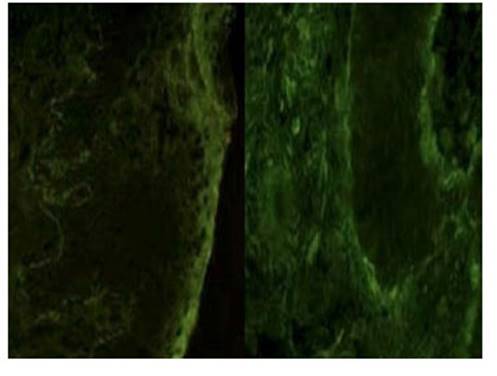
Se realizó biopsia de la piel del borde de la lesión en la extremidad inferior derecha. La histología mostró que la ampolla dermoepidérmica contenía eosinófilos con algunos linfocitos y neutrófilos en su interior. Además, espongiosis subepidérmica e infiltrado linfocítico perivascular con granulocitos sin acantólisis. La inmunofluorescencia directa mostró tinción lineal positiva para C3 a lo largo de la membrana basal, con ausencia de IgA, IgG e IgM. Estos resultados confirmaron el diagnóstico de penfigoide gestacional.
En vista de los hallazgos, se inició tratamiento con prednisolona oral (0,5 mg/kg/día), esteroides tópicos y antihistamínicos orales. La respuesta clínica fue satisfactoria, con disminución del prurito y mejoría gradual de las lesiones cutáneas, que finalmente remitieron sin reaparecer. La paciente fue dada de alta a los 7 días con dosis decrecientes progresivas de prednisolona y vigilancia materno-fetal.
La evolución del embarazo no tuvo complicaciones y el parto fue eutócico, obteniéndose recién nacido vivo masculino de 3,200 gramos con Apgar de 7 y 9 puntos al minuto y a los 5 minutos, respectivamente. El neonato no presentó lesiones cutáneas. La paciente fue dada de alta en condiciones satisfactorias a las 24 horas, sin evidencia de recurrencia de la condición. El tratamiento fue suspendido a los 15 días del puerperio y permaneció asintomática luego de 6 meses de suspender el tratamiento.
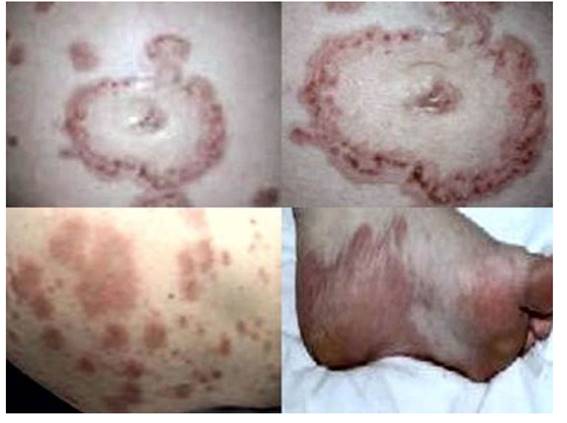
Figura 1 Lesiones cutáneas, pLacas eritematosas, vesícuLas y erosiones en diFerentes LocaLizaciones anatómicas, a Las 25 semanas de embarazo.
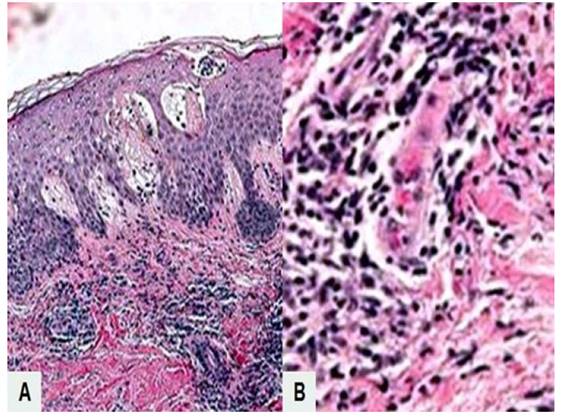
Figura 2 imagen microscópica deL penFigoide gestacionaL. a) despLegamiento subepidérmico con materiaL Fibroso, eosinóFiLos, LinFocitos y neutróFiLos en su interior y en La dermis superFiciaL. coLoración de hematoxiLina-eosina, 10x). b) dermis con neutróFiLos poLimorFonucLeares e inFiLtrado inFLamatorio perivascuLar de La dermis (coLoración hematoxiLina-eosina, 100x).
DISCUSIÓN
El penfigoide gestacional es una rara enfermedad cutánea ampollosa con incidencia aproximada de 1 caso por cada 50,000 embarazos4-7). La patogénesis es autoinmune y la causa desencadenante es desconocida, con afectación de la unión dermoepidérmica que conduce a la formación de ampollas. La patogénesis es similar al penfigoide ampolloso. Su aparición está asociado a anticuerpos IgG autoreactivos contra la proteína BP180 (también conocida como BPAG1 o colágeno XVII) y, en forma parcial, contra la proteína BP230, que son proteínas hemidesmosómicas en la unión dermoepidérmica8-10). Esto conduce a desconexión entre dermis y epidermis, inflamación y formación de vesículas.
La proteína BP180 es expresada en la piel, células trofoblásticas y del estroma amniótico9). Su expresión anormal de antígenos del complejo mayor de histocompatibilidad de clase II en las células del estroma placentario lleva a la presentación de la proteína BP180 al sistema inmunitario materno, que la reconoce como extraña. Esto conduce a la producción de anticuerpos IgG que reaccionan de forma cruzada con las proteínas BP180, causando inflamación y ampollas. El penfigoide gestacional está asociado con los haplotipos HLA-DR3 y HLA-DR4 de los antígenos maternos de clase II1).
Las manifestaciones más comunes del penfigoide gestacional son el prurito y las placas urticariales eritematosas. Estas últimas, inicialmente aparecen como placas anulares y pápulas pruriginosas seguidas de vesículas grandes y tensas con base eritematosa. Suelen mostrarse inicialmente en la zona periumbilical y posteriormente se extienden al resto del tronco, tórax, extremidades superiores e inferiores e incluso manos y pies. No obstante, no existen alteraciones dermatológicas en la cara y mucosas11). En algunos pacientes, el prurito severo puede ser el único síntoma, lo que hace el diagnóstico aún más difícil3).
Los cambios histológicos cutáneos del penfigoide gestacional dependen de la fase de la enfermedad. La fase temprana está caracterizada por edema de la dermis superficial y profunda con infiltrado perivascular de linfocitos, histiocitos y eosinófilos. En la fase bullosa, existen ampollas subepidérmicas llenas de eosinófilos e infiltrado perivascular mixto1). Estos hallazgos son inespecíficos y pueden ser observados en otras dermatosis. La prueba diagnóstica específica es la inmunofluorescencia directa de la zona perilesional, caracterizada por depósitos lineales de complemento C3 y menos frecuentemente de IgG, a lo largo de la membrana basal. Los depósitos de C3 están presentes en todos los casos, mientras que los depósitos de IgG aparecen en 25 a 50% de los casos1,4). Las pruebas de inmunofluorescencia indirecta y ELISA de anticuerpos IgG circulantes contra la proteína BP180 también pueden ser útiles para el diagnóstico y control de la actividad de la enfermedad2).
En la fase inicial, el penfigoide gestacional es difícil de distinguir de otras dermatosis del embarazo, incluyendo erupción polimorfa, erupción atópica y colestasis intrahepática5). La erupción polimorfa del embarazo comparte características clínicas como inicio, localización, prurito y morfología urticarial, pero generalmente aparece al final del embarazo. La erupción atópica es la dermatosis más frecuente en el embarazo y aparece en el primer y segundo trimestre. Las lesiones cutáneas eccematosas o papulares ocurren principalmente en tronco y extremidades. Los hallazgos de inmunofluorescencia directa son los que permiten hacer el diagnóstico diferencial entre las tres condiciones. La colestasis intrahepática del embarazo está caracterizada por intenso prurito. Las lesiones cutáneas secundarias al rascado son excoriaciones o nódulos pruriginosos, generalmente localizados en las extremidades. El diagnóstico se confirma por niveles elevados de ácidos biliares y pruebas de función hepática anormales12,13).
El penfigoide ampolloso y el penfigoide gestacional comparten características clínicas, histopatológicas e inmunológicas similares12). El penfigoide gestacional muestra asociación con HLA-DR3 y HLA-DR4, mientras que el penfigoide ampolloso está asociado con el HLA-DQ3. No obstante, este último aparece en edades más avanzadas, mientras que el penfigoide gestacional está relacionado exclusivamente al embarazo3).
El penfigoide gestacional puede persistir o agravarse debido a variaciones repentinas de las concentraciones de anticuerpos y fluctuaciones hormonales. Por esto, puede reaparecer en los siguientes embarazos, en la menstruación o cuando se emplea anticonceptivos orales con progesterona5). También existen informes de casos asociados a coriocarcinoma y mola hidatiforme14-17). Las recidivas en los siguientes embarazos han sido descritas en 33% a 50% de las pacientes, con inicio generalmente más temprano y sintomatología más severa1,2). Las complicaciones obstétricas más comunes son restricción del crecimiento intrauterino del feto y parto pretérmino 4,16,18).
El objetivo principal del tratamiento es reducir el prurito y prevenir la formación de nuevas ampollas. En los casos leves pueden utilizarse corticosteroides tópicos y antihistamínicos orales. En los casos severos se prefieren los corticosteroides orales como prednisona y prednisolona, ya que son inactivados por la enzima placentaria 11-β-hidroxiesteroide deshidrogenasa, produciendo menores concentraciones fetales. Tanto betametasona como dexametasona no son metabolizados y son menos adecuados para el tratamiento9). El tratamiento oral con prednisolona comienza a la dosis de 0,5 mg/kg/día, que se reduce gradualmente en función de la mejoría clínica1). La duración del tratamiento debe individualizarse y depende de la remisión. También se recomienda el uso de histaminas de segunda generación para controlar el prurito. En los casos que aparecen en el puerperio existen más opciones terapéuticas, como inmunoglobulina endovenosa, azatioprina, dapsona, ciclosporina, piridoxina, minociclina, nicotinamida, inmunoadsorción, rituximab, eritromicina, ciclofosfamida, metotrexato y plasmaféresis9,19).
Es necesario recordar que tanto el penfigoide gestacional como el tratamiento administrado a las embarazadas pueden afectar el bienestar fetal. La mayoría de los casos con penfigoide gestacional tienen recién nacidos sanos a término, mediante parto vía vaginal o abdominal por indicaciones obstétricas. Debido a la transferencia materno-fetal pasiva de anticuerpos, 10% de los neonatos pueden desarrollar lesiones cutáneas. En el primer trimestre, la prednisolona puede aumentar el riesgo de malformaciones, especialmente hendiduras orofaciales, y en el último trimestre, puede provocar retraso del crecimiento intrauterino, eclampsia y parto prematuro. No obstante, no existe un mayor riesgo de mortinatos y abortos espontáneos13,20).
En conclusión, el penfigoide gestacional es una condición cutánea autoinmune poco frecuente que es más común en el segundo y tercer trimestre del embarazo. Es necesario tener en cuenta esta afección cuando una embarazada presenta prurito y lesiones cutáneas similares a la urticaria o vesiculares, para poder iniciar el tratamiento en forma oportuna. El tratamiento consiste en corticoides tópicos o sistémicos más antihistamínicos en función de la severidad del cuadro clínico.











 texto em
texto em