Introducción
La inflamación xantogranulomatosa es una condición crónica rara, en la que los tejidos afectados son destruidos y sustituidos por infiltrados celulares inflamatorios que contienen histiocitos espumosos, células gigantes multinucleadas, células plasmáticas y neutrófilos1. El riñón es el órgano más comúnmente afectado, pero también lo pueden ser la vesícula biliar, estómago, zona anorrectal, huesos, vejiga urinaria, testículos y epidídimo2. Cuando aparece en el tracto genital femenino, el sitio más comúnmente aquejado es el endometrio, seguido por vagina, cuello uterino, trompas de Falopio y ovarios. Los casos generalmente aparecen como enfermedad inflamatoria pélvica que no responde a los antibióticos3. El tratamiento es quirúrgico debido a que las manifestaciones clínicas y características radiológicas son similares a las neoplasias ováricas malignas4. Se presenta un caso de ooforosalpingitis xantogranulomatosa.
Comunicación del caso
Una paciente femenina de 45 años, nuligesta, asistió a la consulta por presentar dolor en fosa iliaca izquierda, intermitente, de leve a moderada intensidad, sin irradiación, de 25 días de evolución que mejoraba con analgésicos y que estaba acompañado de fiebre. La paciente refirió menarquía a los 14 años con ciclos menstruales normales y negó antecedentes médicos o quirúrgicos de importancia.
El examen físico evidenció ligera palidez cutáneo-mucosa. Los parámetros hemodinámicos eran: frecuencia cardiaca 95 latidos por minuto, presión arterial 140/85 mmHg y frecuencia de 16 respiraciones por minutos. El abdomen estaba blando, depresible y doloroso a la palpación profunda en fosa iliaca izquierda, sin signos de defensa, ascitis o hepatoesplenomegalia. La exploración bimanual mostró el útero ligeramente aumentado de tamaño con masa anexial izquierda de aproximadamente 5 centímetros de diámetro, firme, no dolorosa, adherida al útero y con limitada movilidad. El tacto rectal no presentaba anomalías.
La evaluación ecográfica transvaginal mostró tumoración ovárica izquierda, heterogénea, de aproximadamente 6 centímetros de diámetro, de paredes gruesas e irregulares con septos y ecos internos; no se visualizó el ovario. El Doppler reveló vascularización tanto dentro como en la periferia del tumor (Figura 1). El útero estaba ligeramente aumentado de tamaño y el ovario derecho presentaba quiste unilocular. Las imágenes de tomografía computada mostraron al útero ligeramente aumentado de tamaño con lesión compleja multilocular, heterogénea, sólido-quística con matriz de intensidad mixta sospechosa de malignidad en el anexo izquierdo (Figura 2). No había evidencia de hidrouréter o hidronefrosis.
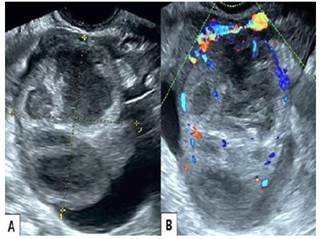
Figura 1 Ecografía transvaginal. A) Tumoración heterogénea de ovario izquierdo con paredes gruesas e irregulares y septos internos. B) Ecografía Doppler que muestra vascularización dentro y alrededor del tumor.
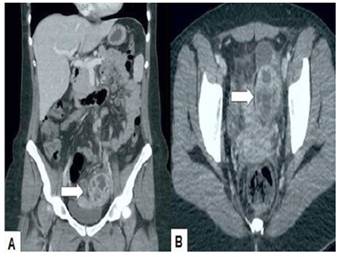
Figura 2 Tomografía computada. A) imagen axial y B) sagital. La flecha señala la tumoración multilocular, heterogénea, sólido-quística con matriz de intensidad mixta.
Los resultados de las pruebas sanguíneas presentaron aumento del contaje de leucocitos (12,000/L) y de la velocidad de sedimentación globular (45 milímetros en la primera hora). El resto de las pruebas de hematología, funcionalismo hepático y renal, amilasa, lipasa, perfil de coagulación electrolitos y examen de orina estaban dentro de límites normales. La concentración del marcador tumoral CA-125 era de 57 UI/L (valor normal menor de 35 UI/L). En vista de los hallazgos se decidió programar a la paciente para cirugía.
Durante la intervención se encontraron adherencias densas desde la masa hacia la pared lateral pélvica, fosa ovárica y asas intestinales. El útero estaba desplazado por tumoración anexial quística izquierda, de color blanco grisáceo y paredes gruesas, que drenaba líquido purulento fétido. El ovario derecho estaba ligeramente aumentado de tamaño e incluido dentro de las adherencias. El apéndice cecal aparecía normal y los ganglios linfáticos no eran palpables. En vista de las condiciones quirúrgicas y el deseo de la paciente, se realizó histerectomía total con ooforosalpingectomía bilateral y lisis de adherencias. La cirugía culminó sin complicaciones. La paciente fue dada de alta el cuarto día del postoperatorio en condiciones satisfactorias.
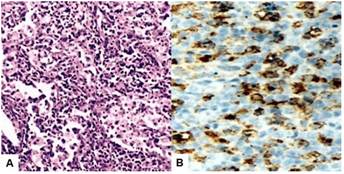
Al estudio anatomopatológico, la tumoración medía 6 x 5 centímetros y era de color blanco-amarillenta con porciones sólido-quísticas, hemorragia focal y pseudocápsula de grosor variable. La evaluación microscópica mostró inflamación crónica con agregados y láminas de macrófagos espumosos con abundante citoplasma, pequeñas vacuolas lipídicas y núcleos hipocromáticos, mezclados con linfocitos, células plasmáticas y células gigantes multinucleadas. Además, fibrosis densa e infiltrado celular inflamatorio, junto con vasos sanguíneos congestionados, sin revestimiento epitelial definido y tejido ovárico normal en la periferia. La pared de la trompa de Falopio contenía macrófagos espumosos mezclados con algunos linfocitos y neutrófilos. No se identificaron células tumorales / granulomatosas de células epitelioides. La inmunohistoquímica tuvo tinción positiva para CD68 mientras que CKAE1/AE3 fue negativa (Figura 3). Las tinciones de ácido-schiff periódico y ácido-resistente fueron negativas. El útero medía 10 centímetros de longitud x 5 centímetros de ancho, con superficie lisa y sin evidencia de lesiones. El anexo derecho estaba dentro de límites normales. El diagnóstico definitivo fue ooforosalpingitis xantogranulomatosa.
Discusión
La inflamación xantogranulomatosa del tracto genital femenino (también conocida como salpingitis xantogranulomatosa y fibroxantoma ovárico) es una forma rara de inflamación que puede afectar tanto a las trompas de Falopio como a los ovarios, ya sea de forma localizada o en su totalidad. Esto lleva a la aparición de una lesión similar a un tumor pélvico e invasión de los tejidos circundantes2. Existen descripciones de menos de 20 casos de afección xantogranulomatosa tubo-ovárica.
Existen teorías que asocian ciertas condiciones con la inflamación xantogranulomatosa. Entre estas teorías están la inflamación secundaria a enfermedad inflamatoria pélvica, radioterapia, endometriosis pélvica, uso de dispositivo intrauterino, alteraciones del metabolismo lipídico innato de los macrófagos y antibioticoterapia con eliminación inadecuada de microorganismos como Bacteroides fragilis, Proteus vulgaris, Escherichia coli, Staphylococcus aureus y Salmonella typhi5-8. También existen casos asociados a fallo ovárico prematuro, obstrucción intestinal, diverticulitis y posterior a embolización de la arteria uterina9. La respuesta inmunitaria insuficiente combinada con episodios de isquemia, necrosis y hemorragia podría llevar a acumulación de linfocitos, células plasmáticas y neutrófilos10.
La ooforosalpingitis xantogranulomatosa ocurre generalmente en mujeres en edad reproductiva y antecedentes de enfermedad inflamatoria pélvica con sintomatología de dolor abdominal crónico, masa palpable, anorexia, infertilidad, dispareunia, fiebre e irregularidades menstruales11. El órgano afectado sufre desorganización y su tejido es reemplazado por tumor mixto, blanco-amarillento, lobulado, bien circunscrito, que en ocasiones puede invadir órganos adyacentes, imitando una neoplasia pélvica maligna12.
No existen pruebas bioquímicas o de imágenes preoperatorias suficientemente precisas en los casos de ooforitis xantogranulomatosa. Los hallazgos de estudios por imágenes pueden simular una neoplasia ovárica maligna, debido a la presencia de tumoración anexial sólida, afectación tanto de los órganos adyacentes como del peritoneo pélvico. En la ecografía, el tumor puede medir entre 3 y 7 centímetros y la inflamación puede extenderse a los órganos vecinos. Además, las estructuras pélvicas y el peritoneo pueden presentar adherencias y distorsión de la anatomía, lo que aumenta aún más la sospecha de malignidad13. Los hallazgos en la resonancia magnética no están muy bien descritos en la literatura publicada. Las imágenes pueden mostrar múltiples nódulos intramurales con paredes engrosadas o lesiones quísticas septadas bien definidas que aparecen hiperintensas en las imágenes ponderadas en T1 y T2. Aunque este puede ser un hallazgo específico, no siempre es identificable. Por lo tanto, el diagnóstico final está basado en los hallazgos histológicos postoperatorios14.
Desde el punto de vista anatomopatológico, la estructura tubo-ovárica normal está destruida y es sustituida por infiltración de células espumosas mezcladas con linfocitos, células plasmáticas, neutrófilos, con o sin células gigantes multinucleadas (células gigantes de Touton)14. Los histiocitos espumosos (células de xantoma) tienen abundante citoplasma cargado de lípidos y aspecto vacuolado, responsables de la coloración en el examen macroscópico4,8. Las tinciones inmunohistoquímicas pueden ser útiles para establecer el diagnóstico son CD68 (células espumosas positivas), CD3 (linfocitos T), CD20 (linfocitos B) y kappa - lambda (ambos positivos en linfocitos B policlonales)5.
Esta condición puede ser difícil de diferenciar de otras condiciones, probablemente debido a su baja incidencia. Si el tumor tiene linfocitos focales dispersos, puede confundirse con linfoma o leucemia secundaria. Si los linfocitos están difusos con escasas células espumosas, puede imitar al carcinoma maligno de células pequeñas. Otros diagnósticos diferenciales de ooforosalpingitis xantogranulomatosa incluyen la tuberculosis e infecciones fúngicas, que pueden ser descartadas mediante cultivos y tinciones especiales para cada organismo. La malacoplaquia, que suele aparecer en el sistema urinario, es uno de los diagnósticos diferenciales de la inflamación xantogranulomatosa. Estas tienen cuerpos calcificados concéntricos citoplásmicos (cuerpos de Michaelis-Gutmann), que están ausentes en la inflamación xantogranulomatosa. Las tinciones inmunohistoquímicas ayudan a confirmar el diagnóstico4.
La ooforosalpingitis xantogranulomatosa puede ser letal al causar inflamación sistémica. Por lo tanto, el único tratamiento es la ooforectomía10,15. La biopsia por congelación puede ser útil en el diagnóstico y manejo transoperatorio, evitando cirugías innecesarias y extensas. Además, puede ayudar a descartar neoplasias malignas que pueden coexistir con la inflamación xantogranulomatosa1,10.
En conclusión, la ooforosalpingitis xantogranulomatosa es un proceso inflamatorio poco frecuente que plantea dilemas diagnósticos. Sus manifestaciones clínicas y características de estudios por imágenes pueden simular una neoplasia pélvica maligna, por lo que es necesario un alto índice de sospecha para su diagnóstico y hacer el diagnóstico diferencial en pacientes con tumoraciones ováricas quísticas complejas. El examen histopatológico es el estándar de oro para el diagnóstico. Se puede evitar la cirugía innecesaria y extensa utilizando los resultados de la biopsia por congelación.











 texto en
texto en