INTRODUCCIÓN
La vasa previa (VP) se describe como la presencia de vasos umbilicales que discurren sobre las membranas ovulares, por debajo del segmento inferior del útero y en inmediaciones del cuello uterino hasta 2 centímetros del orificio cervical interno (OCI). La prevalencia es variable, pero se estima en 1 de cada 2,000 a 5,000 nacidos vivos1). En los casos asociados con la inserción velamentosa del cordón umbilical, placenta succenturiata o placenta de inserción baja, la prevalencia aumenta y puede llegar hasta 1 de cada 50 casos. Al estar los vasos umbilicales desprovistos de la protección de la gelatina de Wharton, son susceptibles a la compresión. Por ello, la vasa previa se asocia a mal resultado perinatal cuando no es diagnosticada prenatalmente. Presentamos el primer caso de diagnóstico prenatal de VP tipo 3 reportado en el Peru, el cual por la morfología del vaso aberrante que forma la vasa previa es poco sospechado y frecuentemente soslayado en el diagnóstico prenatal.
COMUNICACIÓN DEL CASO
Una gestante multípara de 34 años sin cesáreas previas acudió por emergencia refiriendo contracciones uterinas. Tenía sospecha de placenta previa.
Al ultrasonido se evidenció gestación activa de 34 semanas 6 días con ponderado fetal de 2,110 gramos. Se halló inserción marginal del cordón umbilical y presencia de vasos umbilicales por delante de la presentación fetal.
Se realizó ecografía transvaginal, encontrando el borde placentario inferior a 10 mm del OCI (figura 1) y vasos umbilicales que discurrían por la membrana a 3 mm del OCI (figura 2). Se hizo reconstrucción 3D con Doppler para valorar la anatomía vascular, hallando una arteria y una vena descritas como un bucle cercano al OCI relacionadas con inserción marginal del cordón (figura 3). Se planteó el diagnóstico de vasa previa y placenta previa.
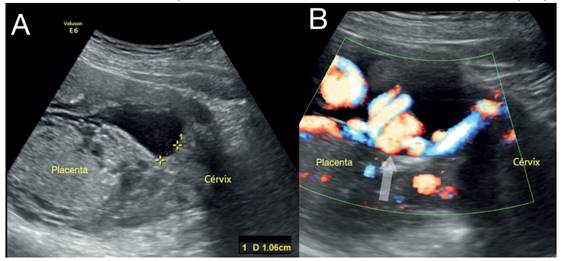
Figura 1 A: Placenta de inserción posterior, a 10 mm del OCI. B: Se observa la inserción marginal del cordón al uso del Doppler (flecha)
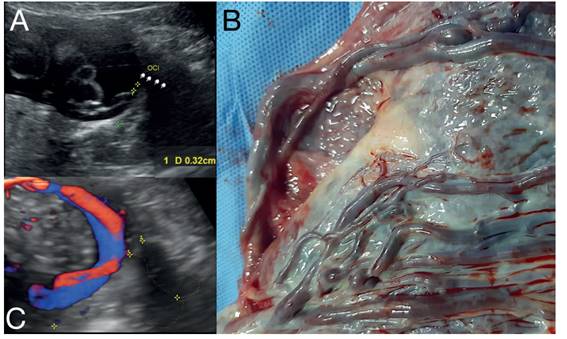
Figura 2 A: Se observa los vasos umbilicales en cercanía del orificio cervical interno; también es visible la inserción marginal del cordón. B: Imagen de la placenta en la cual se observa el recorrido de dos vasos (arteria y vena) por la membrana. C: Imagen con Doppler que muestra dos vasos (arteria y vena) en cercanías del cérvix, que se muestra delineado.
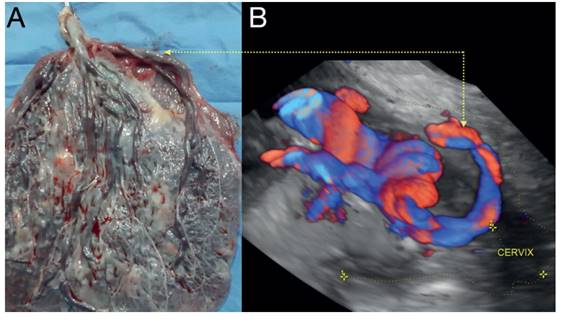
Figura 3 A: Macroscopia de la placenta donde se muestra claramente los vasos umbilicales (arteria y vena) que forman un búmeran hasta la inserción marginal de cordón recorriendo la membrana amniótica. B: Reconstrucción 3D con Doppler que muestra el bucle de los vasos umbilicales en cercanías del cérvix.
La paciente fue sometida a cesárea de emergencia por haber iniciado trabajo de parto, obteniéndose un recién nacido con Apgar 9-9 y buen resultado perinatal hasta los 6 meses de vida de seguimiento.
En el estudio macroscópico de la placenta se confirmó la vasa previa, notándose inserción marginal del cordón y un vaso aberrante que recorría la membrana en su cercanía por fuera del borde placentario, por lo cual se le catalogó como VP tipo 3 (figuras 2B y 3A).
DISCUSIÓN
La vasa previa (VP) es definida como la presencia de vasos fetales que atraviesan la membrana corioamniótica y que están a menos de 2 cm del orificio cervical interno (OCI). La etiología es controversial y son dos las teorías propuestas con respecto a la inserción velamentosa del cordón umbilical. La primera menciona que, a pesar de una adecuada implantación de los vasos umbilicales en la decidua basalis, con el crecimiento fetal se vuelve inadecuada, produciendo regresión en el corion frondoso que rodea la inserción. La segunda plantea que la inserción velamentosa modifica la decidua basalis dando como resultado que los vasos se extiendan hasta el margen de la placenta2).
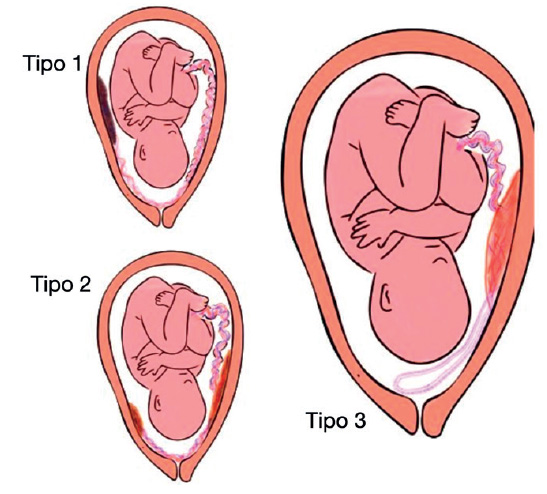
La clasificación mas aceptada se define por los hallazgos macroscópicos de la placenta en 3 tipos(3) (figura 4): Tipo 1, en el cual los vasos umbilicales cruzan desde la inserción velamentosa del cordón. Tipo 2, en el cual los vasos umbilicales que cruzan conectan los lóbulos de una placenta bilobulada o succenturiata. Tipo 3, cuando los vasos que cruzan describen una órbita en bumerán sin inserción velamentosa del cordón Figura 3. A: Macroscopia de la placenta donde se muestra claramente los vasos umbilicales (arteria y vena) que forman un búmeran hasta la inserción marginal de cordón recorriendo la membrana amniótica. B: Reconstrucción 3D con Doppler que muestra el bucle de los vasos umbilicales en cercanías del cérvix. o de placenta lobulada (Descripción realizada por Suekane(4) en dos casos en el 2020), como podemos apreciar en el caso presentado (figuras 2 y 3).
La búsqueda y diagnóstico de VP por ultrasonido se recomienda sea identificando la inserción del cordón umbilical (búsqueda de inserción velamentosa o marginal), descartando que la placenta presente lóbulos accesorios y realizar un ultrasonido transvaginal para la búsqueda de vasos placentarios en las cercanías del OCI. Además, el uso del Doppler para delimitar el trayecto de los vasos y poder diferenciarlos de vasos maternos que tienen ondas de flujo con frecuencia cardiaca distinta. Así también, la reconstrucción en 3D es de gran utilidad para la precisión de la anatomía de los vasos y su relación con el OCI (figura 3)(3,5,6).
La tasa de detección por ultrasonido publicadas oscila entre 53 y 100%, dependiendo en gran medida del año de realización del estudio, si fue retrospectivo y si se usó ultrasonido transvaginal o del Doppler en la búsqueda de la inserción de cordón7). El Instituto Americano de Ultrasonido (IAU) en Medicina (AIUM, por sus siglas en inglés) y el Colegio Americano de Obstetricia y Ginecología (ACOG, por sus siglas en inglés) recomiendan la evaluación de la inserción del cordón umbilical (velamentosa o marginal) en el segundo trimestre del embarazo, por vía abdominal y transvaginal usando el Doppler color, sugiriéndose realizar el seguimiento correspondiente a las 32 semanas de gestación ante la sospecha(8,9).
Los factores de riesgo asociados a la presencia de VP descritos en la literatura son: inserción velamentosa o marginal del cordón, placenta bilobulada o succenturiata y fertilización in vitro (prevalencia de 1 en 260)(8). Sin embargo, hasta 11% de casos no tienen factores de riesgo identificables(5). En el caso presentado, los factores fueron inserción marginal y placenta previa (figura 1).
La búsqueda de VP como estrategia ha demostrado ser costo-efectiva en los embarazos por FIV y cuando en el segundo trimestre se encontraron signos de sospecha como placenta previa, placenta de inserción baja, inserción de cordón velamentosa o marginal y placenta bilobulada o succenturiata(10).
El tipo 3 de VP ha sido recientemente descrito (2020). La serie de Kamijo(8) incluye esta clasificación y abarca el análisis retrospectivo de 10 años con 8,723 partos. Encontró 14 casos con VP, de los cuales se clasificaron 9 como tipo 1 y 5 como tipo 3 (36%); en ellas, el vaso aberrante involucrado en la VP fue único (arteria o vena). Los factores de riesgo identificados fueron en 3 casos la placenta con inserción baja en el segundo trimestre y en 2 la fertilización in vitro. El término de la gestación fue entre 35 y 37 semanas, excepto en un caso a las 33 semanas por sangrado vaginal.
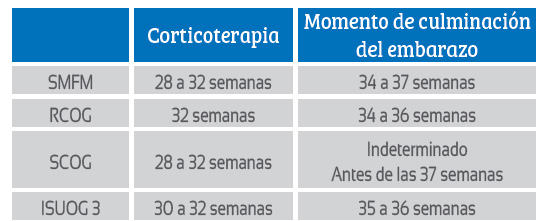
Con respecto al manejo, en la tabla 1 se muestra las diferentes recomendaciones de las diversas sociedades, en las cuales no se observa consenso sobre el momento que debiera realizarse la culminación de la gestación (sí hay consenso que debe ser por vía abdominal), momento de la corticoterapia y la necesidad de hospitalización previa para observación hasta el término de la gestación9,11).
El pronóstico de la VP está determinado por el diagnóstico oportuno por ultrasonido. En el metaanálisis de Zhang12 con 21 estudios incluidos, se demostró que el riesgo para óbito fetal y muerte neonatal es mucho más alto (25 veces más) en los casos en los que no existió diagnóstico prenatal (1/226 vs 32/118 para óbito fetal y 1/226 vs 25/118 para muerte neonatal). De la misma forma, la supervivencia neonatal intacta llega hasta el 97% en los casos con diagnóstico prenatal. Por el contrario, la morbilidad generada por hipoxia periparto puede llegar a ser 50 veces mayor en los casos sin diagnóstico prenatal.
En conclusión, la búsqueda de vasa previa en las pacientes que presentan factores de riesgo está plenamente justificado dadas las implicaciones en el pronóstico perinatal. Para ello, el uso del ultrasonido transvaginal y el Doppler son la mejor elección en el segundo trimestre.











 text in
text in