INTRODUCCIÓN
El neumomediastino espontáneo (NME) ó Síndrome de Hamman es una complicación secundaria al aumento de la presión intraalveolar que provoca la ruptura del alveolo y la salida del aire desde el árbol bronquial hacia el mediastino(1)y éste, a su vez puede propagarse hacia el tejido subcutáneo y excepcionalmente a nivel endotorácico, peritoneal e incluso al canal raquídeo1,2.
Fue descrito por primera vez en 1939 como un signo muy característico, pero no tan frecuente que consiste en la crepitación que ocurre concomitantemente con el latido cardiaco y que se percibe en la auscultación de la región anterior del tórax (signo de Hamman)3. Las condiciones predisponentes que se han descrito son las enfermedades pulmonares intersticiales y obstructivas crónicas , el asma bronquial, las bronquiectasias ,trauma y procedimientos en el tórax, ventilación mecánica, inhalación de tóxicos ,cuerpo extraño, tos exigente ,trabajo de parto y cáncer de pulmón .La posibilidad de desarrollar dicha patología es consecuencia de las infecciones respiratorias que cursen con tos intensa y den lugar a maniobras de valsalva forzadas, como es en el caso de la infección por coronavirus SARS-CoV-22,4.
CASO CLÍNICO
Se trata de un paciente varón de 43 años de edad, procedente de Lima, con antecedente de sobrepeso, niega tabaquismo y enfermedades pulmonares previas. Tuvo contacto epidemiológico directo cinco días previos con hermano que presentó infección por coronavirus.
Presenta un tiempo de enfermedad de quince días caracterizado por dolor faríngeo, malestar general, cefalea frontoparietal de moderada intensidad, fiebre, anosmia y ageusia ; recibió tratamiento ambulatorio con múltiples esquemas: claritromicina, hidroxicloroquina, ivermectina, levofloxacino (suspendido por reacción alérgica) y ceftriaxona endovenoso sin respuesta clínica hasta que hace cuatro días antes del ingreso hospitalario se agrega dolor torácico, tos exigente con expectoración verdosa y dificultad respiratoria progresiva, por estos motivos acude a emergencia CELIM- Hospital Nacional Edgardo Rebagliati Martins (HNERM), llegando con una saturación de oxígeno (Sat02) de 86%. Se planteó inicialmente como Insuficiencia respiratoria aguda y Neumonía atípica por COVID-19, requiriendo oxigenoterapia por máscara de reservorio. No hay antecedentes de procedimientos invasivos en el tórax.
Al examen físico: Presión arterial: 100/60 mmHg, Frecuencia cardiaca: 110 latidos por minuto, frecuencia respiratoria: 28 respiraciones por minuto, recibe oxígeno a 15 litros por minuto (Saturación de oxígeno:93%), en mal estado general, se palpa enfisema subcutáneo supraclavicular, lesiones papulares eritematosas en espalda y hombros.
Tórax: disminución del murmullo vesicular y crepitantes en ambas bases pulmonares.
Los exámenes auxiliares al ingreso mostraron: leucocitos 20,130; linfocitos:840; hemoglobina 13,3 gr/dl; plaquetas 1049,000; glucosa 87mg/dl; creatinina :1,09 mg/dl; fibrinógeno: 976mg/dl; Dímero D:0,46 ug/ml; CPK MB: 0,59; Troponina: 0,008; LDH :402 U/L; PCR :14,47 ng/ml; Ferritina: 1663 ng/ml. PaFiO2: 102.Lactato :1,2. Prueba rápida reactiva IgM. Prueba molecular PCR positivo para SARS-CoV-2.
Hemocultivos para gérmenes comunes con resultado negativo para crecimiento bacteriano.
La Tomografía de tórax mostró áreas de infiltrado alveolar en vidrio deslustrado, consolidados bilateral, con compromiso pulmonar del 50 %, además enfisema subcutáneo y neumomediastino (Figura 1yFigura 2).
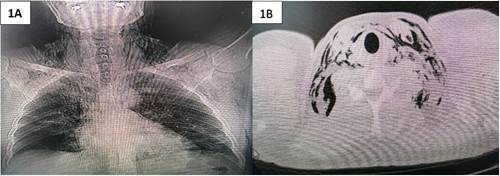
Figura 1 1A: radiografía de tórax muestra infiltrados pulmonares bilaterales y gas en tejido subcutáneo a nivel cervical. 1B: tomografía de tórax muestra enfisema subcutáneo cervical.
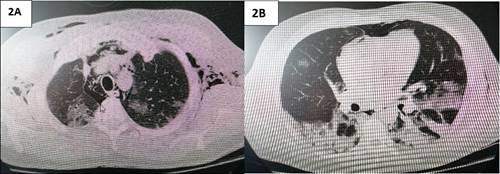
Figura 2 2A: tomografía de tórax muestra disección de enfisema subcutáneo a nivel torácico, axilar, neumomediastino e imágenes en vidrio deslustrado bilateral. 2B: tomografía de tórax muestra neumomediastino, bulas, áreas en vidrio deslustrado y consolidación marcada en las bases pulmonares.
Fue evaluado por el Servicio de Cirugía de tórax concluyendo que no requiere tratamiento ni procedimiento quirúrgico de especialidad, sólo manejo conservador y observación.
Recibió 250mg de metilprednisolona cada 24 horas por 5 días, enoxaparina 60mg cada 24 horas por vía subcutánea, Piperacilina Tazolbactan 4,5 gr cada 6 horas endovenoso por 10 días, oxigenoterapia en destete progresivo y monitoreo estricto de saturación de oxígeno.
Evolucionó favorablemente, sus controles a las 2 semanas mostraron: desaparición de gas en tejidos blandos a nivel cervical y mediastino, consolidaciones bilaterales evolutivas (Figura 3).
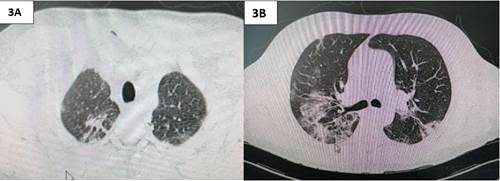
Figura 3 3A: tomografía de tórax muestra remisión de neumomediastino y enfisema subcutáneo a los 15 días. 3B: tomografía de tórax muestra consolidaciones pulmonares evolutivas con algunos tractos fibrosos.
Mejoría de analítica: hemograma con 8,726 leucocitos, linfocitos 1700, Hb: 12 gr/dl, plaquetas: 300,000; LDH 204 ng/ml; PCR <0,4 U/L; ferritina: 593 ng/ml.
Fue dado de alta después de 18 días, estable hemodinámicamente, afebril, con saturación de oxígeno en 97% y sin uso de oxígeno suplementario.
DISCUSIÓN
El neumomediastino es una patología poco frecuente y rara, con una incidencia de 1:44000 ingresos hospitalarios, es mucho más frecuente en varones jóvenes en más del 70%5, generalmente se origina por la migración de aire desde los alvéolos rotos al mediastino a través del efecto Macklin6.
Las manifestaciones radiológicas típicas en los pacientes con neumonía por SARS-CoV-2 consiste en la presencia de opacidades pulmonares bilaterales en vidrio deslustrado, de distribución periférica, consolidaciones y tromboembolias pulmonares en algunos casos5.
En el caso de nuestro paciente se usó ambulatoriamente varios medicamentos (antimicrobianos) sin eficacia demostrada en la actualidad y según un metaanálisis sólo el 3,5% de pacientes presentan coinfección bacteriana al ingreso y 15% durante la hospitalización y que más del 71% se le prescribió antibióticos, todo ello genera consecuencias como resistencia bacteriana, reacciones adversas y costos innecesarios7.
En una reciente serie de pacientes con COVID-19 indica que un 1% de los pacientes pueden desarrollar neumomediastino espontáneo como complicación(8)y aunque se desconoce el mecanismo exacto por el que se produce el neumomediastino espontáneo en la neumonía por SARS-CoV-2 , se le atribuye a la tos intensa ó maniobras de valsalva como responsable .En principio se considera un cuadro autolimitado y benigno , que responde favorablemente a medidas terapéuticas conservadoras en la mayoría de casos7, pero requiere observación y seguimiento continuo cuando existe una enfermedad pulmonar predisponente por la posibilidad de complicaciones cardiovasculares y respiratorias relacionadas. Por ello, es necesario seguir estudiando para conocer su significado pronóstico y en caso de convertirse en un marcador de progresión de enfermedad de infección por COVID-19, establecer medidas o recomendaciones específicas4,7.
CONCLUSIÓN
Este reporte de caso resalta las complicaciones pulmonares a tener en cuenta en pacientes con infección por COVID-19 como son la neumonía bilateral, coinfección bacteriana, sepsis, insuficiencia respiratoria y neumomediastino espontáneo. El tratamiento de este último es observación y seguimiento continuo más aún en aquellos pacientes con progresión de enfermedad.











 text in
text in 


