INTRODUCCIÓN
Los trastornos de la alimentación en las edades de lactancia y preescolar representan un reto de alta demanda de atención en la consulta pediátrica. Estos niños se caracterizan por comer lento y en cantidades insuficientes, y ser muy selectivos con los alimentos que ingieren.1,2. El Manual de Enfermedades Mentales 5ª edición (DSM 5) los define como fallo persistente para comer adecuadamente, conduciendo a un fracaso significativo para ganar peso o a pérdida peso en al menos un mes. Por las características del grupo etario, se ubican en la categoría de “trastorno por evitación/restricción de la ingesta de alimentos”. Estos no son atribuibles a una afección médica concurrente ni a otro trastorno mental, estos trastornos pueden ocasionar alteraciones en el estado nutricional y en el desarrollo de los pacientes3; de esta manera, aquellos trastornos cuyo inicio se asocia con otras entidades patológicas de origen orgánico quedarían excluidos.
Chatoor y cols. en 2002 propuso una categorización de estos trastornos en niños menores e igual a 5 años de edad, clasificándolos en: 1. Trastornos de estados de regulación, 2. Trastornos de reciprocidad o de vínculo, 3. Anorexia infantil, 4. Aversión sensorial a la comida, 5. Asociado a condiciones médicas específicas y 6. Postraumático. Estas categorías no son excluyentes y aún permanecen vigentes1. Evidentemente la definición de DSM 5 no incluye la categoría 5 de Chatoor, pero sí las otras.
Los trastornos de la regulación se definen como la dificultad de mantener un estado de alerta calmado a la hora de alimentarse. Es decir, pueden estar muy somnolientos o muy agitados o muy estresados, y esto causa problemas para alimentarse correctamente. Los trastornos de reciprocidad o vínculo identifican los problemas en la relación entre el niño y su cuidador, lo que resulta en mala alimentación. La anorexia infantil se caracteriza por falta de interés del niño por la comida, pero gran atención en explorar e interactuar con el medio; es decir, expresa problemas en la regulación externa para comer, generalmente mediada por experiencias emocionales y no por la sensación de hambre. En los trastornos por aversión sensorial el infante rechaza ciertas comidas por su apariencia, sabor, textura u olor, sólo ingiere comida de su preferencia o ya conocida. En los trastornos asociados a una condición médica concurrente, se cree que ésta causa estrés en el niño que reúsa continuar comiendo cuando ha iniciado. Los trastornos alimentarios postraumáticos ocurren cuando los niños tuvieron experiencias negativas como atragantamientos o conatos de ahogamiento con ciertos alimentos, lo que causa aversión a comer1,2. Estos trastornos afectan de un 20% a 80% a niños con problemas familiares asociándose a su desarrollo1,2.
FACES III es una escala para evaluar la cohesión y adaptabilidad familiar e integra conceptos de terapia familiar a partir de tres variables principales que definen el constructo: la cohesión, la flexibilidad y la comunicación; estas 2 últimas agrupadas en adaptabilidad. Se compone de 20 ítems, 10 de los cuales evalúan la cohesión y otros 10 la adaptabilidad mediante una escala tipo Likert de cinco puntos (4 Ponce-rosas). Su validez ha sido ampliamente documentada en español en diversos países de habla hispana, incluyendo México4-6.
La herramienta IMFeD se ha utilizado eficazmente en 11 países para identificar los desórdenes en la alimentación en los niños, y posteriormente ofrecer manejo nutricional. Los pediatras la han reportado como una herramienta muy fácil de usar7-9.
MÉTODOS
Diseño y estudio
Estudio descriptivo, transversal que se realizó en el servicio de pediatría de un Hospital de 2º nivel de atención del Instituto Mexicano del Seguro Social (IMSS) en Puebla, México.
Población y muestra
Se reclutaron niños menores de 5 años con trastornos de la alimentación no orgánicos, cuyos padres aceptaron contestar las escalas firmando además el consentimiento informado.
Procedimientos
A los padres de estos niños se les aplicó la herramienta IMFeD y la escala FACES III. Se eliminaron del estudio a los niños cuyos padres no completaron la respuesta de los cuestionarios. Se consideraron trastornos de la alimentación no orgánicos a todo fallo persistente para comer adecuadamente que conduce a un fracaso significativo para ganar peso o a pérdida de peso en al menos un mes, sin relación a problemas gastrointestinales o a la falta de alimento2.
RESULTADOS
Se reclutaron 105 pacientes menores de 5 años portadores de trastornos alimentarios no orgánicos. La edad media fue 30,42 meses (mínimo 2, máximo 60 meses, ±16,68 meses). La distribución por grupo etario es descrita en laTabla 1. En cuanto a la distribución por género, 57 pacientes (54,3%) fueron niños, y 48 (45,7%) fueron niñas.
Tabla 1. Trastornos alimentarios por edades.
| Edad | Frecuencia | Porcentaje |
|---|---|---|
| Menor de 1 año | 14 | 13,3 |
| De 12 a 23 meses | 26 | 24,8 |
| De 24 a 35 meses | 20 | 19,0 |
| De 36 a 47 meses | 22 | 21,0 |
| De 48 a 59 meses | 23 | 21,9 |
| Total | 105 | 100,0 |
De los trastornos alimentarios encontrados, el de mayor predominio correspondió a las aversiones sensoriales al alimento (61 pacientes, 58%), seguido de la anorexia infantil (56 niños, 53.3%), los trastornos de regulación (39, 37,1%), y finalmente los trastornos postraumáticos (19 pacientes, 18%).
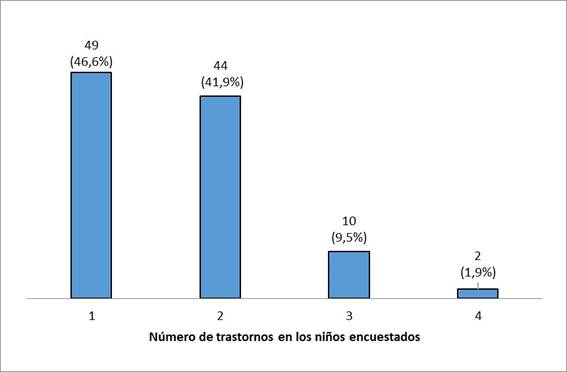
Si bien el mayor porcentaje corresponde a niños que tuvieron sólo un trastorno alimentario, lo más frecuente fue que los niños reportaran dos o más desórdenes alimentarios (56 pacientes, 53,3%) (Figura 1).
En cuanto a la evaluación de la funcionalidad familiar por la escala de FACES III, se encontró que, en el dominio de adaptabilidad familiar, del total de niños encuestados se identificaron 50 pacientes con familias caóticas (47,6%), 27 niños (25,7%) con familias flexibles, 16 (15,3%) con estructuradas y 12 (11,4%) con familias de adaptabilidad rígida.
De acuerdo a la cohesión familiar, 41 niños (39%) pertenecían a familias relacionadas, 25 pacientes (23,8%) a familias semirelacionadas, 21 (20%) a familias aglutinadas y 18 niños (17%) correspondieron a familias no relacionadas. La asociación de los trastornos alimentarios con los dominios de adaptabilidad familiar y cohesión familiar se ilustra en laTabla 2.
Tabla 2: Trastornos alimentarios y dominios de adaptabilidad y cohesión familiar.
| Trastornos alimentarios | ||||||
|---|---|---|---|---|---|---|
| Anorexia infantil | Aversión sensorial | Trastornos de regulación | Postraumático | Total | ||
| Adaptabilidad | Rígida | 10 | 22 | 6 | 3 | 21 |
| Estructurada | 10 | 10 | 3 | 0 | 23 | |
| Flexible | 10 | 19 | 12 | 1 | 42 | |
| Caótica | 26 | 30 | 18 | 15 | 89 | |
| Total | 56 | 61 | 39 | 19 | 175 | |
| Cohesión | No relacionada | 11 | 8 | 9 | 4 | 32 |
| Semirelacionada | 13 | 15 | 7 | 7 | 42 | |
| Relacionada | 19 | 23 | 15 | 4 | 61 | |
| Aglutinada | 13 | 15 | 8 | 4 | 40 | |
| Total | 56 | 61 | 39 | 19 | 175 | |
Al integrar ambos dominios de adaptabilidad y cohesión, se obtiene la evaluación integral de la funcionalidad familiar, como se ilustra en laTabla 3.
Tabla 3: Funcionalidad familiar en menores de 5 años.
| Adaptabilidad | ||||||
|---|---|---|---|---|---|---|
| Rígida | Estructurada | Flexible | Caótica | Total | ||
| Cohesión | No relacionada | 9 | 4 | 5 | 14 | 32 |
| Semirelacionada | 3 | 5 | 7 | 27 | 42 | |
| Relacionada | 3 | 6 | 22 | 30 | 61 | |
| Aglutinada | 6 | 8 | 8 | 18 | 40 | |
| Total | 21 | 23 | 42 | 89 | 175 | |
La correlación de la adaptabilidad familiar y los trastornos de alimentación registran una cifra de correlación de Spearman de 0,248 (p=0,011). La correlación entre cohesión familiar y trastornos de alimentación resultó de 0,87 (p=0,38).
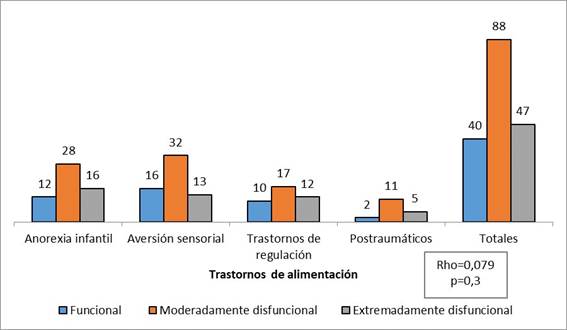
La gran mayoría de los pacientes de esta muestra reportaron pertenecer a familias moderadamente disfuncionales, tanto en valores totales como en su distribución por los trastornos encontrados (Figura 2). La correlación entre funcionalidad familiar y trastornos de alimentación resultó de 0,079 (p=0,30).
DISCUSIÓN
Cuando se habla de trastornos alimentarios en la infancia habitualmente se refiere a los presentados en la edad escolar y adolescencia. Sin embargo, los trastornos alimentarios en los niños menores de 5 años persisten como un campo poco explorado, pero de gran frecuencia en la demanda de atención pediátrica10. La incidencia reportada oscila entre 20 hasta 80% y no presentan predominio en cuanto a sexo2,9,10. En el presente estudio, la frecuencia fue muy semejante entre hombres y mujeres; no se encontró predominio significativo de algún grupo etario.
Después del trabajo de Chatoor y cols., Kerzner y cols. elabora otra propuesta de abordaje de estos trastornos dirigida específicamente a la identificación en la primera atención, basada en la percepción parental de la alimentación del niño. Define 3 categorías (niños con poco apetito, con ingesta selectiva y con miedo a comer) y en cada categoría considera la posibilidad de percepciones erradas de los padres. Además, requiere evaluar 4 estilos de alimentación establecida por el cuidador (responsable, controlador, indulgente y negligente)9,11. Estos estilos no fueron evaluados en este estudio, se utilizó la clasificación propuesta por Chatoor y cols., que está más enfocada en la experiencia de los niños1,9,11.
Se encontraron 4 de los 6 trastornos alimentarios identificados por Chatoor. Al utilizar los criterios del DSM 5 no se consideraron los desórdenes denominados como “asociados a condiciones médicas específicas”1,2. Ningún paciente reportó criterios coincidentes con los trastornos de la reciprocidad cuidador-niño, este hecho puede deberse al sesgo en el reporte de los padres por el temor a la evaluación por terceros de su calidad como tutor.
El trastorno por Aversión sensorial fue el más reportado en esta población (55%), es frecuente que a estos pacientes se les denomine como “comedores selectivos” (“choosy eaters” o “picky eaters”)12. Estos infantes pueden tener otros problemas sensoriales1,9. Este trastorno puede ser un indicador temprano de la llamada “desintegración sensorial”, lo que obligaría a descartar algunas patologías neuroconductuales13. La aplicación de la técnica “finger foods” permite al niño explorar y manipular los alimentos favoreciendo la aceptación de mayor variedad y fomenta precozmente la autoalimentación. La progresión de texturas en lactantes y preescolares debe ser de manera gradual de acuerdo al desarrollo motriz oral de cada niño. La textura inadecuada durante la introducción de alimentación complementaria puede provocar el rechazo de nuevos alimentos. Es recomendable poner a prueba la masticación3,9,13,14.
El segundo trastorno de la nomenclatura de Chatoor más frecuente en esta serie fue la anorexia infantil. Este desorden se presenta en niños de 6 meses a 3 años de edad. En ella los niños confunden el hambre con situaciones emocionales. Es frecuente que aprehendan la actividad de comer asociada a aburrimiento, sensación de soledad, frustración o enojo, lo mencionado afecta la regulación del hambre y la ingesta de alimentos en general, originando en algunos casos estancamiento ponderal e incluso alteraciones del desarrollo cognitivo1,9,10. En la muestra de este estudio más de la mitad de los pacientes reportó esta entidad.
Para reprogramar la ingesta alimentaria, la limitación del consumo de calorías líquidas evita suprimir el apetito y propicia una dieta sólida más variada. Algunos autores sugieren no sólo controlar el consumo de jugos, o de cualquier líquido, sino también ofrecer las bebidas al final de la comida. También se recomienda evitar comidas intermedias (“picoteos”), “menús a la carta” y establecer límites y horarios regulares9,14,15
Los trastornos asociados a estados de regulación también reportaron alta frecuencia en esta población. Ello generalmente infiere problemas en la crianza, como en la introducción de hábitos alimentarios como horario, estímulos sensoriales no relacionados con la alimentación, etc. Para estos desórdenes es útil el manejo centrado en la educación y modificación de la conducta con un enfoque psicosocial, ambiental y con asesoramiento familiar. De las terapias conductistas la más eficaz es la de aversión suave o reforzamiento negativo con mayor atención de los padres hacia los niños. Es importante propiciar la mejoría de la relación entre el cuidador, que generalmente es la madre, y el hijo1,2,9,11.
Los criterios diagnósticos para desórdenes alimenticios postraumáticos son: rechazo del alimento luego de evento traumático relacionado con esófago u orofaringe, eventos con un intenso estrés, estrés frente a la alimentación, resistencia a ser alimentado1. Sólo una décima parte de esta serie reportó esta entidad.
Algunos reportes han mostrado que los niños aprenden a aceptar ciertos alimentos por observación directa de personas cercanas8,9,11; ello refuerza la idea de que la crianza cumple un papel preponderante en la presencia de estos desórdenes.
La educación alimentaria en la familia es un factor importante en la formación de las prácticas alimentarias. Es recomendable la participación del niño en la mesa familiar, donde debe tener la oportunidad de interactuar con sus padres y/o hermanos. De esta forma, la familia puede conducir la adquisición de hábitos alimentarios saludables9,11,14-16.
Vázquez-Garibay y cols. demuestra que la disfunción familiar fue un factor de riesgo asociado a déficit en talla para la edad como una expresión de desnutrición crónica15.
Es importante la identificación de la funcionalidad de la dinámica familiar debido a que los niños dependen totalmente de otras personas;9-11sin embargo, no existen estudios que asocien los trastornos de la alimentación con alteraciones en la funcionalidad familiar.
Pero también es por lo mismo que los niños de familias caóticas registran mayor riesgo de presentar estos trastornos. Las familias con adaptabilidad caótica fueron las más frecuentes en esta serie, casi la mitad de casos (Tabla 2). La asociación de la adaptabilidad familiar con los desórdenes alimentarios resultó leve a regular en esta serie.
En este trabajo, en cuanto a la cohesión familiar, las familias relacionadas y semirrelacionadas fueron las más frecuentes; ambas categorías reportaron en conjunto más del 60% de los casos (Tabla 2). Este factor actuaría como protector si se interviene para favorecer la detección oportuna de los trastornos alimentarios15-18.
En el presente estudio se encontró una correlación entre cohesión familiar y los trastornos de alimentación casi perfecta, pero no significativa; una muestra más numerosa podría aclarar este aspecto. Sin embargo, al integrar la evaluación de la funcionalidad familiar con los 2 dominios de FACES III, la correlación con los trastornos alimentarios resultó muy débil y no significativa, ya que en este trabajo sólo se aplicó FACES III al padre que acompañaba al paciente a la consulta. Se ha sugerido la aplicación a 2 o más miembros de la familia para optimizar la evaluación de la funcionalidad del sistema familiar5, ello podría mejorar la correlación con los trastornos alimentarios del niño.
Los niños encuestados se reclutaron en atención ambulatoria de un hospital de 2º nivel de atención. Como ya se mencionó al adecuar la definición de Chatoor con los criterios del DSM 5, en esta serie no se consideraron los trastornos asociados a entidades patológicas1,2. En estos niños el abordaje también dependerá de la patología de fondo9,11, siendo este antecedente muy importante, pues entidades tan frecuentes como por ejemplo reflujo gastroesofágico, anemia y otros pueden presentar desórdenes de alimentación. Este puede ser uno de los mecanismos por los cuales se asocia a reducción del crecimiento, como se ha demostrado9,11,14,17.
Llama la atención que lo más frecuente en esta serie es que los niños cursen con dos o más desórdenes alimentarios, hasta 53%. Esta frecuencia es muy similar a la de los niños con sólo un trastorno (Figura 1) y esto puede explicarse por los múltiples factores causales de los trastornos alimentarios; por consiguiente, los médicos de atención primaria y de segundo nivel están en posición privilegiada para detectar problemas oportunamente e iniciar acercamientos terapéuticos18-20.
A la luz de los presentes hallazgos, se pueden inferir un par de hechos, en primer lugar, muchos trastornos presentes en los menores de 5 años fueron omitidos al estar asociados a enfermedades específicas, por lo tanto la frecuencia en una unidad de primer nivel de atención podría ser mucho mayor. En segundo lugar, no es habitual que exista un grupo interdisciplinario para el manejo de estos desórdenes en menores de 5 años, lo cual es frecuentemente necesario1,9-11. De inicio, la poca cultura para detectarlos y tratarlos podría ser un factor para que se desarrolle más de un trastorno en el mismo paciente, por lo que es imprescindible valorar estrategias de detección oportuna y manejo interdisciplinario del niño menor de 5 años con algún trastorno de la alimentación11,20; y en un estudio con mayor población se podrían obtener datos sobre trastornos de reciprocidad.
A pesar que Chatoor y cols. reporta esta clasificación en 2002, en México este campo es poco estudiado; ello abre una ventana de oportunidades para su diagnóstico, estudio y tratamientos adecuados a la población mexicana.
CONCLUSIÓN
De acuerdo a los resultados del presente estudio, se concluye que los trastornos de alimentación no orgánicos en menores de 5 años más frecuentes son los de aversión sensorial y anorexia infantil. Los casos se correlacionan levemente con la adaptabilidad familiar. Se presentan con mayor frecuencia en niños que pertenecen a familias con adaptabilidad caótica. No se comprobó la correlación con la cohesión familiar ni con la funcionalidad familiar integrada. Es muy frecuente identificar dos o más trastornos de la alimentación en el menor de 5 años.











 texto en
texto en