INTRODUCCIÓN
El Sindrome de Posner Schlossman (SPS) o crisis glaucomatociclítica, es una enfermedad poco frecuente que se caracteriza por presentar ataques recurrentes de uveítis anterior no granulomatosa y presión intraocular (PIO) elevada (hipertensión ocular). Este es frecuentemente clasificado como un glaucoma inflamatorio secundario1,2,3.
Las principales manifestaciones clínicas del SPS son la PIO elevada y la visión borrosa, con tendencia a afectar a pacientes entre 20 y 50 años, más a menudo hombres que mujeres. Los episodios son unilaterales, aunque en el 50% de los pacientes hay afectación del otro ojo en algún momento. Los intervalos entre ataques varían, pero normalmente se van alargando con el tiempo1,4.
Se ha investigado la etiología del SPS en algunos estudios, los cuales indicaron que el SPS puede estar asociado con la infección por citomegalovirus (CMV), susceptibilidad genética, citocinas inflamatorias y disfunción del endotelio vascular. Entre estos, la infección por CMV se considera un factor de riesgo vital para el SPS5,6.
El diagnóstico del SPS es intrínsecamente difícil. La sutileza de algunas características de la uveítis anterior de bajo grado y la naturaleza de corta duración de cada ataque hace que sea difícil de diagnosticar. El SPS debe diferenciarse del glaucoma agudo de ángulo cerrado, el glaucoma primario de ángulo abierto, el glaucoma uveítico y la iridociclitis heterocrómica de Fuchs7. El tratamiento para el SPS tiene como fin controlar la inflamación y la elevación de la PIO. Sin embargo, algunos pacientes no responden a los corticosteroides o medicamentos antiglaucomatosos. En estos casos, se necesita una cirugía para reducir la PIO y de esta forma prevenir la progresión de los defectos del campo visual y el daño al nervio óptico3,8.
Este caso se refiere a un paciente con antecedente de ataques de SPS, que inicialmente recibió tratamiento médico antinflamatorio y antiglaucomatoso máximo, pero al no haber respuesta se requirió tratamiento quirúrgico.
Caso Clínico
Presentamos el caso de un varón de 42 años que acude por disminución de la agudeza visual, fotobobia, halos alrededor de las luces y dolor intenso en su ojo izquierdo (OI) desde hace 5 días. El paciente refiere que dichos síntomas se vienen presentando desde hace 4 años en forma leve y transitoria, por lo que no ha requerido medicación.
Como antecedente oftalmológico, el paciente fue operado por un trauma ocular en su ojo derecho (OD) hace aproximadamente 30 años, con una posterior mala evolución de dicho ojo.
En la exploración oftalmológica, presenta una agudeza visual corregida de no percepción de la luz en el OD y de 20/70 en el OI. La PIO fue de 15 mmHg en el OD y de 50 mmHg en el OI. En la exploración de segmento anterior con lámpara de hendidura en el OD, se evidenció una opacidad corneal extensa de predominio central de aspecto gris blanquecino con depósitos estromales, que no permitían ver otros detalles del segmento anterior; en el OI, se evidenció edema corneal leve, con presencia de precipitados queráticos finos en 1/3 medio y 1/3 inferior del endotelio corneal, no atrofia, ni heterocromía del iris, reacción en cámara anterior: Tyndall y Flare (1+), cámara anterior amplia, opacidad de cristalino NO1 NC1 C2 P1, inyección cilio-conjuntival en 360° (Figura 1). A la gonioscopía, el OD no pudo ser evaluado por la opacidad corneal, en el OI se evidenció ángulo abierto (Shaffer grado IV). En el examen de fondo de ojo, el OD no pudo ser evaluado por la opacidad de medios, en el OI se evidenció una papila de bordes definidos, excavación de 0.4, con rechazo nasal de los vasos centrales, con brillo macular conservado, sin signos de inflamación en segmento posterior (Figura 2).
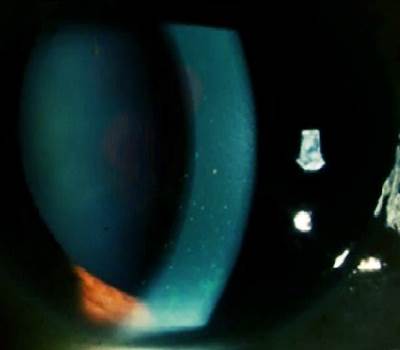
Figura 1: Al examen con lámpara de hendidura se evidencian precipitados queráticos finos en 1/3 medio y 1/3 inferior del endotelio corneal del OI. (Fuente: Historia clínica)
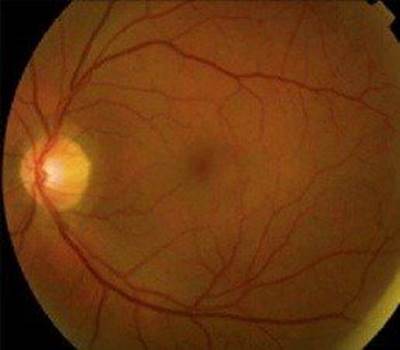
Figura 2: Al examen de fondo de ojo se evidencia una papila de bordes definidos, excavación de 0.4, con rechazo nasal de los vasos centrales. (Fuente: Historia clínica)
Se realiza exploración del campo visual con el programa 24-2 del analizador del campo visual de Humphrey, que puso en evidencia en el OI la presencia de un escalón nasal (Figura 3).
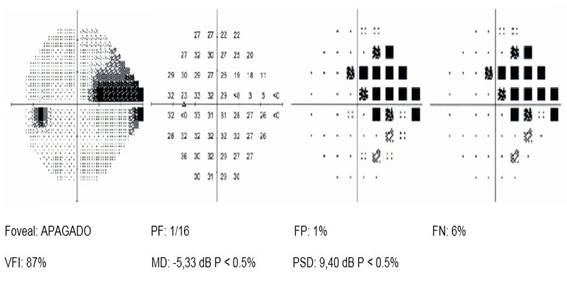
Figura 3: Campo visual de OI, donde se evidencia la presencia de un escalón nasal. (Fuente: Historia clínica)
Se solicitaron exámenes de laboratorio: hemograma, reactantes de fase aguda, anticuerpos antinucleares, factor reumatoide, serología para toxoplasmosis, serología para citomegalovirus, serología para sífilis, serología para VIH, serología de HTLV 1 y 2, serología para hepatitis, los cuales resultaron normales.
Por todo lo anterior se hace el diagnóstico de Sindrome de Posner - Schlossman y se inicia tratamiento médico con Acetazolamida (250mg) 1 tableta cada 8 horas, Brimonidina (0.2%) 1 gota cada 12 horas, Dorzolamida (2%) 1 gota cada 8 horas, Timolol (0.5%) 1 gota cada 12 horas y Prednisolona (1%) 1 gota cada 4 horas en el OI. Se reevalúa a las 48 horas de iniciado el tratamiento médico, paciente refiere que la sintomatología no ha mejorado, se constata la disminución de la PIO a 40 mmHg y la persistencia de signos inflamatorios en segmento anterior del OI. Se agrega Manitol (20%) 250 ml cada 8 horas por vía endovenosa. Se realiza nueva evaluación a los 5 días de iniciado el tratamiento médico y se constata una disminución de la PIO a 30 mmHg en OI, por consiguiente se evidencia que no se tuvo una respuesta adecuada al tratamiento médico máximo.
Ante esta situación se decide colocar un dispositivo de drenaje y extraer la catarata del OI. Se realiza tratamiento quirúrgico mediante implante de válvula de Ahmed, facoemulsificación y colocación de lente intraocular en OI.
En el postoperatorio, la PIO estuvo normal, sin ningún medicamento farmacológico. A la semana del tratamiento quirúrgico se obtiene una agudeza visual de 20/25 con correctores y una PIO de 10 mmHg con alivio clínico de los síntomas oculares en el OI.
El seguimiento se realizó inicialmente una vez por semana, luego mensualmente, La PIO se mantuvo normal sin ningún medicamento farmacológico durante más de 6 meses después de la cirugía, sin ataques de SPS.
DISCUSIÓN
El Sindrome de Posner - Schlossman es un trastorno infrecuente, una forma de uveítis anterior con hipertensión ocular, de mayor prevalencia en varones entre 20 y 50 años9, características que se corresponden con nuestro paciente, quien tenía 42 años de edad y presentó el cuadro clínico característico de esta enfermedad.
El síndrome de Posner - Schlossman tiene algunas características clínicas de glaucoma y uveítis, como la hipertensión ocular y la presencia de precipitados retroqueráticos10. Estos signos inflamatorios (precipitados retroqueráticos y reacción en cámara anterior) y la presión intraocular marcadamente elevada fueron descritos en la presentación inicial del cuadro clínico de nuestro paciente.
El diagnóstico temprano y el tratamiento adecuado podrían disminuir el riesgo de glaucoma avanzado. Los ataques frecuentes de hipertensión ocular son particularmente peligrosos porque pueden afectar fácilmente la visión al causar defectos progresivos del campo visual. Por lo tanto, el control de la PIO es el objetivo más importante del tratamiento1,10.
El tratamiento inicial para el SPS es un régimen combinado de fármacos antiinflamatorios y antiglaucomatosos. Un corticosteroide tópico suele tener éxito en el control de la inflamación. Por lo general, la hipertensión ocular se normaliza con el control de la inflamación. Los β-bloqueantes tópicos y/o los inhibidores de la anhidrasa carbónica son los fármacos de elección en los pacientes con SPS. La eficacia de los análogos de prostaglandinas en el SPS no está bien establecida. Los α2-agonistas también pueden representar una buena opción terapéutica. Si los ataques del SPS muestran una mayor frecuencia y las fluctuaciones de la PIO son significativas con los ataques, puede estar indicada una intervención quirúrgica10,11. La técnica más comúnmente indicada es la cirugía filtrante (Trabeculectomía), sobre todo en pacientes con ataques recurrentes y picos de PIO, con daño en el nervio óptico y defectos en el campo visual12. Otra técnica también utilizada es las cirugía de implante de dispositivo de drenaje valvulado, que en muchos estudios es considerado como la cirugía de primera línea preferidas en el tratamiento de los glaucomas uveíticos13,14. Nuestro paciente recibió tratamiento médico máximo, lo que resultó insuficiente para el control de la PIO, por lo que finalmente se realizó una intervención quirúrgica, colocando un dispositivo de drenaje valvulado (válvula de Ahmed).
El SPS es conocido como una enfermedad ocular autolimitada con pronóstico benigno, pero el deterioro glaucomatoso de la función visual en algunos pacientes es cada vez más reportado, por lo tanto, el diagnóstico temprano y el tratamiento adecuado del SPS podría disminuir el riesgo de progresión a un glaucoma avanzado15,16.
CONCLUSIÓN
El Sindrome de Posner - Schlossman o crisis glaucomatociclítica es una enfermedad rara, caracterizadas por ataques recurrentes de uveítis anterior e hipertensión ocular. El SPS suele tener una buena respuesta al tratamiento médico, pero como se observó en el presente caso, la PIO no se logró controlar, por lo que se requirió realizar una intervención quirúrgica, logrando una buena evolución clínica posterior a esta. La naturaleza episódica y recurrente del SPS requiere un seguimiento estricto, por lo tanto, los pacientes con SPS deben tener una evaluación regular de la agudeza visual, el campo visual y la PIO.











 texto en
texto en 


