INTRODUCCIÓN
El nefroma mesoblástico congénito (NMC), también llamado hamartoma renal fetal, hamartoma leiomiomatoso o mesenquimal, es un tumor de buen pronóstico, a excepción de la estirpe celular1. Descrito por primera vez por Bolande en 1967, como un tumor distinto al nefroblastoma por su histología, tratamiento y pronóstico2. Representa el 3 a 5% de todos los tumores renales en pediatría3, con mayor frecuencia en recién nacidos e infantes menores de 3 meses2. La recurrencia local y metástasis es de 5% en el primer año4.
El origen es probablemente por la proliferación nefrogénica mesenquimal5. El NMC tiene una sobrevida de 85% a los 5 años. La metástasis es local con mayor frecuencia, seguida de compromiso pulmonar, hepático, cerebral y cardiaca. La sobrevida después de la recurrencia o con metástasis es de 57% a los 5 años6.
CASO CLÍNICO
Se presenta el caso clínico de una lactante de 54 días de vida, nacida de parto a término, sin antecedentes, procedente de Ancash. Referida a la institución con diagnóstico de masa renal derecha en la ecografía prenatal durante el tercer trimestre. La madre es una mujer joven sin antecedentes de importancia ni hábitos nocivos. En la evaluación física de la paciente se palpa una masa en flanco derecho, no móvil ni dolorosa. Los laboratorios no mostraron alteraciones, ni presentaba otra sintomatología. En la ecografía se confirma una tumoración heterogénea de bordes regulares en 1/3 superior de riñón derecho. (Figura 1a)
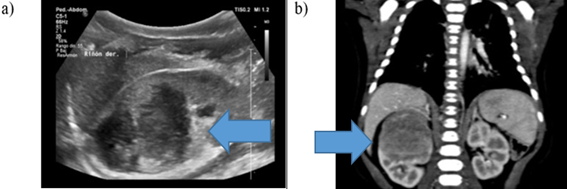
Figura 1: Estudio de imágenes: a) Ecografía renal: tumoración heterogénea de bordes regulares en 1/3 superior de riñón derecho. b) TAC abdominal con contraste: lesión expansiva de densidad discretamente heterogénea, de 41mm x 35mm x 36mm.
Se realizó una tomografía computarizada donde se evidencia una lesión expansiva de densidad discretamente heterogénea, localizada en la mitad superior del riñón derecho, de 41mm x 35mm x 36mm (DL x DAP x DT). La masa se encontraba confinada al parénquima renal, alcanzando la pelvis renal con leve ectasia piélica y escasa vascularidad sin captación significativa del contraste ni calcificaciones internas en el tumor. El riñón derecho presenta una variante anatómica con dos venas renales derechas. (Figura 1b)
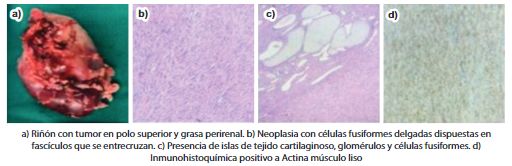
Se presentó en el Comité de Oncología de la Institución y se decidió realizar nefrectomía radical derecha, extrayéndose la pieza sin complicaciones, siendo dada de alta a los 9 días de la cirugía. En el servicio de anatomía patológica se recibe el riñón derecho, glándula suprarenal derecha y uréter derecho. La tumoración mide 4.2cm x 3.9cm x 3cm, localizado en 2/3 superiores de riñón derecho, de color blancogrisaceo, aspecto fibroso y mixoide, sin necrosis, ni hemorragia, representando el 50% del volumen renal derecho.
La microscopía informó NMC, variante clásico, con infiltración de cápsula renal, grasa perirenal, pelvis renal y fascia de gerota. La vena renal, seno renal y borde quirúrgico del uréter se encontraban libre de neoplasia. La inmunohistoquímica informa WT-1 y Desmina negativa, actina y vimentina positiva y Ki-67 de 2%. (Figura 2)
La paciente no recibió quimioterapia neoadyuvante ni coadyuvante y es controlada en consultorio externo, sin presentar complicaciones quirúrgicas ni recidiva, con una sobrevida hasta el momento mayor de 3 años.
DISCUSIÓN
Aproximadamente el 5% de los tumores perinatales surgen del riñón. El NMC es el segundo tumor en frecuencia después del tumor de Wilms durante el primer año y es el más común en los primeros 6 meses de edad,2como lo fue el caso de la paciente con 2 meses de vida. A diferencia de los publicado por Geramizadeh, con pacientes de edad entre los 18 meses a 11 años7.
Existen 3 tipos histológicos: clásico (24%), celular (66%) y mixto (10%), siendo el clásico de mejor pronóstico4. Intraútero se manifiesta con polihidramnios e hidrops fetal, asociado a parto prematuro e hipercalcemia5. E cuadro clínico se presenta como masa palpable en flanco (31.8%), hematuria (27.3%), dolor lumbar (22.7%) e hipertensión por aumento de renina8, puede presentar hipertensión pulmonar y falla cardiaca9.
Es más frecuente en el sexo femenino8, difiriendo a los resultados encontrados por Pachls, donde predominaba el sexo masculino10. El diagnóstico diferencial es con el tumor de Wilms, el tumor estromal metanéfrico y el sarcoma de células claras del riñón, cursando con peor pronóstico1. La ecografía obstétrica permite el diagnóstico intraútero2. Mientras que la tomografía axial computarizada de abdomen permite realizar el diagnóstico, así como diferenciar entre los tipos histológicos5.
El tratamiento inicial es quirúrgico a excepción de aquellos pacientes con alta sospecha de histología celular y mayores de 3 meses, donde la quimioterapia está indicada desde el preoperatorio4. Asimismo, cuando los tumores son de mayor tamaño, la quimioterapia permite una reducción, con menor riesgo de complicaciones en el intraoperatorio2. La quimioterapia coadyuvante está indicada en aquellos pacientes con resección tumoral incompleta o ruptura del tumor durante su excéresis, así como en recurrencia local y metástasis.
Existen 3 variantes histológicas del NMC: clásica, celular y mixta. El tipo clásico se caracteriza por ser un tumor sólido y firme con presencia de cápsula y células fibroblásticas, con baja actividad mitótica y abundante depósito de colágeno. El tipo celular con largas áreas hemorrágicas con componente necrótico, alta actividad mitótica, invasión de grasa periférica y tejido conectivo11. En la inmunohistoquimica, el NMC cursa con vimentina y actina de tejido liso positivo, la desmina y CD 34 negativa12.
La anatomía patológica de la paciente informó histología tipo clásica con bordes quirúrgicos libres de tumor. Actualmente la paciente se encuentra libre de enfermedad, sin recurrencia luego de 3 años de la cirugía. A diferencia de lo publicado por Jehangir, con una recurrencia de hasta 71% y metástasis de 42% en paciente con histología tipo celular, siendo este un factor de riesgo13.
Los factores de mal pronósticos reportados son la edad mayor de 3 meses, bordes quirúrgicos positivos, variante histológico celular y ruptura del tumor durante su excéresis14. La paciente no presentó ninguno de estos factores.
CONCLUCIONES
El NMC es un tumor de baja incidencia, más frecuente en recién nacidos y lactantes menores de 3 meses. Los factores de buen pronóstico permiten una mayor sobrevida. El tratamiento inicial es quirúrgico, a excepción de pacientes que presentan factores de riesgo.
La evaluación integral, identificar los signos de alarma y la intervención precoz, son factores que favorecerán la sobrevida en pacientes pediátricos con tumor sólido abdominal, es por ello la importante de conocer esta patología.











 texto en
texto en