Estimado Editor,
La pandemia del COVID-19 ha afectado negativamente a otros programas de prevención y de control de enfermedades que podrían llegar a causar más muertes que el propio coronavirus1, a la vez que tiene consecuencias sustanciales para otros dominios, tal como el impacto social: disminuyendo el crecimiento económico y aumentando las tasas de desempleo, pobreza e inseguridad alimentaria.
El contexto de la pandemia generó una preocupación particular por la prestación regular de servicios de salud, ya que los recursos humanos y de infraestructura para la atención médica se trasladaron a servicios relacionados con la COVID-19, por tal motivo, los pacientes con problemas de la salud no relacionados a la COVID-19 se encontraron en abandono al no tener acceso a los servicios de atención médica2. En consecuencia, las medidas de control y las vigilancias epidemiológicas de tuberculosis (TB) se vieron afectadas, lo que produciría un aumento en el número de casos3.
El Perú es uno de los países con mayor incidencia de tuberculosis, tanto sensible como resistente, en el mundo. Si bien las medidas de salud pública adoptadas en el país han mejorado la atención, diagnóstico y manejo de personas afectadas con TB (PAT), aún existen limitaciones en el control de la enfermedad, especialmente en la TB multidrogorresistente (MDR), personas privadas de la libertad (PPL) y personas que viven con VIH (PVVS), tal como lo refieren Guin et al.4.
Según datos del Banco Mundial, entre 40 y 60 millones de personas habrán caído en pobreza extrema en el 2020 como resultado de la COVID-19, conociendo la estrecha relación de la pobreza con la TB, es esperable un aumento de la prevalencia e incidencia a mediano y largo plazo1.
Tanto la COVID-19 como la TB afectan el sistema respiratorio, principalmente los pulmones, y tienen síntomas similares como tos, fiebre y dificultad para respirar, aunque la gravedad y la duración de los síntomas son variados1. Pero, la COVID-19 ha superado a la TB como la enfermedad infecciosa con mayor tasa de mortalidad por día5. Las comorbilidades como enfermedad renal crónica, diabetes, cáncer de pulmón y enfermedad pulmonar obstructiva crónica (EPOC), en especial la secundaria a tabaquismo, tienen un mayor riesgo de hospitalización y de muerte cuando estas se relacionan con COVID-19 y/o TB6. Una medida de prevención para evitar la propagación del SARS-CoV-2 fue el aislamiento social obligatorio en casa, sin embargo, esta medida podría facilitar la transmisión de TB, a causa del contacto prolongado en el hogar7.
Durante la época de pandemia del COVID-19 (2020-2021), en la Unidad Especializada de Tuberculosis (UNET) del servicio de Neumología del Hospital Nacional Dos de Mayo, se pudo apreciar un incremento mayor al doble de la prevalencia de pacientes hospitalizados con Diabetes Mellitus tipo 2 (DM2) y TB (Figura 1) en comparación a los periodos previos a la pandemia (2015-2019); lo que se podría explicar como efecto secundario al mal control de la enfermedad, diagnóstico tardío y seguimiento inadecuado de las enfermedades crónicas, debido al funcionamiento insuficiente del primer nivel de atención8.
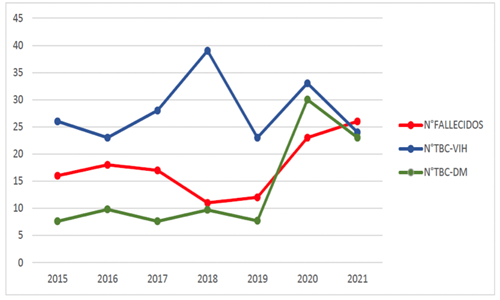
Figura 1. Frecuencia anual de casos hospitalizados por tuberculosis y diabetes mellitus tipo 2 (línea verde), tuberculosis y VIH (línea azul), fallecidos por tuberculosis (línea roja)
El promedio de captación de sintomáticos respiratorios disminuyó en un 46.8% durante el periodo de la pandemia, en comparación al periodo pre pandemia (Figura 2); sin embargo, no se encontró alteración en el porcentaje de baciloscopías positivas cuando comparamos el periodo previo a la pandemia (3.7%) con el periodo de la pandemia (3.8%). Además, evidenciamos que no hubo alteración del promedio de hospitalizaciones de pacientes con TB MDR9.
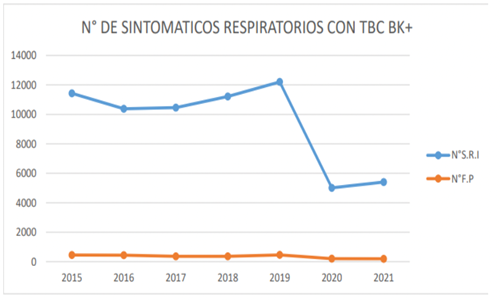
Figura 2. Frecuencia anual de captación de sintomáticos respiratorios (línea azul) y frecuencia anual de frotis positivo a M. tuberculosis (línea naranja)
Por último, el promedio de fallecidos hospitalizados por tuberculosis se incrementó en un 60% durante la pandemia (Figura 1), en comparación al periodo previo; lo cual se debería al diagnóstico tardío de la enfermedad y a su hospitalización por complicaciones severas, como meningoencefalitis (MEC) TB y TB con insuficiencia respiratoria10.
Hoy, dos años después de iniciada la pandemia en el Perú, el ambicioso reto es mitigar sus efectos, sin descuidar las enfermedades preexistentes, sobre todo recordando que ambas infecciones comparten determinantes sociales de la salud, relacionadas a la pobreza, que hoy en día se habrían incrementado después del confinamiento en todo el Perú.
Asimismo, cualquier inversión realizada en el manejo del coronavirus debe aprovecharse para la atención de pacientes con TB; citando como ejemplos el aislamiento social efectivo, lavado de manos y uso de mascarilla obligatorio en lugares públicos cerrados. De igual manera, la implementación de nuevos laboratorios moleculares para optimizar y agilizar el diagnóstico de TB en el futuro. La situación actual está cambiando radicalmente la forma en que manejamos la TB en el futuro inmediato y desenmascarando vulnerabilidades; es necesario retomar el rumbo, a fin de evitar una crisis sanitaria sin precedentes11.











 texto en
texto en 


