INTRODUCCIÓN
Las intoxicaciones representan una de las principales patologías en los servicios de urgencias de adultos y pediátricos, las cuales requieren atención inmediata en la sala de urgencias. En Estados Unidos de América (EE.UU.) se reportan más de dos millones de exposiciones a sustancias tóxicas por año, en niños menores de cinco años la tasa de exposición a tóxicos es más alta con 34,7 por cada 1,000 niños1. En México durante el periodo 2000-2013 se reportaron 18 284 fallecimientos por envenenamientos e intoxicaciones, siendo más frecuentes en hombres (75,6%), es la causa número 21 de muerte en niños menores de cinco años durante el 2013, y el lugar número 16 en niños de cinco a nueve años(2).
Las intoxicaciones tienen presentación bimodal: el primer pico en los preescolares de uno a tres años, inherente a su comportamiento e inquietud por explorar y probar sustancias diversas, y el segundo pico en escolares y adolescentes en los que, en primera instancia, se deberá descartar que sea de manera intencional y premeditada3; en este último grupo se registra 10 a 15% del total de las intoxicaciones, con tendencia prevaleciente en el uso y abuso de drogas y alcohol, sin olvidar los intentos suicidas3, que se han incrementado sobre todo en las grandes ciudades. El tercer pico se presenta en adultos mayores de 60 años4.
El accidente tóxico representa entre 0,8 y 1,7% del total de las urgencias en pediatría. Es de etiología multifactorial y con factores de riesgo predisponentes que lo convierten en una entidad prevenible y potencialmente reversible1,3.
La mortalidad secundaria a intoxicación en pediatría (menor de 0,5%) es mínima en comparación con otros grupos etarios5, y por lo regular es causada por complicaciones inherentes al tóxico directamente relacionado con la tasa de absorción, biodisponibilidad y a complicaciones secundarias casi siempre relacionadas con mal abordaje (no asegurar la vía aérea, no optimizar líquidos, no trasladar a tiempo, etc.) y, finalmente, a la presencia de fallas orgánicas secundarias a la exposición del tóxico6.
Es importante que por datos clave, detectados e investigados intencionalmente en un examen general rápido, protocolizado, que incluya interrogatorio y exploración, se pueda considerar dentro de los diagnósticos diferenciales una probable intoxicación. Por lo tanto, ante la sospecha de una intoxicación aguda se pueda llevar una ruta terapéutica y diagnóstica estandarizada. Lo mencionado pasando desde la fase de estabilización general hasta la de destoxificación, de ser necesario.
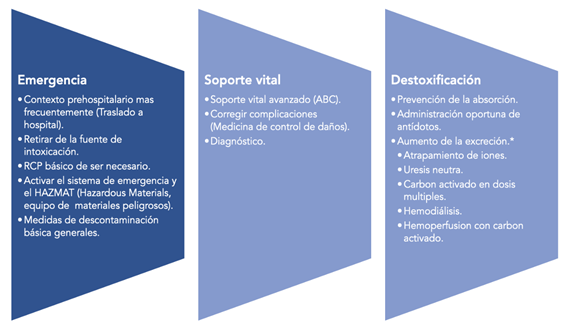
La exposición a un tóxico o veneno y sus efectos adversos se pueden convertir en emergencias médicas de gran magnitud, por lo que muchos autores las consideran como: “Trauma múltiple de origen químico” 7. El manejo general del paciente intoxicado pediátrico y/o del paciente adulto se puede clasificar para su atención en tres fases: emergencia, apoyo o soporte vital y destoxificación.
Manejo del paciente intoxicado
El manejo se basa en tres principios generales, que involucra el abordaje inicial y pruebas de laboratorio y gabinete, terapéutica aplicada, detección de complicaciones y la limitación de daños, dichas acciones se resumen en laFigura 1.
Fase de emergencia
La atención del paciente intoxicado se inicia en el mismo lugar donde ocurrió la intoxicación. Siempre que sea posible debe realizarse por personal preparado para atención de urgencia pre hospitalaria o en su caso por médicos instruidos en la atención del paciente crítico traumatizado. Se deben llevar a cabo los siguientes pasos8:
Corroborar que el área sea segura (para el rescatador y para la víctima).
Verificar respuesta del paciente.
Activar el sistema médico de emergencias (SME). Si es un desastre químico, además del SME se debe llamar a una unidad de bomberos con equipo para manejo de materiales peligrosos (HAZMAT).
Valorar ABC básico según protocolo establecido local y guías internacionales de atención de emergencias. Proporcionar maniobras de reanimación cardiopulmonar básica de ser necesario.
Estabilizar hasta la llegada del transporte adecuado, el tipo de transporte a utilizar (terrestre u aéreo) según la inestabilidad del paciente y la distancia al centro hospitalario adecuado, NO AL MÁS CERCANO. Enviar al paciente de inmediato a la institución hospitalaria más cercana y adecuada a las condiciones del paciente.
Interrogar y tratar de investigar la sustancia tóxica (medicamentos en casa, drogas de abuso, gases, productos químicos, etc.).
No realizar por ningún motivo en el sitio de la intoxicación lo siguiente: inducción de vómito, administración de antídotos supuestos, lavado gástrico, dar sustancias que en teoría neutralicen el tóxico (leche, etc.)8-12.
En esta fase, si se tratara de un desastre químico , la evacuación y manejo inicial de las posibles víctimas se debe llevar a cabo por equipos especiales de manejo de materiales peligrosos (HAZMAT)13.
Fase de apoyo vital
Esta fase del manejo del paciente pediátrico intoxicado se realiza tanto en el ámbito pre hospitalario como en el servicio de urgencias, y tiene como objetivo principal la estabilización del paciente.
Evaluación general
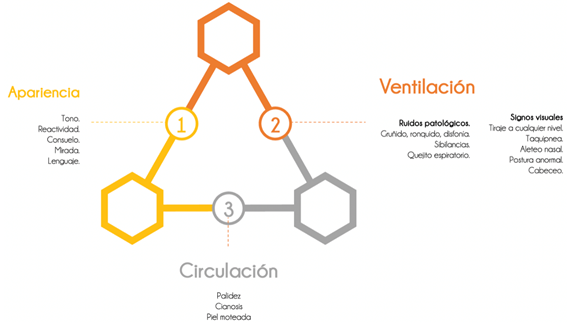
Ésta se debe realizar en un lapso de 15 a 20 segundos para categorizar si el paciente presenta alguna alteración a nivel de la apariencia, respiración o sistema circulatorio que pongan inminentemente en riesgo al infante14, mediante la acción “All in one look (todo en una mirada)”, como lo propone el triángulo de evaluación pediátrica (TEP), y esta acción se debe de realizar al llegar al servicio de urgencias15. La presencia de cualquiera de los ítems que se enlistan en laFigura 2indica que el lado del triángulo correspondiente esta alterado14.
Una vez que se ha categorizado el estado de salud del paciente las acciones a seguir son:
Activar y solicitar ayuda del equipo hospitalario de respuesta.
Iniciar oxígeno a flujo libre, en caso de ser necesario.
Iniciar la valoración primaria.
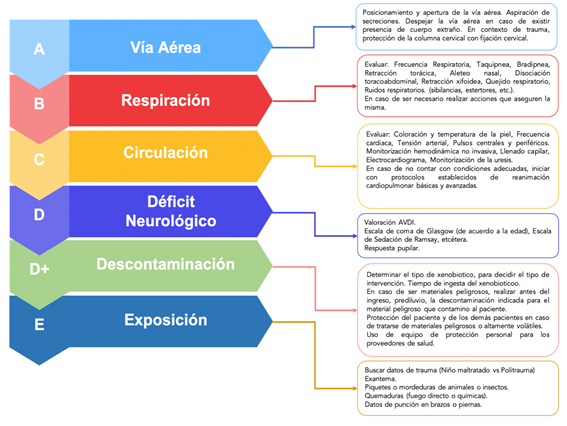
Valoración primaria
Una vez evaluado el TEP, y haber iniciado las medidas iniciales en caso necesario, se procede a la evaluación primaria, la cual al igual que en la mayor parte se basa en el acrónimo ABCDE14,15, y nos dicta el orden de prioridad de atención, y de esta forma sistematizamos la atención sin pasar por alto algún punto débil en la cadena de atención. Cada equipo sanitario tiene sistemas de organización establecidos, con tareas definidas para cada uno de los miembros y un líder que coordine y supervise las acciones realizadas. Las acciones de este proceso las hemos resumido brevemente en laFigura 3, con énfasis en los pacientes con sospecha de intoxicación.
Evaluación secundaria
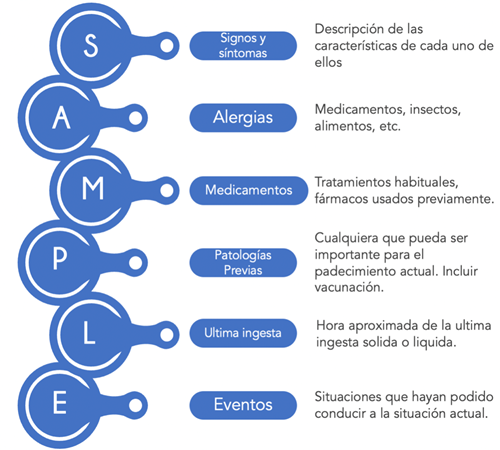
Tras haber realizado una evaluación general e identificar los potenciales eventos de riesgo del paciente, y haber estabilizado las condiciones que ponen en riesgo la vida, podemos pasar a la anamnesis y la exploración física detallada. Debemos de recordar que este paso debe de esperar hasta que hayamos completado el TEP y el ABCDDE, ya que saltarnos estos pasos retrasan la atención inmediata del niño14. Este punto su función esencial es obtener una breve historia clínica del episodio, exploración física dirigida y un diagnóstico inicial. Una opción adecuada es el uso del acrónimo SAMPLE para el interrogatorio sobre los antecedentes de los pacientes (Figura 4).
Un punto crucial en el abordaje del paciente pediátrico intoxicado es la exploración física ya que esta puede darnos datos importantes para fundamentar o confirmar nuestra sospecha de agente toxicológico y así de este modo realizar una atención detallada, por ejemplo:
Sistema nervioso central: somnolencia, letargo, deterioro neurológico (sedantes, benzodiacepinas, inhibidores de receptación de serotonina), agitación psicomotriz (ingesta de anfetaminas, cocaína). En concordancia a la respuesta pupilar de la evaluación primaria podemos utilizar la siguiente técnica para orientar el diagnóstico:16-18 Miosis (COPS) C. Colinérgicos, clonidina O. Opioides, organofosforados P. Pilocarpina, fenotiacinas S. Sedantes hipnóticos Midriasis (AAACS) A. Antihistamínicos A. Antidepresivos. A. Anticolinérgicos C. Carbamazepina S. Simpaticomiméticos, (cocaína, anfetaminas)
Cabeza y cuello: por ejemplo las manifestaciones pupilares, producción de secreciones, sequedad de mucosas en intoxicaciones por antihistamínicos, anticolinérgicos o antidepresivos tricíclicos18,19.
Tórax (cardiopulmonar): arritmias (ej. carbamazepina, antidepresivos tricíclicos, bloqueadores de canales de calcio)20, incremento de las secreciones (organofosforados, gases neurotóxicos, colinérgicos)19,21, broncoespasmo (organofosforados, gases neurotóxicos)12,21.
Abdomen y pelvis: distención abdominal, incremento o disminución de la peristalsis (colinérgicos)12,18, dolor abdominal, rigidez abdominal (envenenamiento por L. mactans)22.
Extremidades: Hiperreflexia, temblor fino distal, distonías16,17.
A diferencia de los adultos; en quienes la muerte súbita es secundaria a trastornos de la conducción a nivel cardiaco; el paciente pediátrico debe recibir tratamiento oportuno y de ser necesario maniobras de reanimación básica desde que se detecta alguna alteración del TEP, antes de que estos estados se prolonguen más y causen condiciones que incrementan de manera exponencial la mortalidad de los infantes14,19,23.
Diagnóstico inicial del paciente pediátrico intoxicado
Durante el proceso de estabilización, si las condiciones lo permiten, se pueden iniciar maniobras para establecer el diagnostico etiológico de la probable intoxicación del paciente.
La siguiente metodología es un abordaje rápido durante la fase de apoyo vital, lo cual es una orientación diagnostica inmediata y eficaz al interrogar y explorar datos que varios agentes tóxicos modifican (pupilas, estado de alerta, perfusión, respiración, etc.). Este proceso debe de realizarse durante la fase crítica del abordaje para iniciar lo más pronto posible un tratamiento específico y siempre debe de complementarse después a través de un interrogatorio profundo y la integración de Toxindromes (en caso de existir). Además del SAMPLE; ya utilizado durante la fase de apoyo vital; el medico debe hacerse tres preguntas importantes:
¿Qué? Siempre que sea posible, tratar de identificar el tóxico involucrado.
¿Cuánto? De ser posible interrogar la cantidad ingerida, o en contacto. Recordemos una máxime de Paracelso: “Todas las cosas son veneno y nada es sin veneno; Sólo la dosis hace que una cosa no sea un veneno “. Identificar en la escena presencia de blísteres, frascos, cajas vacías, tabletas o medicamentos masticados.
¿Cómo? Identificar la vía de entrada (oral, cutánea, respiratoria). Importante para el manejo y en muchos casos las medidas de descontaminación a realizar.
¿Cuándo? Tiempo transcurrido desde la ingesta, administración, contacto. A lo mismo, para determinar las medidas de descontaminación. Así mismo para identificar el tiempo de instauración (aguda o crónica) de la intoxicación.
¿Dónde? Sitio donde ocurrió el accidente.
¿Por qué? En caso de ser accidental, identificar el contexto en que se produce la intoxicación, y en caso de ser provocada buscar motivantes suicidas o contexto de Síndrome de Münchausen.
Uso de medicación habitual. Tanto alopáticas, homeopáticas y naturistas que usa o ha usado el paciente, y en caso de ser posible medicación prescrita para otros integrantes de la familia que pudieran condicionar el cuadro clínico del paciente.
Embarazo. El incremento de embarazos adolescentes hace este punto necesario en nuestra población, y de ser dudoso descartar el mismo23,25.
El abordaje de un paciente intoxicado a veces es tan delicado y preciso que es un proceso casi detectivesco, en el cual todos los elementos de la escena pueden orientarnos, pero sin duda la clínica es mandataria en el proceso de identificación o sospecha del agente toxico12,17,24,26,27,las principales manifestaciones clínicas de los principales agentes tóxicos en laTabla 1.
Tabla 1. Características clínicas observadas en pacientes con intoxicación por diversas sustancias.
| Toxico | Manifestaciones Neurológicas | Pupilas | FC | FR | TA | Tº | Otras |
|---|---|---|---|---|---|---|---|
| Alcohol | Delirio | ⊚ | ↑ | ↓ | ↑ | ↓ | Crisis convulsivas, síndrome de abstinencia |
| Anfetaminas | Alucinaciones | ◉ | ↑ | ↑ | ↑ | ↑ | Hiperreflexia |
| Antidepresivos tricíclicos | Agitación | ◉ | ↑ | ↓ | ↑ | ↓ | Arritmias/convulsiones. |
| Antihistamínicos | Letargo | ◉ | ↑ | ↓ | ↑ | ↑ | |
| ASA | Agitación | ⊚ | ↑ | ↑ | ↑ | ↑ | Acidosis metabólica |
| Atropina | Delirio | ◉ | ↑ | ↑ | ↑ | ↑ | Crisis convulsivas |
| Barbitúricos | Coma | Arreflexia | ↑ | ↓ | ↓ | ↓ | Arreflexia |
| B-Bloqueadores | Letargo | 👁 | ↓ | ↓ | ↓ | ↓ | Crisis convulsivas |
| Bloqueadores de canales de calcio | Agitación | 👁 | ↓ | ↓ | ↓ | ↓ | |
| Cafeína | Alucinación | ◉ | ↑ | ↑ | ↑ | ↑ | Hiperreflexia |
| Carbamatos | Coma | ⊚ | ↓ | ↓ | ↑ | ↓ | |
| Cianuro | Letargo | ◉ | ↑ | ↑ | ↑ | ↑ | Olor a almendras dulces |
| Dióxido de carbono | Letargo | ◉ | ↑ | ↑ | ↓ | ↓ | Piel rosada, rubicundez |
| Cocaína | Alucinaciones | ◉ | ↑ | ↑ | ↑ | ↑ | Acidosis metabólica |
| Estramonio | Alucinaciones | ◉ | ↑ | ↑ | ↑ | ↑ | |
| Fenotiazinas | Coma | ⊚ | ↑ | ↓ | ↓ | ↑ | |
| Haloperidol | Insomnio | ⊚ | ↑ | ↓ | ↓ | ↑ | |
| Hipoglucemiantes | Coma | ◉ | ↓ | ↓ | ↓ | ↓ | Crisis convulsivas, somnolencia |
| IMAO | Confusión, desorientación | ◉ | ↑ | ↓ | ↑ | ↑ | Rabdomiolisis |
| Insecticidas | Coma | ⊚ | ↓ | ↓ | ↑ | ↓ | |
| ISRS | Confusión | ◉ | ↑ | ↓ | ↑ | ↑ | Rabdomiolisis |
| Nicotina | Coma | ⊚ | ↓ | ↓ | ↑ | ↓ | |
| Opiáceos | Coma | ⊚ | ↓ | ↓ | ↓ | ↓ | |
| Opioides | Coma | ⊚ | ↓ | ↓ | ↓ | ↓ | |
| Organofosforados | Coma | ⊚ | ↓ | ↓ | ↑ | ↓ | Olor a ajo |
| Salicilato de Metilo | Agitación | ⊚ | ↑ | ↑ | ↑ | ↑ | Diaforesis profusa |
| Sedantes | Sedación | ⊚ | ↑ | ↓ | ↓ | ↓ | |
| Teofilina | Alucinaciones | ◉ | ↑ | ↑ | ↑ | ↑ | Hiperreflexia |
Características clínicas observadas en pacientes con intoxicación por diversas sustancias.
Abreviaturas y simbología: FC:Frecuencia cardiaca, FR: Frecuencia respiratoria, TA: Tension arterial, T°: Temperatura corporal, ASA: Ácido acetilsalicílico, IMAO: Inhibidores de la Monoaminoamidasa, ⊚: moisis, ◉: midriasis, 👁: pupilas normales, ↑: incremento, ↓: disminución. 12,17,18,24,42,53
Evaluación terciaria
Como ya hemos visto, la mayoría de los casos el diagnóstico de intoxicación es de exclusión, motivo por el cual el uso de paraclínicos y de gabinete se realizará de acuerdo a las características que presenta el paciente, cuadro clínico, fallas orgánicas y las complicaciones observadas.
El abordaje inicial deberá de incluir citometría hemática, química sanguínea completa, electrolitos séricos (incluidos Ca, Mg, P), pruebas de funcionamiento hepático (incluido amonio), examen general de orina, gasometría arterial y venosa, perfil toxicológico, niveles séricos de tóxicos (barbitúricos, anticomiciales, benzodiacepinas, inmunosupresores, digitálicos, etc.)28,29. El análisis toxicológico sin orientación ni sospecha clínica es poco útil, ya que puede proporcionar falsos positivos, derivado de la determinación cualitativa mas no cuantitativa, incrementando los costos de atención y el uso de recursos de manera innecesaria30, y así mismo el no poder cuantificar diversos agentes tóxicos, no nos permite distinguir si se encuentran en niveles no tóxicos, y se ha observado que la medición de niveles séricos o urinarios no afecta en el manejo inmediato del paciente intoxicado31.
Al ingreso se debe de calcular la brecha aniónica (Na + K - (Cl ENT#091;mEq/LENT#093; + HCO3+ 12)), ya que esta nos puede aproximar a algunas condiciones toxicológicas cuando se encuentra elevación de la misma, relacionada con el incremento en las concentraciones de ácidos (aniones), producto del metabolismo endógeno; como lo son los estados de hipoxemia grave y lactacidemia; o exógenos; procedentes de ciertos tóxicos como salicilatos o metanol32,33.
En ciertas intoxicaciones; debido al alto riesgo de cardiotoxicidad, se deberá de solicitar electrocardiograma, enzimas cardiacas, en incluso en casos de falla cardiaca aguda o de rápida instauración, ecocardiograma26,34,35. Ante la presencia de trastornos concomitantes y aparición de datos de respuesta inflamatoria sistémica se deberá de realizar la determinación de reactantes de fase aguda; como parte del abordaje de un proceso infeccioso sobre agregado; tales como velocidad de sedimentación globular, proteína C reactiva, Procalcitonina y cultivos microbiológicos36. El uso de auxiliares imagenológicos nos puede orientar en algunos casos en específico como, el uso de la radiografía (neumonitis, broncoaspiración, cuerpos extraños, metales pesados, cápsulas, hierro, mercurio, etc.), el uso del ultrasonido a la cabecera del paciente, así como de la tomografía se reservan de acuerdo al contexto clínico de los pacientes y de acuerdo a la afectación orgánica que presente el paciente37-39.
Descontaminación
Este proceso es de vital importancia ya que se usa para disminuir la absorción del agente toxico, y puede ser: gastrointestinal, dérmica y ocular, si bien no existe la descontaminación respiratoria; en caso de que el toxico haya sido inhalado, la indicación es retirar del ambiente contaminado y administrar oxígeno a altas concentraciones, y valorar el uso de broncodilatadores o terapias de soporte respiratorio24-40.
Descontaminación ocular
El tejido ocular puede participar dentro de procesos de absorción percutánea de productos liposolubles, procesos de quelación iónica, por ello es que si la vía de entrada es esta se debe de realizar la irrigación ocular inmediata con solución salina o agua durante 15 a 20 minutos, sin usar otras sustancias o medicamentos de aplicación oftálmica41,42.
Descontaminación dérmica
La piel ofrece una superficie de absorción amplísima, por lo que si el contacto con el tóxico es mediante esta vía se deben de llevar acciones para limitar y, de ser posible, frenar el proceso de absorción. Al igual que en todos los procesos, lo primordial es priorizar la seguridad del personal, por lo que se deberá de usar equipo de protección personal antes de iniciar este proceso. El punto inicial es remover la ropa contaminada, posteriormente lavar la piel del paciente (ducha, esponja, lienzos), con especial cuidado en las zonas de pliegues, debajo de las uñas y la piel cabelluda, y este proceso debe de realizarse por lo menos dos veces17,40,43,45.
Descontaminación digestiva
Esta es la vía más frecuente de entrada de agentes tóxicos, sin embargo, estos solo deben de realizarse si se cumplen los siguientes criterios:
El agente es una sustancia recuperable.
Han transcurrido menos de dos horas (preferentemente una hora) tras la ingesta. Con algunas excepciones que se puede ampliar el tiempo hasta seis horas.
No hay riesgo de aspiración o ya se ha asegurado la vía aérea.
Existen diversas opciones para disminuir la absorción del agente, y a continuación se describen en términos generales las mismas:
a)Vómito provocado
Actualmente en desuso debido a que se ha observado que en muchas ocasiones produce “doble daño”, incrementa el riesgo de broncoaspiración. En caso de haberse provocado este, no se debe de administrar nada por vía oral durante 60-120 minutos, y permanecer en observación durante cuatro horas mínimamente17,24,42.
b)Lavado gástrico.
Su uso es debatible, y solo deberá considerarse cuando la cantidad del toxico fue ingerido en grandes cantidades y durante la primera hora posterior a la ingesta, sin embargo, en algunas situaciones (tales como: tóxicos que retrasan el vaciamiento gástrico, piloro espasmo, medicamentos de liberación prolongada) se puede extender el tiempo hasta seis a 12 horas. Sin embargo, diversos colegios y academias especializadas en el manejo toxicológico pediátrico son más restrictivas en su uso, y sostienen que su uso es limitado y se debe de mejor proveer de medidas de soporte y monitorización, y en caso de contar con carbón activado, en lugar de realizar el lavado gástrico42,47-49.
c)Carbón activado dosis múltiple
El mecanismo de acción de este es actuar como adsorbente, ya que el tóxico se adhiere a este debido a su gran superficie de adsorción; ya que un gramo de carbón activado tiene una superficie de adsorción de 1 200 m2. Algunos estudios han demostrado que esta intervención tiene muchos mejores resultados que el lavado gástrico. El carbón activado si bien es eficaz en la adsorción de diversas sustancias, el acrónimo PHAILS nos recuerda las sustancias con muy poca o casi nula adsorción por este medio: pesticidas, hidrocarburos, ácidos-álcalis-alcoholes, Hierro y otros metales pesados, litio, disolventes. La dosis establecida para población pediátrica es de 1g/kg por vía oral cada cuatro horas, máximo cuatro dosis (máximo 25 g en <14 años, y máximo 50 g en mayores), puede diluirse en agua, pero debido a su sabor poco agradable y su consistencia, en población pediátrica puede diluirse en jugos, bebidas de cola, aguas con saborizantes para su mejor tolerancia.
El uso de carbón activado siempre deberá ser acompañado de uso de un catártico para evitar se endurezca y provoque obstrucción intestinal Puede administrarse por vía oral a tolerancia, o por sonda nasogástrica. El uso de carbón activado esta contraindicado en casos de no contar con vía aérea protegida (pacientes con deterioro neurológico), obstrucción, riesgo de hemorragia, perforación intestinal, ingesta de cáusticos e hidrocarburos11,42,46,49,50.
d)Catárticos o laxantes
En algunos reportes se sugiere que el uso de este ayuda a la eliminación más rápida del agente y/o del complejo carbón activado-toxico del tracto gastrointestinal, sin embargo, no se ha observado que su uso disminuya la morbimortalidad de estos pacientes. Así mismo, su uso se extiende para contrarrestar el estreñimiento causado por el carbón activado51,52.
e)rrigación intestinal
Su uso se reserva a indicaciones muy precisas:
Intoxicación grave por sustancias no absorbibles por carbón activado (hierro, litio, potasio).
Intoxicación por sustancias de liberación retardada o con cubierta entérica, pasadas las dos horas de la ingesta.
Ingesta de parches de medicación o de paquetes de drogas de abuso (backpackers).
Se puede usar polietilenglicol 250-500 ml/hora hasta lograr evacuaciones claras, en escolares y adolescentes se puede incrementar la dosis hasta 1 000-2 000 ml/h. No debe de realizarse si existe compromiso respiratorio, vía área no protegida, inestabilidad hemodinámica u obstrucción/perforación/hemorragia gastrointestinal43,48,51.
Antídotos
Si bien el uso de los antídotos es importante en el manejo del paciente intoxicado; sobre todo en aquellos casos que tengan un antídoto en específico; su uso en muchas ocasiones no es tan frecuente debido a que algunos de estos antídotos son son difíciles de obtener, generalmente por tener elevado precio, corta caducidad, indicaciones excepcionales o tratarse de medicación extranjera. En laTabla 2se recogen los principales antídotos usados en pediatría y su posología.
Tabla 2. Principales antídotos usados en pediatría.
| Toxico | Antidoto | Dosis |
| Antidepresivos tricíclicos | Bicarbonato | 1 a 2 mEq/kg en bolo intravenoso |
| Anticolinérgicos | Fisostigmina | Dosis inicial lenta de 0.02 mg/kg (dosis máxima: 0.5 mg por dosis) vía intravenosa o intramuscular. Se puede repetir dosis cada 5 a 10 minutos hasta respuesta o hasta dosis máxima de 2 mg/dosis. |
| Benzodiazepinas | Flumazenil | 0.2 mg vía intravenosa en 15 segundos, puede repetirse dosis de 0.1 mg en intervalos de 60 segundos, hasta una dosis máxima de 1.0 mg |
| Betabloqueadores | Glucagón | Niños: 0.03 a 0.15 mcg/kg en bolo intravenoso Adultos: 0.05 a 0.15 mg/kg en bolo intravenosos |
| Cumarinicos | Vitamina K | Dependiendo de la dosis toxica Iniciar con 5 a 10mg /día intramuscular |
| Digital | Anticuerpos específicos | En ingesta aguda de cantidad desconocida: 10 viales (1 vial = 40 mg) intravenosos en niños y adultos Calcular la dosis en función de la intoxicación: A= 80 x mg digoxina x K; K= 1 (intravenosa/capsulas); K= 0.8 comprimidos/jarabe. |
| Insulina | Glucosa | 0.25 g/kg Seguida de perfusión continua con dosis en función de glucemia |
| Isoniazida | Piridoxina | Inicio: 1 g por cada gramo de isonizida ingerida ( dosis máxima: 5 g) Si la dosis de isonizida es desconocida: 5 g intravenosos a 0.5 a 1 g/minuto hasta remisión del cuadro clínico. |
| Metanol y etilinglicol | etanol | 0.75 ml/kg intravenoso en solución glucosada a una concentración del 10% en 15 minutos, seguir con 0.1 a 0.25 ml/kg/h |
| Metahemoglobinizantes | Azul de metileno | 0.1 a 0.2 ml/kg de solución al 1% (1 a 2mg/kg). Se puede repetir a los 30 a 60 minutos. |
| Monoxido de carbono | Oxigeno | El necesario para mantener saturaciones de oxigeno por arriba del 92% |
| Opiaceos | Naloxona | 0.4 mg a 2.4 mg intravenoso, subcutáneo o intramuscular, repetir cada 2 a 3 minutos (dosis máxima de 10 mg) |
| Organofosforados | Atropina | 2 mg intravenosos, repetir cada 5 a 10 minutos hasta atropinizacion. |
| Paracetamol | N acetil cisteína | Via oral: 140 mg/kg inicial, seguir con 70 mg/kg cada 4 horas (hasta completar 17 dosis) Via intravenosa: 150 mg/kg diluidos en 200 ml de solución glucosada pasar en 1 hora, seguir con 50 mg/kg diluidos en 500 ml de solución glucosada al 5 % durante 4 horas, posteriormente 100 mg/kg diluidos en 1000 ml de solución glucosada al 5% durante 16 horas. |
Criterios de necesidad de manejo por la Unidad de Cuidados Intensivos Pediátricos (UCIP)
Aunque si bien la mayoría de los casos las intoxicaciones no cursan con cuadros graves, algunos de los pacientes presentaran cuadros graves o severos o potencialmente letales; que ameritan sea valorado por la Unidad de Cuidados Intensivos Pediátricos (UCIP), por la complejidad y el manejo continuo del paciente, para de este modo reducir el riesgo de mortalidad por esta condición. Se deben de considerar diversos criterios que son imprescindibles para su aceptación o no por parte de la UCIP, los cuales se recogen en laTabla 3(3,12,17,53,54.
Tabla 3. Criterios de admisión a la UCIP
| Exposición. Ingestas o exposición con inestabilidad hemodinámica o deterioro neurológico causado por las siguientes sustancias. Ingestas letales en pediatría Pesticidas Etilenglicol Hipoglucemiantes Antiarritmicos Antidepresivos tricíclicos |
| Respiratorios. Intubación orotraqueal o potencial necesidad de intubación orotraqueal de urgencia y ventilación mecánica invasiva. Requerimientos elevados de oxigeno complementario (FiO2 >50% para mantener SpO2 >92%). |
| Hemodinámicos. Choque en cualquiera de sus etiologías (distributivo, obstructivo, cardiogénico, hipovolémico). Necesidad de drogas vasoactivas. Inestabilidad circulatoria persistente y refractaria. Estado postparo Uso de balón de contra pulsación aortica. Uso de dispositivos de apoyo circulatorio. Ritmos inestables: (bradicardia sinusal, bloqueo AV de 2do o 3er grado), taquicardia ventricular con pulso, taquicardia supraventricular, Torsade de Pointes). |
| Neurológicos. Glasgow <13 puntos. Estado comatoso. Estatus epiléptico. |
| Metabólicas. Acidosis láctica o hiperlactatemia. Hiperkalemia >6 mEq/L, Hipokalemia <3 mEq/L asociadas a arritmias. Hipoglucemia refractaria. Acidosis metabólica refractaria Hiperamonemia grave con repercusión neurológica. |
| Renales Lesión renal aguda asociada a nefrotóxicos. Necesidad de terapia de reemplazo renal temporal o indefinida. |
| Hepáticas. Falla hepática aguda o fulminante. Uso de MARS (molecular adsorbent recirculating system) para soporte metabólico y hemodinámico. Criterios para trasplante hepático. |
| Hematológicos. Coagulación intravascular diseminada. |
CONCLUSIONES
Las intoxicaciones son causa frecuente de consulta en la edad pediátrica; el médico de primer contacto, deberá abordar al paciente intoxicado considerando la recomendación de la Comisión Nacional de Arbitraje Médico para el manejo de las urgencias pediátricas. Todo niño intoxicado es un paciente rojo (atención inmediata), se debe seguir un proceso estandarizado para el abordaje multidisciplinario de la intoxicación, con una valoración inicial fundamentada en parámetros clínicos e inicio de tratamiento específico, si fuese el caso.











 texto en
texto en