INTRODUCCIÓN
El asma casi fatal (ACF) es una enfermedad inflamatoria del sistema respiratorio en donde un enfoque terapéutico convencional ha fallado, está caracterizada por una crisis asmática refractaria con una presión parcial de dióxido de carbono (PaCO2) mayor a 45 mmHg, alteración del nivel de conciencia y requerimiento de ventilación mecánica1,2. El asma casi fatal afecta a 5 de cada 100 000 pacientes con asma por año a nivel mundial1. En el Perú, no se han registrado estudios a nivel nacional sobre las características clínico-epidemiológicas de los pacientes asmáticos que llegan a las áreas de emergencia3. Sin embargo, en un estudio realizado en el Hospital Nacional Daniel Alcides Carrión se encontró que la incidencia anual de pacientes que cumplieron con los criterios de asma casi fatal, fue de 4 por cada 1000 pacientes hospitalizados con diagnóstico de asma4.
Se ha identificado varios factores de riesgo de muerte relacionados con el asma, como historia de intubación previa, estancia en UCI, múltiples consultas a emergencia en el año previo, abuso de fármacos beta-agonistas, infecciones del tracto respiratorio, sensibilidad a los aeroalérgenos, vejez, infecciones del tracto respiratorio, dependencia sistémica de glucocorticoides5-7. Del mismo modo, la diabetes mellitus también es un factor de riesgo con gran relevancia en los últimos años por su alta incidencia a nivel mundial y ser una comorbilidad común en pacientes asmáticos8,9.
Los mecanismos que explican la exacerbación del asma en pacientes diabéticos aún no están totalmente dilucidados, se hipotetiza que la inflamación sistémica de bajo grado y la hiperglicemia son puntos claves para su entendimiento9-11. Si bien la coexistencia de asma y diabetes mellitus en un mismo paciente es frecuente, existe escasa información a nivel mundial y nula en el Perú sobre asma casi fatal como manifestación clínica en pacientes diabéticos, por lo que, el objetivo de este trabajo es describir el cuadro clínico en un caso de asma casi fatal como manifestación clínica en paciente diabética debut para su reconocimiento en el área de emergencia y realizar un abordaje terapéutico adecuado.
DESCRIPCIÓN DEL CASO CLÍNICO
Paciente de sexo femenino de 40 años de edad con secundaria incompleta, procedente de Moche quien labora en el comercio ambulatorio, presenta asma desde hace 10 años con tratamiento irregular, sin antecedentes familiares de la enfermedad. Como exámenes de laboratorio, cuenta con estudio de gasometría arterial, además presenta obesidad tipo I (IMC: 30) e hipertensión arterial no controlada. Tiene antecedentes de COVID-19 leve hace un año y alergia al polvo; además, su madre fue diagnosticada con prediabetes hace 8 años aproximadamente.
Una semana antes de acudir por emergencia y ser hospitalizada presentó disnea de inicio insidioso y curso progresivo, generalmente por las tardes y noches, lo que limita la realización de sus actividades cotidianas y que empeora por exposición a la humedad, al frío y por la realización de esfuerzos mayores. Durante esa semana, presentaba de 3-4 crisis de sensación de falta de aire al día y acudía a una posta cercana a su domicilio para que le realicen nebulizaciones.
Un día antes del ingreso, sufrió crisis de disnea aguda a escasos esfuerzos que no mejoraba con salbutamol inhalado. En el servicio de emergencia, ingresa con disnea severa acompañada de signos de dificultad respiratoria, mal estado general y una saturación de oxígeno de 85%, dolor torácico retroesternal tipo opresivo de intensidad severa y cianosis generalizada, trastorno de la consciencia, roncantes en el ⅓ medio y bases de ambos hemitórax a predominio de hemitórax derecho, ruidos cardiacos rítmicos y regulares. No fue posible obtener información sobre las pruebas de función pulmonar basales de emergencia.
A los pocos minutos de su estancia en emergencia presenta pérdida súbita del estado de conciencia donde se le identifica paro respiratorio, por lo cual se le realiza intubación endotraqueal de emergencia, es trasladada a realización de radiografía de tórax (Figura 1) y luego recibe apoyo con ventilación mecánica más sedoanalgesia. Se solicitó prueba de PCR-TR para SARS-CoV-2 con resultado negativo y exámenes de laboratorio (Tabla 1). En el análisis de gases arteriales (AGA), se encontró acidosis respiratoria descompensada e hiperglicemia; asimismo, se obtuvo un valor elevado en la prueba de hemoglobina glicosilada, por lo cual es diagnosticada con diabetes mellitus tipo 2 (DM2), descompensada por hiperglicemia. La paciente no cursa con complicaciones de cetoacidosis ni estado hiperosmolar, se realiza interconsulta a UCI para manejo en dicho servicio; sin embargo, no cuenta con disponibilidad de camas.
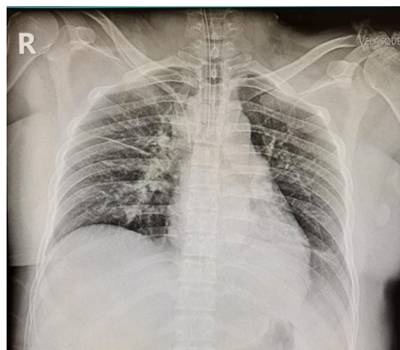
Figura 1 Radiografía de tórax simple proyección anteroposterior. Patrón de congestión intersticial (líneas de Kerley), prominencia del arco arterial pulmonar, trama broncovascular acentuada, presencia de tubo endotraqueal con punta distal proyectada próximo a carina y de catéter venoso central de acceso derecho con punta distal proyectada en vena cava superior
Tabla 1. Exámenes de laboratorio al ingreso
| PARÁMETRO | RESULTADO | VALORES NORMALES |
|---|---|---|
| pH | 7,29 | 7,35-7,45 |
| PCO2(mmHg) | 49,8 | 35-45 |
| PO2(mmHg) | 54,4 | 80-100 |
| HCO3(mEq) | 24,2 | 20-24 |
| SatO2(%) | 89,4 | 95-100 |
| Glu(mg/dl) | 258 | 70-99 |
| HbA1C(%) | 7,94 | <5,7 |
Al día siguiente, paciente permanece en apoyo con ventilación mecánica y sedoanalgesia; al examen físico se evidencia ausencia de ruidos respiratorios (pulmón silente). Posteriormente, recibe como tratamiento inhalaciones de broncodilatadores por MDI (Metered Dose Inhaler) y corticoterapia. Como complemento de la terapia de primera línea se usó sulfato de magnesio, ante el cual no presentó una respuesta favorable, por lo que se le indicó ketamina, noradrenalina, insulinoterapia en infusión y antibioticoterapia (ceftriaxona, clindamicina) por la sospecha de proceso infeccioso bacteriano sobreagregado.
En los días consecuentes, durante su estancia en apoyo con ventilador mecánico en las condiciones mencionadas, presenta evolución desfavorable con inestabilidad hemodinámica, cuenta con exámenes de laboratorio (Tabla 2) y existe una alta sospecha de neumonía asociada a ventilación mecánica, por lo que se le rota de antibióticos a Carbapenems (Meropenem). Después de 4 días con el cambio de antibioticoterapia, presenta discreta mejoría ventilatoria y hemodinámica, se le realiza traqueostomía tras lo cual se procede a destete y retiro del apoyo del ventilador mecánico luego de 14 días. Posteriormente, es trasladada a hospitalización para completar tratamiento y de donde es dada de alta después de 20 días.
Tabla 2. Exámenes de laboratorio durante la evolución en relación al tratamientoss
| Exámenes | Evolución a lo largo de los días | ||||
|---|---|---|---|---|---|
| 3 horas después | Día 2 | Día 3 | Día 4 | Día 25 | |
| Fi02(%) | 100% | 80% | 45% | 45% | 21% |
| pH | 7,01 | 6,98 | 7,28 | 7,07 | 7,44 |
| PCO2 (mmHg) | 145,9 | 158 | 60,5 | 107,9 | 38,7 |
| PO2 (mmHg) | 208,2 | 79,4 | 88,2 | 90,8 | 77,8 |
| HCO3 (mEq) | 37,4 | 38 | 29,3 | 31,9 | 26,6 |
| SatO2 (%) | 99,0 | 83,7 | 95,2 | 91,4 | 95,9 |
| Gluc (mg/dl) | 264 | 252 | 222 | 185 | 205 |
| PaFiO2 | 208,2 | 158,8 | 220,4 | 201,9 | 311 |
| K+ (mEq/L) | 5,6 | 6,69 | 4,76 | 6,34 | 3,42 |
| BUN(mg/dl) | 18 | 22 | 27 | 32 | 14 |
DISCUSIÓN
El asma casi fatal define un subconjunto de pacientes con asma que tienen un mayor riesgo de muerte a causa de su enfermedad12. Los estudios muestran que las muertes por crisis asmática ocurren típicamente en pacientes que presentan asma mal controlado y cuyo estado se deteriora gradualmente durante días o semanas antes de presentar el episodio fatal o casi fatal de asma13. Los signos y síntomas que se evidenciaron en la paciente fueron disminución del nivel de conciencia, dificultad respiratoria, cianosis, silencio auscultatorio, SatO2de 89,4% (<90%), PaO2de 54,4 mmHg (<60 mmHg) y PaCO2de 49,8 mmHg (>45mmHg), que son acordes a las manifestaciones clínicas del ACF lo cual pudo haber llevado al desarrollo del paro respiratorio1,6,12.
Como manejo habitual del ACF se da soporte ventilatorio inmediato para conservar una oxigenación adecuada, reducir la hiperinsuflación dinámica y disminuir la probable hipercapnia (confirmada en el AGA); y posteriormente administrar B2-agonistas nebulizados, corticosteroides sistémicos, teofilina, ketamina o adrenalina, que alivian el flujo de aire con la reducción de la obstrucción de las vías respiratorias y de la mucosidad; según la situación6,14. En este caso, la paciente fue refractaria a la nebulización con salbutamol antes de su ingreso a emergencia; luego de la intubación endotraqueal y ventilación mecánica no presentó respuesta favorable al sulfato de magnesio, por lo que se indicó ketamina, noradrenalina y vasopresores, descritos como parte de la terapia no convencional6.
Se identificaron varios factores de riesgo en esta paciente como el bajo nivel socioeconómico, tratamiento irregular del asma, la dificultad en percibir la severidad de sus síntomas y el desconocimiento del padecimiento de DM2 por parte de la paciente y sus familiares; lo cual en conjunto conllevó a su alto riesgo de muerte.
Dentro de estos factores, resalta la DM2 debido a su asociación con el empeoramiento del control del asma, incrementando las posibilidades de exacerbaciones, complicaciones y hospitalizaciones10,11. La hipótesis de su asociación se sustenta en la inflamación sistémica de bajo grado, caracterizada por niveles aumentados de marcadores inflamatorios como IL-6 y TNF-alfa que favorecen la diferenciación de células Th2 en Th17 y la producción de niveles elevados de IL-17 que se observan en el asma severo; así como en personas obesas y aquellas con DM2, condiciones presentes en esta paciente10,15,16. Por otra parte, la hiperglicemia genera productos finales de glicación avanzada que pueden afectar estructuras microvasculares como la red capilar alveolar en el pulmón; lo que reduce la funcionalidad pulmonar y disminuye la capacidad pulmonar10.
Asimismo, en las investigaciones se ha encontrado una disminución del riesgo de hospitalizaciones por asma en pacientes diabéticos que tienen un tratamiento regular con metformina16,17lo que aporta a la explicación del asma casi fatal en este caso, ya que al ser una paciente diabética debut no tuvo un tratamiento antes de su ingreso.
A pesar de los factores precipitantes para ACF ya mencionados y de acuerdo al estudio realizado por Sandrock C, et al.18, las infecciones virales representaron el 59% de los pacientes, siendo el rinovirus, particularmente el rinovirus-C humano, el agente causal más común detectado 5 días previos a la exacerbación de asma. Se mencionan también otros virus causantes de esta complicación como el virus respiratorio sincitial (VSR) tipo A y B así como la influenza A, los cuales parecen ser las amenazas más frecuentes y recurrentes. En este caso la infección viral por rinovirus podría explicar la manifestación de asma casi fatal en la paciente; aún más, al tener diabetes mellitus la cual genera inmunosupresión. Sin embargo, una infección bacteriana severa que no sea por sobreinfección a un cuadro viral, sería poco probable que genere asma casi fatal.
En la paciente no se evidenció sintomatología de infección viral días previos al ingreso por emergencia; además no se realizaron pruebas diagnósticas para poder descartar la presencia de dicha infección.
En conclusión, la presentación del ACF es poco frecuente y no se ha reportado en el Perú como manifestación clínica en una paciente obesa con DM debut; por tal motivo, se debe vigilar a los pacientes asmáticos con obesidad y DM debido a la susceptibilidad a desarrollar un ACF.











 texto en
texto en 


