INTRODUCCIÓN
La infección por tuberculosis (TB) sigue siendo un problema de salud pública mundial en el que sus cifras de incidencia y mortalidad han ido disminuyendo en la última década, aparentemente no lo suficientemente rápido para los objetivos fijados por la Organización Mundial de la Salud (OMS).1Durante 2021, se registró un aumento del 4,5% en la incidencia mundial de la tuberculosis en comparación con el año anterior, en el que se infectaron 10,6 millones de personas y se evidenció una tasa de mortalidad de 20 por cada 100 000 habitantes.1Una de las principales causas posibles del aumento del número de casos, es el impacto de la pandemia de COVID-19 en los sistemas de salud que no están preparados para una crisis de esta magnitud, lo que se refleja en la falta de servicios relacionados con la TB.2En cuanto a América Latina, hay que tener en cuenta otros aspectos como las crisis políticas, económicas y sociales en curso, un retroceso en la reducción de la pobreza, además de las crecientes tasas de personas sin hogar y de presos3,4que se refleja en dos países sudamericanos con una posición en las tres listas mundiales de países con alta carga de TB.5Brasil es el único país sudamericano incluido en dos de ellas, tanto en la lista de TB de alta carga como en la de TB asociada al VIH. Además, Perú es el otro país sudamericano que se ha ganado un puesto en la tercera, la lista de TB multirresistente (MDR)/resistente a la rifampicina (RR)6, que no deja de ser preocupante en todos los aspectos para el control de la enfermedad. Cabe mencionar que siguiendo la tendencia mundial, Perú también experimentó un incremento de 5.1% en la incidencia de TB entre los años mencionados.
Junto con el aumento de las cifras de infecciones y muertes por tuberculosis, la tuberculosis farmacorresistente sigue siendo un problema creciente. Como reflejo del aumento constante de estos casos, varios factores desempeñan un papel fundamental en el riesgo de desarrollar TB farmacorresistente, entre ellos los demográficos y socioeconómicos, como las enfermedades psiquiátricas, el alcoholismo o la drogadicción, la falta de vivienda, las comorbilidades y las edades comprendidas entre los 18 y los 45 años.7Por otro lado, pero aún interrelacionado, el historial de tratamiento previo se ha asociado más fuertemente8con sus diferentes escenarios que van desde el tratamiento inadecuado para situaciones específicas, como en la elección errónea de nuevos fármacos para un tratamiento sin éxito, el alta de pacientes aún infectados, los casos de resistencia subyacente no detectada y la no adherencia, a la predisposición genética debido a mutaciones permanentes o temporales en la bomba de eflujo, el catabolismo del propionato, la codificación de la glicerol quinasa genes asociados, por nombrar algunos.9Cabe mencionar que Mycobacterium se reveló como una de las bacterias resistentes a múltiples antibióticos (MAR) más importantes, con la presencia de 14 genes MAR.10
El desarrollo de diferentes patrones de farmacorresistencia tiene un impacto social y económico, ya que requiere un régimen de tratamiento prolongado y más costoso que implica la inversión en más recursos e infraestructura, de los que se carece en el contexto de los países de bajos ingresos11debido a la escasa inversión del gobierno en cantidad o calidad junto con diferentes factores sociales.12Esto causa un gran impacto en la morbilidad y mortalidad especialmente en comunidades vulnerables para el acceso a los servicios de salud en general.11A partir de este estudio describimos los patrones de farmacorresistencia de Mycobacterium tuberculosis identificados en el periodo del año 2022 en nuestra localidad y compararlos con los existentes en otras realidades.
MATERIAL Y MÉTODOS
Diseño del estudio y participantes
El presente estudio tuvo un diseño observacional, transversal. La población estuvo constituida por pacientes de cualquier edad diagnosticados de tuberculosis con afectación de cualquier órgano a lo largo del año 2022, en el que se realizó el seguimiento de su tratamiento por el Hospital María Auxiliadora. Fueron excluidos del estudio los pacientes con datos clínico-epidemiológicos incompletos y aquellos sin prueba de sensibilidad a fármacos antituberculosos.
Recogida de datos y criterios de valoración
Los datos se recogieron de las historias clínicas de los pacientes con diagnóstico de tuberculosis en cualquiera de sus formas clínicas que iniciaron un esquema de tratamiento antituberculoso durante el periodo del 1 de enero de 2022 al 31 de diciembre del mismo año, las cuales fueron proporcionadas por el registro del Centro de Excelencia en Tuberculosis (COE TB), área del hospital encargada del seguimiento de estos pacientes que pertenece al Servicio de Neumología del Hospital María Auxiliadora. Además, los resultados de los perfiles de sensibilidad a fármacos antituberculosos de estos pacientes también se tomaron del sistema de información NetLab del Instituto Nacional de Salud. Se excluyeron las historias clínicas que no tenían perfil de sensibilidad u otros datos clínico-epidemiológicos registrados.
Declaraciones éticas
Se siguieron las normas éticas internacionales para la investigación biomédica con seres humanos, presentes en la Declaración de Helsinki. No fue necesario el consentimiento informado, ya que sólo se obtuvo y evaluó información específica de las historias clínicas. Todos los datos se manejaron con total confidencialidad y se utilizaron únicamente con fines de investigación. Por último, el manuscrito final se publicará en una revista indexada en Scopus y PubMed. No se proporcionó apoyo financiero para este estudio.
Análisis estadístico
Se generó una base de datos en Microsoft Excel ® v. 2010 (Microsoft Corporation, CA, EE.UU.) que luego se exportó al programa estadístico STATA versión 15.0 (StataCorpLP, TX, EE.UU.) para llevar a cabo el análisis estadístico. Todas las variables fueron reportadas en frecuencias absolutas y porcentajes ya que todas eran categóricas, incluyendo la edad que luego fue categorizada antes del análisis. Por otra parte, se realizó un análisis bivariante, para indicar la significación entre la sensibilidad y algún grado de resistencia, se utilizó la prueba de Chi-cuadrado y la prueba exacta de Fisher según la evaluación de los supuestos basada en los valores esperados. Un valor p < 0,05 se consideró estadísticamente significativo.
RESULTADOS
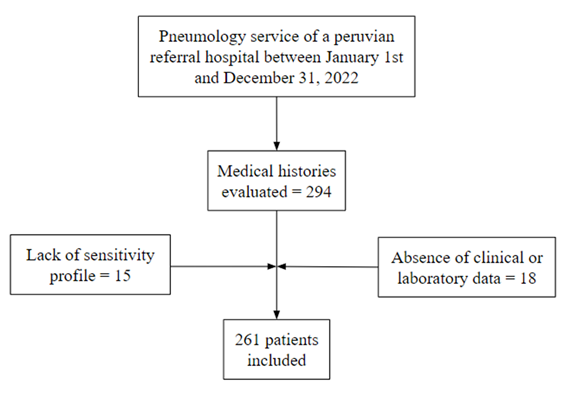
Se revisaron 294 historias clínicas de pacientes con diagnóstico de tuberculosis en todas sus formas clínicas, de las cuales se excluyeron 18 por tener datos clínico-epidemiológico-radiológicos incompletos, además de 15 historias clínicas que no contaban con datos de perfil de sensibilidad en el sistema de información NetLab del Instituto Nacional de Salud; finalmente, se incluyeron 261 pacientes para el análisis estadístico (Figura 1).
Tabla 1. Características clínicas y demográficas de los pacientes diagnosticados de tuberculosis.
| TUBERCULOSIS | |||
| N = 261 | |||
| EDAD | Frecuencia | % | |
| 0-5 años | 1 | 0.38 | |
| 6-11 años | 5 | 1.92 | |
| 12-18 años | 12 | 4.6 | |
| 19-26 años | 37 | 14.18 | |
| 27-59 años | 160 | 61.3 | |
| >60 años | 46 | 17.62 | |
| SEXO | Frecuencia | % | |
| Femenino | 99 | 37.93 | |
| Masculino | 162 | 62.07 | |
| NACIONALIDAD | Frecuencia | % | |
| Peruano | 253 | 96.93 | |
| Venezuela | 8 | 3.07 | |
| CRITERIOS | Frecuencia | % | |
| Bacteriológico | 129 | 49.43 | |
| Clínico/Epidemiológico/Radiológico | 73 | 27.97 | |
| Histopatológico | 43 | 16.48 | |
| Bioquímica | 16 | 6.13 | |
| PRUEBA DX | Frecuencia | % | |
| Genotipo | 125 | 47.89 | |
| Genexpert | 128 | 49.04 | |
| MODS | 8 | 3.07 | |
| PERFIL DE SENSIBILIDAD | Fecuencia | % | |
| Sensible | 234 | 89.66 | |
| Mono resistente a la rifampicina | 2 | 0.77 | |
| Mono resistente a la isoniazida | 7 | 2.68 | |
| MDR-TB | 16 | 6.13 | |
| XDR-TB | 2 | 0.77 | |
| CONDICIÓN DE ADMISIÓN | Frecuencia | % | |
| Nunca tratado | 217 | 83.14 | |
| Recaída | 41 | 15.71 | |
| Reanudación del abandono | 3 | 1.15 | |
| COMORBIDIDADES | Frecuencia | % | |
| Inmunosupresión del VIH | 37 | 14.18 | |
| Inmunosupresión no VIH | 30 | 11.5 | |
| Otras comorbilidades | 5 | 1.91 | |
| Hábitos poco saludables | 18 | 6.89 | |
| Ninguno | 171 | 65.52 | |
| HÁBITOS POCO SALUDABLES | Frecuencia | % | |
| Alcohol | 8 | 6.13 | |
| Fumar | 1 | 0.38 | |
| Consumidores de drogas | 12 | 4.6 | |
| Ninguno | 240 | 91.95 | |
| FACTOR DE RIESGO | Frecuencia | % | |
| Ninguno | 206 | 78.93 | |
| Contactos con tuberculosis activa | 50 | 19.16 | |
| Contacto MDR | 3 | 1.15 | |
| Personal sanitario | 2 | 0.77 | |
MODS: Observación microscópica de la sensibilidad a los medicamentos; MDR: Tuberculosis multirresistente; XDR: tuberculosis extremadamente farmacorresistente; VIH: virus de la inmunodeficiencia humana.
Como se recoge en la tabla 1, el grupo de edad más frecuente fue el de 27-59 años y la mayoría eran varones (62,1%). Entre los criterios diagnósticos de ingreso de los pacientes, el más frecuente fue el bacteriológico (49,4%), seguido del clínico/epidemiológico/radiológico (27,97%), histopatológico (16,5%) y bioquímico (6,13%). Los estudios de perfil de sensibilidad sobre los fármacos antituberculosos obtenidos se realizaron con las pruebas diagnósticas Genotipo (47,9%), Genexpert (49%), MODS (3,1%). De los 261 pacientes evaluados, el 89,66% eran sensibles a los fármacos antituberculosos de primera línea; el 6,13% eran TB-MDR, y el 0,77% presentaban resistencia a TB-XDR; asimismo, el 0,77% y el 2,68% presentaban monorresistencia a rifampicina e isoniazida respectivamente. En cuanto a la condición de ingreso, 83.14% fueron considerados como pacientes nuevos, esto significa que nunca han recibido tratamiento para la infección tuberculosa; 15.71% presentaron recaída, definida por la norma técnica peruana como la presentación de un nuevo diagnóstico de tuberculosis 6 meses después del último diagnóstico; y 1.15% ingresaron como pacientes que reiniciaron su tratamiento después de no recibirlo por 30 días o más, según lo establecido en el documento antes mencionado. La mayoría de los pacientes no presentaban comorbilidades (65,52%), aunque el 14,18% tenían diagnóstico de VIH, el 11,5% pacientes presentaban otra enfermedad que condicionaba inmunosupresión (diabetes mellitus, embarazo, tratamiento con corticoides y enfermedad renal crónica), el 1,91% tenían otra enfermedad que no condicionaba inmunosupresión (antecedentes de hipertensión arterial, ictus, enfermedad de Parkinson, bulimia, gota, infección por virus del papiloma humano), el 6,89% pacientes tenían hábitos no saludables. Respecto a los últimos, se observó que el 6,13% de los pacientes consumía alcohol, el 4,6% era consumidor de drogas, el 0,38% tenía antecedentes de tabaquismo y el 91,95% no tenía hábitos nocivos. En relación con los factores de riesgo, se tuvieron en cuenta los pacientes que habían tenido contacto con tuberculosis activa (19,16%), los pacientes con contacto MDR (1,15%), los trabajadores sanitarios (0,77%) y los pacientes que no presentaban ningún factor de riesgo (78,93%).
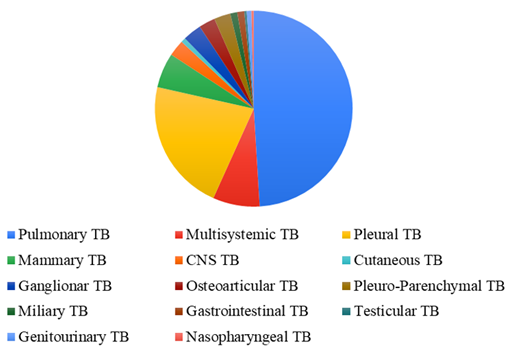
En la Figura 2 se muestra la distribución de las formas clínicas de tuberculosis. La mayoría de los pacientes fueron diagnosticados de tuberculosis pulmonar (49,04%), seguida de tuberculosis pleural (21,84%). Se observó que el 7,66% estaban diagnosticados de tuberculosis multisistémica, el 5,75% de tuberculosis mamaria, el 3,07% de tuberculosis ganglionar, la tuberculosis del sistema nervioso central, osteoarticular y pleuroparenquimatosa representaban cada una el 2,68% de la población; las formas miliar y gastrointestinal constituían cada una el 1,15% de la población; los casos de tuberculosis genitourinaria y cutánea ascendían cada uno al 0,77% y, por último, sólo el 0,38% presentaban tuberculosis nasofaríngea.
Tabla 2. Análisis bivariado entre las características de la población y los casos de tuberculosis pumonar y extrapulmonar.
| POBLACIÓN TOTAL | PULMONAR | EXTRAPULMONAR | VALOR P | |||||
| n = 261 (100%) | n = 127 (48.66%) | n = 134 (51.32%) | p | |||||
| EDAD | ||||||||
| 0-5 | 1 (0.38) | 1 (0.79) | 0 (0) | |||||
| 6-11 | 5 (1.92) | 4 (3.15) | 1 (0.75) | |||||
| 12-18 | 12 (4.6) | 4 (3.15) | 8 (5.97) | |||||
| 19-26 | 37 (14.18) | 18 (14.17) | 19 (14.18) | |||||
| 27-59 | 160 (61.3) | 72 (56.69) | 88 (65.67) | |||||
| >60 | 46 (17.62) | 28 (22.05) | 18 (13.43) | 0.158 | ||||
| SEXO | ||||||||
| Femenino | 99 (37.93) | 49 (38.58) | 50 (37.31) | |||||
| Masculino | 162 (62.07) | 78 (61.42) | 84 (62.69) | 0.833 | ||||
| NACIONALIDAD | ||||||||
| Peruano | 253 (96.93) | 125 (98.43) | 128 (95.52) | |||||
| Venezuela | 8 (3.07) | 2 (1.57) | 6 (4.48) | 0.174 | ||||
| CRITERIOS | ||||||||
| Bacteriológico | 129 (49.43) | 95 (74.8) | 34 (25.37) | <0.001 | ||||
| Clínico/Epidemiológico/Radiológico | 73 (27.97) | 29 (22.83) | 44 (32.84) | |||||
| Histopatológico | 43 (16.48) | 2 (1.57) | 41 (30.6) | |||||
| Bioquímica | 16 (6.13) | 1 (0.79) | 15 (11.19) | |||||
| PRUEBA DX | ||||||||
| Genotipo | 125 (47.89) | 88 (69.29) | 37 (27.61) | |||||
| Genexpert | 128 (49.04) | 38 (29.92) | 90 (67.16) | |||||
| MODS | 8 (3.07) | 1 (0.79) | 7 (5.22) | <0.001 | ||||
| PERFIL DE SENSIBILIDAD | ||||||||
| Sensible | 234 (89.66) | 108 (85.04) | 126 (94,03) | |||||
| Mono resistente a la rifampicina | 2 (0.77) | 2 (1.57) | 0 (0) | |||||
| Mono resistente a la isoniazida | 7 (2.68) | 4 (3.15) | 3 (2.24) | |||||
| TB MDR | 16 (6.13) | 12 (9.45) | 4 (2.99) | |||||
| TB XDR | 2 (0.77) | 1 (0.79) | 1 (0.75) | 0.074 | ||||
| CONDICIÓN DE ADMISIÓN | ||||||||
| Nunca tratado | 217 (83.14) | 96 (75.59) | 121 (90.3) | |||||
| Recaída | 41 (15.71) | 29 (22.83) | 12 (8.96) | |||||
| Reanudación del abandono | 3 (1.15) | 2 (1.57) | 1 (0.75) | 0.003 | ||||
| COMORBIDIDADES | ||||||||
| Inmunosupresión del VIH | 37 (14.18) | 19 (14.96) | 18 (13.43) | 0.724 | ||||
| Inmunosupresión no VIH | 30 (11.5) | 17 (13.39) | 13 (9.7) | 0,289 | ||||
| Otras comorbilidades | 5 (1.91) | 2 (1.57) | 3 (2.24) | 0.488 | ||||
| Hábitos poco saludables | 18 (6.89) | 12 (9.45) | 6 (4.48) | 0.113 | ||||
| Ninguno | 171 (65.52) | 79 (62.2) | 93 (69.4) | 0.318 | ||||
| HÁBITOS POCO SALUDABLES | ||||||||
| Alcohol | 8 (6.13) | 7 (5,51) | 1 (0,75) | 0.026 | ||||
| Fumar | 1 (0,38) | 1 (0,79) | 0 (0) | 0.303 | ||||
| Consumidores de drogas | 12 (4,6) | 7 (5,51) | 5 (3,73) | 0.492 | ||||
| Ninguno | 240 (91,95) | 114 (89,76) | 126 (94,03) | 0.113 | ||||
| FACTOR DE RIESGO | ||||||||
| Ninguno | 206 (78,93) | 96 (75,59) | 110 (82,09) | |||||
| Contactos con TB activa | 50 (19,16) | 28 (22,05) | 22 (16,42) | |||||
| Contacto MDR | 3 (1,15) | 2 (1,57) | 1 (0,75) | |||||
| Personal sanitario | 2 (0,77) | 1 (0,79) | 1 (0,75) | 0.641 | ||||
MODS: Observación microscópica de la sensibilidad a los fármacos; MDR: Tuberculosis multirresistente; XDR: Tuberculosis extremadamente farmacorresistente; VIH: Virus de la Inmunodeficiencia Humana.
La Tabla 2 indica que el 65,67% de los pacientes con edades comprendidas entre 27 y 59 años fueron diagnosticados de tuberculosis extrapulmonar. Asimismo, el 62,69% de los pacientes con tuberculosis extrapulmonar eran varones. Se obtuvo un valor p significativo al evaluar las variables de criterios diagnósticos, estado de ingreso y tipo de prueba diagnóstica utilizada para el perfil de sensibilidad. La mayoría de los pacientes con diagnóstico de tuberculosis extrapulmonar nunca habían sido tratados (90,30%). En cuanto al perfil de sensibilidad, el 94,03% de los pacientes con tuberculosis extrapulmonar fueron sensibles a los fármacos de primera línea; por el contrario, los pacientes con tuberculosis pulmonar presentaron más casos de tuberculosis MDR (9,45%).
Tabla 3. Datos demográficos según el patrón de susceptibilidad a fármacos
| TUBERCULOSIS | ||||||
| SENSIBLE | R RESISTENTE | H RESISTENTE | MDR | XDR | VALOR P | |
| n = 234 (89.96%) | n = 2 (0.77%) | n = 7 (2.68%) | n = 16 (6.13%) | n = 2 (0.77%) | p | |
| EDAD | ||||||
| 0-5 | 1 (0,43) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 0.005 |
| 6-11 | 4 (1,71) | 1 (50) | 0 (0) | 0 (0) | 0 (0) | |
| 12-18 | 12 (5,13) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | |
| 19-26 | 34 (14,53) | 0 (0) | 0 (0) | 3 (18,75) | 0 (0) | |
| 27-59 | 144 (61,54) | 0 (0) | 6 (85,71) | 10 (62,5) | 0 (0) | |
| >60 | 39 (16,67) | 1 (50) | 1 (14,29) | 3 (18,75) | 2 (100) | |
| GÉNERO | ||||||
| Femenino | 92 (39,32) | 1 (50) | 0 (0) | 6 (37,5) | 0 (0) | 0.213 |
| Masculino | 142 (60,68) | 1 (50) | 7 (100) | 10 (62,5) | 2 (100) | |
| NACIONALIDAD | ||||||
| Peruano | 227 (97,01) | 2 (100) | 6 (85,71) | 16 (100) | 2 (100) | 0.462 |
| Venezuela | 7 (2,99) | 0 (0) | 1 (14,29) | 0 (0) | 0 (0) | |
| FORMA CLÍNICA DE LA TB | ||||||
| Tuberculosis pulmonar | 108 (46,15) | 2 (100) | 4 (57,14) | 12 (75) | 2 (100) | 0.544 |
| TB multisistémica | 19 (8,12) | 0 (0) | 0 (0) | 1 (6,25) | 0 (0) | |
| Tuberculosis pleural | 56 (23,93) | 0 (0) | 0 (0) | 1 (6,25) | 0 (0) | |
| Tuberculosis mamaria | 15 (6,41) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | |
| TB SNC | 7 (2,99) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | |
| TB cutánea | 2 (0,85) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | |
| Tuberculosis ganglionar | 6 (2,56) | 0 (0) | 1 (14,29) | 1 (6,25) | 0 (0) | |
| TB osteoarticular | 7 (2,99) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | |
| TB pleuroparenquimatosa | 5 (2,14) | 0 (0) | 1 (14,29) | 1 (6,25) | 0 (0) | |
| Tuberculosis miliar | 2 (0,85) | 0 (0) | 1 (14,29) | 0 (0) | 0 (0) | |
| Tuberculosis gastrointestinal | 3 (1,28) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | |
| Tuberculosis testicular | 1 (0,43) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | |
| Tuberculosis genitourinaria | 2 (0,85) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | |
| TB nasofaríngea | 1 (0,43) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | |
| CONDICIÓN DE ADMISIÓN | ||||||
| Nunca tratado | 198 (84,62) | 2 (100) | 6 (85,71) | 10 (62,5) | 1 (50) | 0.544 |
| Recaída | 34 (14,53) | 0 (0) | 1 (14,29) | 5 (31,25) | 1 (50) | |
| Reanudación del abandono | 2 (0,85) | 0 (0) | 0 (0) | 1 (6,25) | 0 (0) | |
| COMORBIDIDAD | ||||||
| Inmunosupresión del VIH | 35 (14,96) | 0 (0) | 1 (14,29) | 1 (6,25) | 0 (0) | 0,836 |
| Inmunosupresión no VIH | 26 (11,11) | 1 (50) | 0 (0) | 3 (18,75) | 0 (0) | 0,386 |
| Otras comorbilidades | 4 (1,71) | 0 (0) | 0 (0) | 1 (6,25) | 0 (0) | 0,423 |
| Hábitos poco saludables | 12 (5,13) | 0 (0) | 3 (42,86) | 3 (18,75) | 0 (0) | 0,006 |
| Ninguno | 158 (67,52) | 1 (50) | 3 (42,86) | 8 (50) | 2 (100) | 0,503 |
| HÁBITOS POCO SALUDABLES | ||||||
| OH | 5 (2,14) | 0 (0) | 3 (42,86) | 0 (0) | 0 (0) | 0,003 |
| Fumar | 1 (0,43) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 1 |
| Consumidores de drogas | 9 (3,85) | 0 (0) | 0 (0) | 3 (18,75) | 0 (0) | 0,087 |
| Ninguno | 219 (93,59) | 2 (100) | 4 (57,14) | 13 (81.25) | 2 (100) | 0,02 |
| FACTOR DE RIESGO | ||||||
| Ninguno | 186 (79,49) | 2 (100) | 6 (85,71) | 10 (62,5) | 2 (100) | 0,473 |
| Contactos con TB activa | 44 (18,8) | 0 (0) | 1 (14,29) | 5 (31,25) | 0 (0) | |
| Contacto MDR | 2 (0,85) | 0 (0) | 0 (0) | 1 (6,25) | 0 (0) | |
| Personal sanitario | 2 (0,85) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | |
MDR: tuberculosis multirresistente; XDR: tuberculosis extremadamente farmacorresistente; VIH: virus de la inmunodeficiencia humana.
El perfil de sensibilidad observado en cada grupo de pacientes se describe en la Tabla 3. En general, la mayoría de los pacientes fueron sensibles a los fármacos antituberculosos de primera línea. Se obtuvieron resultados estadísticamente significativos al evaluar el perfil de sensibilidad en función de la edad, así como de los hábitos no saludables. La mayoría de los pacientes con tuberculosis MDR tenían entre 27-59 años; sin embargo, el 61,5% de los pacientes sensibles a los fármacos de primera línea también pertenecían al mismo grupo de edad. El 42,86% de los pacientes que presentaron resistencia a la isoniazida consumían alcohol, del mismo modo que el 18,75% de los pacientes MDR eran consumidores de drogas.
No se obtuvieron diferencias estadísticamente significativas al evaluar la sensibilidad en relación con las formas clínicas de tuberculosis, el sexo, la nacionalidad y las comorbilidades; sin embargo, se observó que entre los pacientes con diagnóstico de tuberculosis MDR, el 62,5% eran varones, el 75% estaban diagnosticados de tuberculosis pulmonar y el 31,3% habían recaído tras un tratamiento previo. Por último, en relación con las comorbilidades, el 50% no las presentaba y el 18,8% tenía algún tipo de inmunosupresión además del VIH.
DISCUSIÓN
En el presente estudio se buscó determinar los diferentes patrones de resistencia a los fármacos antituberculosos de los pacientes diagnosticados con tuberculosis en un hospital público de Lima, Perú. La mayoría de los pacientes fueron sensibles a los fármacos antituberculosos de primera línea, sin embargo, también se observó un porcentaje menor de pacientes con tuberculosis MDR y XDR y con resistencia a rifampicina o isoniazida. En todo el mundo existen diferentes informes sobre la prevalencia de la tuberculosis y sus respectivos perfiles de sensibilidad. Una revisión sistemática de Lohiya et al. informó de que la prevalencia de pacientes MDR, Any Drug Resistance y XDR era del 3,5%, 24,9% y 0,06%, respectivamente.13Asimismo, en el estudio de Ahmad et al. sobre la prevalencia de la tuberculosis y la farmacorresistencia en Oriente Medio, regiones como Arabia Saudí presentaban variaciones en la prevalencia de la TB-MDR en función del periodo de tiempo en el que se realizaron los estudios, con una media del 6,7%.14De forma similar, Tengan et al. estudiaron la prevalencia de TB-MDR en Latinoamérica entre pacientes nunca tratados fue del 7,0% y los casos tratados previamente fue del 26,5%.15
Además, al igual que en nuestro estudio, se ha notificado que la monorresistencia fue mayor para la isoniazida que para la rifampicina.14,15Nuestros resultados coinciden con los de la literatura internacional, probablemente debido a factores locales comunes asociados a la tuberculosis. La pobreza, por ejemplo, se ha identificado como un factor contribuyente, con una mayor incidencia observada en los países de ingresos medios y bajos por Furin et al.16
Además, el infradiagnóstico de las formas resistentes de tuberculosis puede retrasar el inicio del tratamiento, lo que podría explicar la tasa de prevalencia sin cambios o en aumento de la tuberculosis MDR, como informaron Tengan et al.15
El grupo de edad más frecuente en el presente estudio fue el de 17-59 años, con predominio del sexo masculino, resultados coherentes con los de estudios similares que también concluyeron que el grupo adulto es el más frecuentemente afectado, y también aquel en el que es más frecuente la coinfección con el VIH.17,18Hallazgos similares fueron reportados por Bonin, et al. quienes encontraron que el 76% de los pacientes que estudiaron eran del sexo masculino.18
Enfatizamos el control adecuado sobre los hábitos no saludables en pacientes con TB, ya que se describió un 60% de estos hábitos en pacientes ingresados en un hospital de referencia brasileño con una correlación significativa del uso de drogas ilícitas con la TB farmacorresistente.18
A pesar de encontrar una frecuencia menor que la descrita anteriormente, se observó que el consumo de alcohol en19está asociado con la resistencia a los fármacos. De hecho, se ha relacionado con el aumento del riesgo de transmisión y la gravedad de la enfermedad, al aumentar el estrés oxidativo pulmonar, perjudicar la función mucociliar, el epitelio alveolar y la acción de los macrófagos.20
El tabaquismo también se describe como uno de los principales impulsores de la tuberculosis. Así, De Vargas, et al. concluyeron que los fumadores activos autodeclarados, con una prevalencia del 32%, tenían menos posibilidades de curarse y más de abandonar el tratamiento.21Por el contrario, a pesar de evaluar a más pacientes, encontramos menor prevalencia del hábito tabáquico y no pudimos establecer su asociación con la TB farmacorresistente.
El impacto causado por estas condiciones, como mencionan Song W, et al. en su estudio retrospectivo de cohortes, debe tenerse en cuenta por su efecto sobre la resistencia a la TB.22
Además, la mayoría de los pacientes con diagnóstico de tuberculosis en nuestro estudio, fueron sensibles a los fármacos antituberculosos de primera línea independientemente de la presencia de cualquier comorbilidad, en contraste con diferentes estudios que muestran la infección por VIH como una enfermedad que generalmente condiciona que los pacientes presenten resistencia a los fármacos antituberculosos de primera línea. Ambas comparten factores predisponentes como la pobreza, que ha demostrado ser un factor de riesgo para la TB-MDR en pacientes con VIH debido al hacinamiento en el hogar, el hacinamiento en el transporte y la debilidad del sistema inmunitario asociada a la desnutrición.16,23Por ello, estudios como la revisión sistemática y metaanálisis de Sultana et al. señalan que las probabilidades de infección por TB-MDR entre los casos seropositivos son 1,42 veces mayores.24
Existen otras afecciones inmunosupresoras que predisponen al paciente a la infección tuberculosa, como la diabetes mellitus, que, según se ha informado, triplica el riesgo de desarrollo de la enfermedad y presenta un riesgo 2 veces mayor de desarrollar TB MDR que los pacientes que no la padecen.25,26Aunque la asociación entre comorbilidades que generan inmunosupresión y TB MDR sigue siendo inconsistente como mencionan Hamada et al, en su artículo de revisión, todavía existe una limitación a la hora de evaluar el perfil de sensibilidad en diferentes partes del mundo.27Los perfiles de sensibilidad suelen realizarse sólo cuando hay fracaso del tratamiento de primera línea, y ésta podría ser la razón por la que en nuestro estudio los resultados de resistencia y comorbilidades no guardan relación con los estudios internacionales mencionados anteriormente. En la literatura internacional se han descrito otras condiciones que generan inmunosupresión y consecuentemente se asocian a tuberculosis.28-30En nuestro estudio consideramos otros factores como embarazo, pacientes con enfermedad renal crónica, neoplasias y tratamiento con corticoides.28
Los pacientes que no tuvieron contacto con una persona infectada por TB presentaron una mayor prevalencia de farmacorresistencia que los que sí lo tuvieron. Sin embargo, sólo se notificó un caso de TB MDR de los 3 pacientes con exposición a TB MDR, mientras que los otros dos eran susceptibles al tratamiento de primera línea. Según una revisión sistemática que incluyó estudios de todo el mundo, la concordancia del patrón de resistencia entre los pacientes infectados y sus contactos domésticos fue del 54,3%, lo que significa que más de la mitad de los casos secundarios tenían el mismo patrón de resistencia que los casos índice.31De los 33 artículos incluidos, 2 se realizaron en la población peruana. Bayona et.al. estudiaron pacientes con TB-MDR entre 1996 y 1999 en los que el 8% de los contactos desarrollaron infección tuberculosa, y de los que desarrollaron la enfermedad, el 84% eran TB-MDR y el 17% compartían el mismo patrón de farmacorresistencia.32Del mismo modo, Parr incluyó pacientes de 1996 a 2003, revelando que casi el 90% eran resistentes a la isoniazida y la rifampicina, lo que demuestra la importancia de la investigación de los contactos de TB, que radica en la reducción de la mortalidad asociada con un diagnóstico tardío, especialmente en entornos de alta carga.33-35Por otro lado, la relación entre farmacorresistencia y recaída o abandono de la TB
Nuestro estudio tiene limitaciones inherentes que deben ser consideradas en su interpretación. Se analizaron pacientes diagnosticados de tuberculosis únicamente en 2022 en el Hospital María Auxiliadora, sin datos de años anteriores para determinar tendencias de prevalencia. Además, el traslado de los pacientes a los centros de salud locales dificultó el seguimiento y la monitorización de la respuesta al tratamiento. Además, hubo un retraso en las solicitudes de perfiles de sensibilidad, lo que provocó que las evaluaciones de resistencia se produjeran normalmente sólo después de que el tratamiento de primera línea hubiera fracasado. No obstante, es importante destacar que este estudio se realizó en un centro médico académico, un hospital de tercer nivel y de referencia en Perú.
CONCLUSIONES
La tuberculosis es una afección mundial cuyos patrones de farmacorresistencia continúan evolucionando. Sin embargo, en nuestro hospital, un centro de referencia del sur de Perú, la mayoría de los pacientes con TB siguen siendo sensibles a los fármacos de primera línea. Sólo se encontró una pequeña cantidad de pacientes MDR y XDR. Además, la presentación clínica más frecuente fue la tuberculosis pulmonar seguida de la pleural. No obstante, un estrecho seguimiento de los patrones de resistencia de Mycobacterium tuberculosis es crucial para prevenir la propagación de esta infección. El seguimiento de los pacientes de alto riesgo es necesario para un control óptimo, ya que la tuberculosis MDR y XDR es un grave problema de salud pública en todo el mundo.
Dado que esta investigación se realizó durante la pandemia COVI-19, recomendamos llevar a cabo algunos estudios que consideren la información previa y posterior a la pandemia COVID-19.











 texto en
texto en